И. К. Луцкая
д. м. н., профессор БелМАПО (Минск)
Современная эндодонтия в большинстве случаев гарантирует высокую эффективность лечения пульпита и периодонтита. Однако нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений.
Для оценки качества эндодонтического лечения чрезвычайно важно регулярное клиническое и рентгенологическое обследование.
По мнению Европейского эндодонтического общества, оценка результатов лечения корневых каналов должна выполняться в течение 1 года после лечения и далее по необходимости. О высоком качестве терапии свидетельствуют следующие результаты: отсутствие боли, отека и иных симптомов, отсутствие изменений в пазухах, сохранение функции зуба и рентгенологическое подтверждение наличия нормальной периодонтальной щели вокруг корня. Неравномерное расширение может рассматриваться как исход заболевания — рубцовые изменения тканей.
Причинами осложнений после пломбирования корневых каналов могут быть ошибки, допускаемые на этапах эндодонтического лечения.
1. На подготовительном этапе:
- Инфицирование корневого канала.
- Отсутствие адекватного доступа к устью корневого канала.
- Перфорация дна и стенок полости зуба.
2. В процессе механической обработки корневого канала:
- Обтурация просвета корневого канала дентинными опилками.
- Образование апикального уступа при искривлении канала («Zipping»).
- Чрезмерное латеральное расширение средней трети канала по внутренней кривизне корня («Stripping»).
- Перфорация стенок корня.
- Разрушение анатомического (физиологического) сужения.
- Перелом инструмента в канале.
3. В процессе пломбирования корневого канала:
- Неоднородное, недостаточное заполнение просвета канала.
- Выведение пломбировочного материала за пределы апикального отверстия.
- Продольный перелом корня.
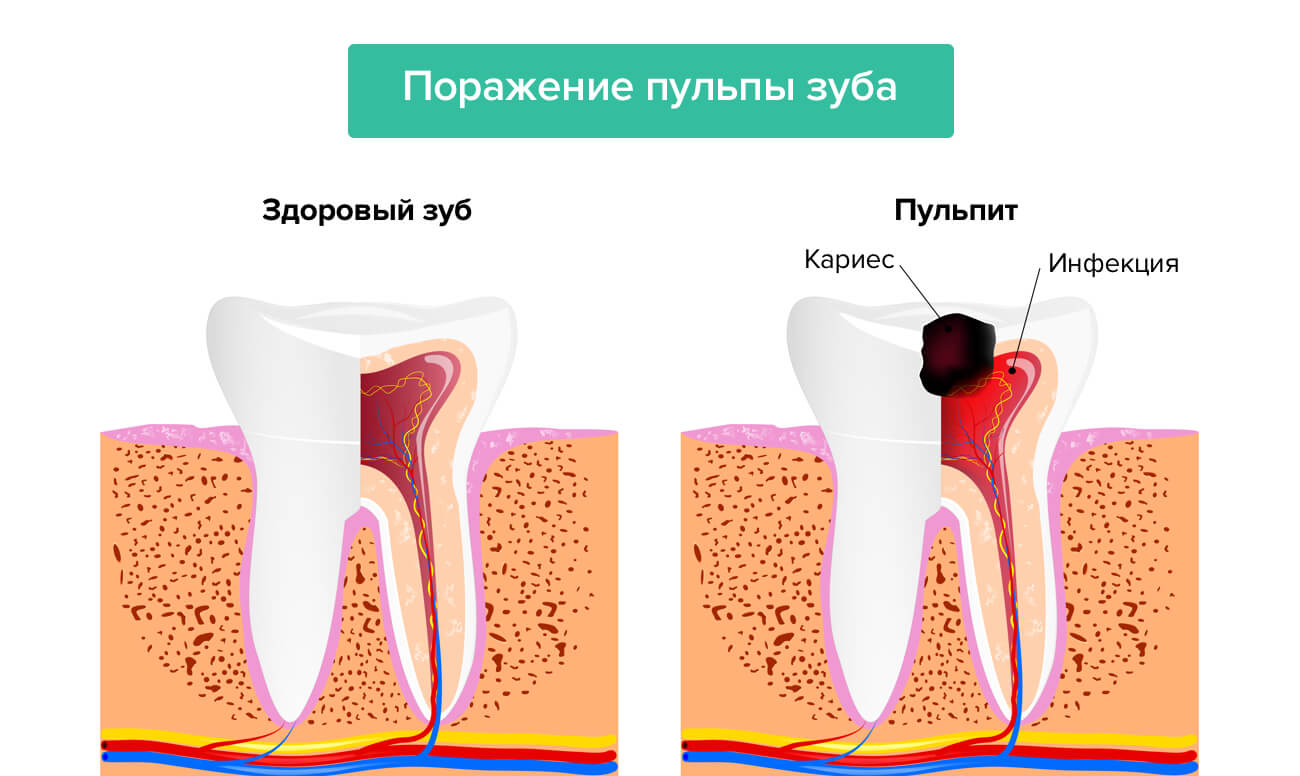
Инфицирование корневого канала
Проникновение микроорганизмов в корневой канал может происходить по причине нещадящего препарирования с давлением на коронковую пульпу, при неосторожном выполнении ампутации и удалении тканей из устьевой части. Возможно развитие и размножение микробов вследствие повторного использования инструментов, в том числе боров, экскаватора. Инфицирование корневого канала повышает риск таких послепломбировочных осложнений, как болезненная перкуссия, отсутствие положительной динамики после лечения пульпита или периодонтита. В предупреждении данного осложнения большое значение придается тщательному изолированию операционного поля, поскольку микрофлора может проникнуть в канал вместе с ротовой жидкостью. Оптимальным является использование таких средств защиты, как коффердам и его аналоги (рис. 1). Перед инструментальной обработкой целесообразно полное иссечение кариозного дентина со стенок кариозной полости с целью профилактики попадания инфекции в корневой канал.
Рис. 1. Лечение пульпита с применением коффердама.
Ошибки в создании доступа к устьям корневых каналов
Причины данной ситуации — недостаточное препарирование кариозной полости, неполное иссечение крыши пульповой камеры, отсутствие контроля введения эндодонтического инструмента (рис. 2). Следствием являются следующие осложнения. Нависающие края полости не позволяют полностью удалить остатки пульпы из полости зуба, что неизбежно приводит к появлению пигментации и ухудшает эстетические параметры зуба.
Рис. 2. Неполное раскрытие полости зуба.
Из-за плохого обзора не всегда возможна идентификация всех имеющихся устьев корневых каналов, что исключает обработку и пломбирование необнаруженных каналов (рис. 3).
Рис. 3. Некачественная обработка стенок полости.
Кажущаяся «экономия» твердых тканей зуба в процессе формирования полости может привести к некачественному эндодонтическому лечению.
Вместе с тем чрезмерное, излишнее удаление тканей вызывает снижение устойчивости зуба к механическому воздействию.
Мерой профилактики подобной ошибки является формирование правильного доступа, который характеризуется отсутствием нависающих краев и прямолинейностью стенок полости, которые должны быть ровными, без шероховатостей и зазубрин.
Травмирование корневой пульпы
При лечении пульпита ампутационным методом возможно травмирование корневой части пульпы в случае отсутствии адекватного доступа к устьям каналов (рис. 4).
Рис. 4. Гипертрофированная десна препятствует обзору полости.
Излишнее давление на бор или экскаватор вызовет кровотечение из канала вследствие разрыва сосудисто-нервного пучка. Наложение лечебной прокладки над устьем канала под давлением способствует нарушению кровообращения и функционирования корневой пульпы (рис. 5). В любом случае травма корневой пульпы повышает риск неэффективного лечения пульпита биологическим методом.
Рис. 5. Лечебная прокладка над устьями каналов.
Избежать данного осложнения возможно путем тщательного препарирования кариозной полости с полным иссечением измененного дентина и последующим осторожным удалением крыши пульповой камеры.
Перфорация дна и стенок полости зуба
Может произойти в ходе поиска устьев корневых каналов и их расширения; при плохом обзоре дна полости зуба в результате неадекватного формирования доступа к корневым каналам.
Наличие размягченного пигментированного дентина, интенсивное окрашивание твердых тканей зуба после проведенного ранее лечения (резорцин-формалиновый метод, серебрение) также в значительной степени затрудняют поиск устьев корневых каналов (рис. 6).
Рис. 6. Пигментация дентина и остатки пасты на дне полости.
В ряде случаев причинами перфорации становятся следующие факторы: недостаточное или, напротив, чрезмерное расширение полости зуба; проведение эндодонтического лечения через искусственную коронку. Недостаточное знание анатомических особенностей, таких как смещение оси зуба и уменьшение высоты коронки вследствие ее значительного стирания, способствует совершению ошибок.
Профилактическими мерами перфорации стенок полости зуба являются рациональное иссечение твердых тканей, адекватное давление на бор в процессе препарирования, верное его направление и четкий контроль глубины введения вращающегося инструмента.
Неполное удаление корневой пульпы допускается в тех случаях, когда не обеспечен адекватный доступ к устьям каналов либо последние недоступны по причине расположения в них дентиклов. Причиной может явиться недостаточное расширение устьев каналов или неправильное определение рабочей длины. Анатомические особенности строения корней также могут стать фактором плохой проходимости канала для инструментов. Нарушение техники работы, например удаление тканей пульпэкстрактором с разрывом сосудисто-нервного пучка, неполное удаление корневой пульпы, приводит к кровотечению из канала, что препятствует выполнению дальнейших эндодонтических вмешательств.
Обтурирование просвета канала дентинными опилками проявляется невозможностью повторного введения эндодонтического инструмента малого размера на всю рабочую длину. Причиной является скопление в просвете канала дентинных опилок и их уплотнение. Попытка с усилием заново пройти канал может повлечь за собой выталкивание продуктов механической обработки корневого канала (эндолубриканты, дентинные опилки, остатки пульпы и др.) за пределы апикального отверстия, что может вызвать боли после эндодонтического лечения.
Подобное осложнение предупреждается путем осторожного прохождения канала до апикального сужения инструментами малого размера после каждого второго шага, а также промывания просвета канала растворами.
Образование апикального расширения (эффект «воронка-зубцы» (Zipping) чаще всего имеет место в искривленных каналах. Во время обработки канала соскальзывание кончика инструмента при вращении приводит к так называемому эффекту «воронка-зубцы». Причиной является использование негибких файлов большого размера, которые не могут повторять форму канала. Возможно блокирование просвета канала дентинными опилками. Значительно возрастает риск создания апикального расширения при работе с файлами, имеющими агрессивную верхушку.
Чрезмерное продольное расширение канала в средней трети по внутренней кривизне (Stripping) встречается при механической обработке изогнутых корневых каналов. Причины могут быть следующие: использование жестких, негибких файлов; механическая обработка без учета толщины стенок каналов, а также недооценка степени кривизны корня.
Вследствие избыточного удаления дентина в области внутренней кривизны корня не только снижается устойчивость зуба к механическому воздействию, но и существует реальный риск продольной перфорации стенки корневого канала.
Разрушение анатомического (физиологического) сужения происходит при неправильном определении рабочей длины. Другая причина — некоторое уменьшение в процессе выпрямления канала его рабочей длины. Если дальнейшая обработка канала производится на прежнюю рабочую длину, разрушение физиологического сужения неизбежно.
Профилактика данного осложнения заключается в точном определении рабочей длины и ее коррекции в процессе механической обработки искривленного корневого канала.
Перфорации стенок корневого канала встречаются чаще всего при инструментальной обработке изогнутых корней.
Перфорации устьевой и средней трети образуются в основном при удалении из канала пломбировочного материала в процессе создания ложа для анкерного штифта, а также при вкручивании последнего в канал.
Апикальные перфорации могут наблюдаться при работе недостаточно гибкими вращающимися инструментами в труднопроходимых, изогнутых каналах. Подобное осложнение возможно от приложения чрезмерного давления во время механической обработки ручными инструментами, при попытке с усилием пройти канал. Причина латеральной перфорации — прохождение искривленного канала эндодонтическим инструментом с агрессивной верхушкой без предварительного изгиба.
Мерами профилактики различного рода перфораций являются хороший доступ к устьям корневых каналов, анализ конфигурации корневых каналов по данным рентгенограммы (рис. 7). В процессе механической обработки следует избегать обтурирования просвета канала дентинными опилками; предварительно изгибать инструмент; использовать антикурватурную технику прохождения канала.
Рис. 7. Излишнее препарирование и перфорация стенки первого моляра.
Перелом инструмента в корневом канале
Риск перелома инструмента очень высок в случае деформации файла (изгиба, раскручивания витков) и чаще всего имеет место при прохождении и расширении узких, искривленных, ранее запломбированных каналов (рис. . Основными причинами данного осложнения могут стать отсутствие адекватного доступа к устью корневого канала; нарушение последовательности использования эндодонтических инструментов; применение инструментов без учета показаний; несоблюдение режима работы и скорости вращения; приложение значительного усилия при ручной или машинной эндодонтической обработке; усталость металла, обусловленная многократным использованием инструмента.
Рис. 8а. Введение изогнутого файла.
Рис. 8б. Отлом инструмента в корневом канале.
Профилактика поломки инструмента заключается в строгом соблюдении режима работы, использовании инструмента по показаниям. Необходимо учитывать последовательность применения инструментов. В ходе механической обработки рекомендуется использование эндолубрикантов.
Неполное и недостаточное обтурирование корневого канала в основном обусловлено неправильным определением рабочей длины, неполным прохождением канала (рис. 9), применением методики одного гуттаперчевого или серебряного штифта в каналах, имеющих овальную, гантелеобразную, щелевидную (неправильную) форму, не соответствующую форме штифта, а также использованием для пломбирования жидко замешанной пасты (с помощью каналонаполнителя). В результате неизбежна усадка, а также растворение пасты через некоторое время после пломбирования.
Рис. 9а. Обтурирование корневых каналов: качественное.
Рис. 9б. Обтурирование корневых каналов: неполное.
Выведение пломбировочного материала за пределы апикального отверстия зачастую наблюдается после чрезмерной механической обработки корневого канала. Результатом является разрушение физиологического апикального сужения. Оно может нарушаться также вследствие хронического воспалительного процесса в тканях апикального периодонта. Кроме того, существует реальная возможность выведения материала за апекс при использовании машинного каналонаполнителя. Риск возникновения осложнения резко возрастает при пломбировании корневого канала без учета рабочей длины (рис. 10).
Рис. 10. Выведение значительного объема силера за апекс.
Выведение пломбировочного материала за пределы апикального отверстия наблюдается в случае использования большого количества силера, а также в результате избыточного давления в процессе конденсации пломбировочного материала в корневом канале.
Выталкивание гуттаперчевого штифта за апекс может быть следствием неправильного определения рабочей длины и/или неверного выбора размера основного штифта (рис. 11).
Рис. 11. Выведение гуттаперчевого штифта за верхушку корня.
Выведение гуттаперчи за пределы верхушки корня возможно в процессе латеральной конденсации гуттаперчи (рис. 12).
Рис. 12. Латеральная конденсация штифтов.
Меры профилактики: контроль рабочей длины на всех этапах эндодонтического лечения; грамотное формирование корневого канала; сохранение целостности анатомического (физиологического) сужения.
Если выведение небольшого количества силера за пределы апикального отверстия может не вызывать проблем, поскольку он достаточно быстро резорбируется, то выведенная за верхушку гуттаперча, которая сама по себе биологически инертна, способна длительно поддерживать воспаление в тканях апикального периодонта, являясь механическим раздражителем.
Продольный перелом корня возможен в процессе латеральной конденсации гуттаперчевых штифтов и является следствием чрезмерного истончения стенок корневого канала в процессе механической обработки. Кроме того, продольный перелом корня может наблюдаться при сильном боковом давлении на спридер в процессе конденсации гуттаперчевых штифтов.
Меры профилактики — оценка состояния твердых тканей корня зуба, их толщины, а также совершенствование мануальных навыков и приложение адекватных усилий в процессе конденсации гуттаперчевых штифтов.
Боли после эндодонтического вмешательства
Могут быть обусловлены раздражающим действием продуктов механической обработки корневого канала (опилки корневого дентина, остатки пульпы, микроорганизмы), которые выталкиваются за пределы апекса в процессе инструментальной обработки канала. Причиной боли может стать корневой силер, выведенный в ткани апикального периодонта. В данном случае болевые ощущения носят кратковременный характер (от 3 до 14 дней) и могут проходить самостоятельно без какого-либо воздействия.
Особую проблему представляет боль, которая носит продолжительный характер (от нескольких месяцев до нескольких лет) и не устраняется при использовании лекарственных средств и физиотерапевтических мероприятий.
Одной из причин возникновения длительной боли являются последствия применения витального метода лечения пульпита в одно посещение, что связано с невозможностью воздействия на дельтовидные и дополнительные канальцы, которые недоступны для механической обработки. В результате остаются обрывки инфицированной пульпы, которые впоследствии могут стать источником хронической инфекции.
Следующим поводом продолжительных болевых ощущений может послужить выведение за апекс гуттаперчи.
Причинами некачественного эндодонтического лечения могут служить ошибки, допущенные врачом в процессе выполнения манипуляций. Так, неточное определение рабочей длины приведет к травме периапикальных тканей либо неполному удалению путридных масс из канала. Некачественная механическая и медикаментозная обработка, а также избыточное препарирование способствуют перемещению микроорганизмов в периодонт. Неполное обтурирование корневого канала, равно как и чрезмерное пломбирование могут вызвать воспаление тканей периодонта уже после постановки постоянной пломбы. Индивидуальная реакция может развиваться при непереносимости составных частей корневого наполнителя либо избыточном пломбировании.
Заключение
Показаниями к повторному эндодонтическому лечению являются жалобы пациента на периодические боли, чувствительность при накусывании, наличие свищевого хода, отечность по переходной складке. При рентгенологическом исследовании могут выявляться незапломбированные дополнительные канальцы или некачественная обтурация основного канала, в том числе с наличием инородного тела. Обнаружение на рентгенограмме деструкции в периапикальной области (отсутствует положительная динамика или нарастает процесс резорбции костных структур после пломбирования канала) свидетельствует о необходимости повторного лечения.
Сведения об авторе
Луцкая Ирина Константиновна, д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО, Беларусь, Минск
Lutskaya I.K., dms, professor, Head of the Department of Therapeutic Dentistry Belorussian Medical Academy of Postgraduate Education, Belarus, Minsk
Минск, ул. Киселева, 32
Тел: +(375) 17-334-72-86
e-mail: [email protected]
Errors and complications arising at the stages of endodontic treatment
Аннотация. Нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений в эндодонтическом лечении. В статье автор перечисляет ошибки, возникающие на этапе эндодонтического лечения, причины осложнений, а так же приводит меры профилактики для их предотвращения.
Annotation. Violation of the impact algorithm or clinical protocols may contribute to the development of errors and complications in endodontic treatment. In the article, the author lists the errors that occur at the stage of endodontic treatment, the causes of complications, and also gives preventive measures to prevent them.
Ключевые слова: эндоднотия; периодонтит; пульпит; корневой канал; пульпа
Key words: endodnotia; periodontitis; pulpitis; root canal; pulp
Литература
-
- Абрамова Н. Е., Леонова Е. В. Опыт повторного эндодонтического лечения зубов с плохим прогнозом на успех // Эндодонтия Today. — 2003. — № 1—2. — С. 60—65.
- Ковецкая Е. Е. Методы определения рабочей длины // Современная стоматология. — 2006. — № 3.— С. 35—39.
- Луцкая И. К. Оценка качества препарирования устьев корневых каналов / И. К. Луцкая, О. А. Лопатин, О. В. Федоринчик // Соврем. стоматология. — 2008. — № 4. — С. 59—61.
- Отчет о согласованном мнении Европейского эндодонтического общества об основных показателях качества при эндодонтическом лечении / Европейское общество эндодонтии // Эндодонтия today. — 2001. — № 1. — С. 3—12.
- Ingle J.I., Bakland L.K. Endodontics. Baltimore, Philadelphia et al., 1994. — 410 p.
- Suter B, Lussi A, Sequiera P. Probability of removing fractured instruments from root canals. International Endodontic Journal 2005; 38:112—123.
- Tronstad L. Clinical Endodontics. Copenhagen: Munksgaard, 1992. — 277 p.
Ошибки и осложнения при лечении кариеса – отнюдь не редкое явление, к которому следует относиться серьезно.
Кариес – самый известный стоматологический диагноз, с ним сталкивался практически каждый хоть раз в своей жизни. Именно поэтому нам кажется, что его лечение – очень простой и легкий процесс. Но при несоблюдении рекомендаций стоматолога обычный кариес может стать затяжной проблемой, которая потребует длительного и дорогостоящего лечения.
Запущенный кариес может привести к воспалению нерва или десны, потере зуба и даже генерализованному воспалению – сепсису. Поэтому пациентам стоит внимательно следить за состоянием своих зубов, своевременно обращаться к стоматологу и следить за своим самочувствием в процессе лечения.
Причины кариеса
Кариес – это воспалительный процесс на поверхности зуба. Он возникает из-за быстрого размножения бактерий и разрушения зубной эмали. Этому могут способствовать:
- Особенности питания: большое количество углеводов в вашей диете – питательная среда для вредоносных бактерий;
- Плохая гигиена полости рта: застрявшие кусочки еды способствуют отложению зубного камня;
- Несбалансированный рацион: нехватка микроэлементов ослабляет эмаль зуба;
Предрасположенность к кариесу передается по наследству, поэтому некоторые люди годами могут не соблюдать правила ухода за полостью рта без последствий, а другие даже при четком следовании им имеют стоматологические проблемы. Но одно можно сказать точно – никто из нас не застрахован от этой коварной болезни, поэтому информация об ошибках и осложнениях при лечении кариеса будет полезна каждому.
Ошибки при лечении кариеса
- Случайное вскрытие пульповой камеры
Пульповая камера – это полость, в которой расположен зубной нерв. Обычно такая ошибка происходит при лечении глубокого кариеса, когда плохо виден обрабатываемый участок. При вскрытии пульповой камеры главная задача врача – сохранить нервные окончания зуба, поэтому производится пломбирование и профилактика воспаления пульповой камеры. - Прободение кариозной полости
Если кариозная полость расположена близко к шейке зуба, а стоматолог неправильно оценил ее толщину, возможно прободение кариозной полости. Это влечет за собой риск вскрытия пульпового канала. Такая ошибка также исправляется пломбированием. - Повреждение соседних зубов
При неправильно сформированном прикусе в процессе лечения может произойти повреждение соседних зубов бором. В зависимости от повреждения, исправление такой ошибки требует нанесения специального реминерализующего раствора или пломбирования. - Повреждение мягких тканей
Частой ошибкой при лечении кариеса является повреждение щеки и десны различной степени. Легкие царапины нуждаются только в дезинфекции и заживают сами, а глубокие потребуют наложения швов.
Осложнения при лечении кариеса
Ошибки при лечении кариеса и их несвоевременное или неполное исправление может привести к осложнениям:
- Воспаление пульпы происходит из-за химического или механического ожога при санации кариозной полости. Оно может также возникнуть при неправильном пломбировании, если оно было произведено без изоляции пульпы с помощью специальной прокладки. Такое осложнение классифицируется как острый пульпит и требует соответствующего лечения.
- Если участок с кариесом был недостаточно очищен от некротической ткани и вредного налета, и в зубе остались частички поврежденной ткани, может возникнуть вторичный кариес, при котором необходимо заменить пломбу и более тщательно очистить полость.
- Кровоточивость после лечения кариеса может свидетельствовать о воспалении десневого сосочка. Это возможно, если при наложении пломбы от нее остался острый край, который травмирует зуб. Чтобы исправить эту ошибку, нужно произвести коррекцию пломбы.
- Самое частое осложнение при лечении кариеса – это выпадение пломбы. Оно случается при нарушении правил пломбирования. Пациенту в таком случае придётся вернуться в стоматологию за новой пломбой.
Как избежать ошибок и осложнений при лечении кариеса?
Чтобы избежать ошибок в лечении кариеса, очень важно выстроить надежную коммуникацию при общении с лечащим врачом, сообщать ему о своих сомнениях и самочувствии на протяжении всего процесса лечения, а также следовать его рекомендациям дома.
Не последним в этом вопросе является комфорт пациента в процессе лечения. Если оно приносит неудобства, пациенту тяжело выполнить требования врача, находясь в кресле. Часто это происходит при лечении детей, ведь ребенку труднее провести долгое время в одном положении и преодолеть страх перед медицинскими манипуляциями.
В клинике «Территория Улыбки» (ранее «32 Жемчужины») созданы все условия для комфортного и безболезненного лечения. Наши кабинеты оборудованы с учетом всех потребностей пациентов любого возраста, а врачи всегда настроены на приятное и доброжелательное общение. Большой опыт наших специалистов гарантирует отсутствие ошибок и осложнений при лечении кариеса.
Пульпой зуба называется мягкая соединительная ткань, состоящая из кровеносных сосудов и нервных сплетений. Эпителий заполняет зубную полость и выполняет множество важнейших зубосохраняющих функций. О том, как устроена пульпа и в чем заключаются ее задачи, читайте в статье Startsmile.
Из чего состоит пульпа зуба?
Анатомическое строение пульпы зуба
С точки зрения анатомии ткань делится на две зоны. Коронковая зубная мякоть имеет рыхлую структуру и участвует в дентиногенезе, все слои пульпы зуба в этой части пронизаны обширной сетью капилляров и нервных клеток. Корневая пульпа зуба более плотная, поскольку не содержит большого количества клеточных элементов, зато насыщена коллагеновыми волокнами. Через апикальное отверстие каналы сообщаются с тканями пародонта и позволяют минералам и питательным веществам поступать к стенкам зуба.
Пульпа и дентин зуба образуют прочный комплекс — твердая ткань оберегает зубную мякоть от внешних раздражителей, а та, в свою очередь, помогает образованию дентина.
Пульпа переднего зуба плавно переходит от коронковой к корневой части, зубная мякоть моляров имеет четкие границы — устья дентальных каналов.
Гистологическое строение пульпы зуба
В пульпе находится большое количество различных элементов:
- Волокна эластина и коллагена снабжают орган гиалуроновой кислотой, уменьшая восприимчивость к токсинам и бактериям.
- Одонтобласты и звездчатые клетки отвечают за регенерацию пульпы зуба.
- Лейкоциты, лимфоциты и фибропласты поддерживают жизнедеятельность эпителия и организуют связь между клетками.
- Разветвленная сеть нервных отростков образует сплетение Рашкова и провоцирует возникновение болевой чувствительности при действии раздражителей — иннервация пульпы зуба происходит за счет тройничного нерва.
- Сосуды и капилляры обеспечивают кровоснабжение пульпы зуба, необходимое для питания тканей.
Состав пульпы зуба
Ткань на 74 % состоит из воды, оставшаяся часть — органические и неорганические слои. Клетки пульпы включают белковые соединения, кислоты, липиды, глюкозу и различные ферменты, что позволяет эпителию активно потреблять и перерабатывать кислород.
Многие ошибочно полагают, что пульпа — это нерв. Мнение неверно, поскольку кроме нервных сплетений ткань содержит кровеносные сосуды и коллагеновые волокна.
Возрастные изменения пульпы зуба
Пульпа временных и постоянных зубов имеет схожую структуру и лишь со временем истончается. До формирования корней пульпа молочного зуба сосредоточена в коронковой части. Позже ткань начинает распространяться в дентальные каналы через апикальное отверстие и разрастаться в широкую сеть. Пульпа зуба у ребенка отличается массивной и плотной структурой, а также большим размером волокон.
Развитие пульпы зуба продолжается всю жизнь, но с возрастом процессы регенерации замедляются: количество активных клеток уменьшается, что приводит к хрупкости сосудов, недостаточному питанию тканей, зуб страдает от атрофии одонтобластов, то есть от невозможности образования дентина. Описанные изменения касаются пожилых людей.
Функции пульпы зуба
Основная роль пульпы заключается в выполнении нескольких задач для поддержания жизнедеятельности зуба.
- Пластическая функция. Образование основного дентина, а также формирование твердой ткани при повреждениях.
- Защитная функция. Препятствие проникновению инфекций в пародонт через каналы, удаление мертвых клеток, поддержание процессов регенерации.
- Сенсорная функция. Сигнал о наличии внешнего или внутреннего раздражителя для сохранения здоровья зуба.
- Трофическая функция. Поступление питательных элементов к дентину и зубной эмали.
Заболевания пульпы зуба
Наиболее распространенной болезнью пульпы зуба является пульпит — воспалительный процесс в мягких тканях. Расстройство сопровождается острой режущей болью, при несвоевременном лечении начинается отмирание клеток, что приводит к тяжелой форме патологии и периодонтиту. К методам диагностики воспаления пульпы зуба можно отнести жалобы пациента на самочувствие и осмотр стоматолога.
Что может стать причиной появления пульпита?
Ожог пульпы зуба
Как правило, ожог пульпы при обточке зуба возникает вследствие врачебной ошибки или неаккуратности. Перед протезированием коронковая часть обрабатывается при высоких температурах. Недостаточное охлаждение в процессе препарирования может привести к ожогу, который и спровоцирует последующее воспаление пульпы зуба.
Гематома пульпы зуба
После травмы зуба есть вероятность получения гематомы, то есть кровоизлияния в дентин. Коронка приобретает красноватый оттенок, при надавливании возникают болезненные ощущения. Однако ушиб, не перешедший в пульпит или некроз, не нуждается в лечении и со временем проходит сам.
Кариес
Сквозь мельчайшие трещины в полости зуба инфекция и болезнетворные бактерии проникают в пульпу. Запущенный кариес — одна из самых частых причин развития пульпита.
Любые повреждения или осложнения заболеваний могут привести к плачевным последствиям, если их не лечить. Некроз пульпы зуба — процесс отмирания тканей при распространении зараженных клеток. Распознать аномалию можно по сероватому цвету зуба и непрекращающейся ноющей боли. Во время лечения врач проведет депульпацию, прочистит и запломбирует каналы.
Терапевтические методы лечения пульпы зуба
Терапевтическими, или консервативными называют способы лечения, позволяющие обойтись без удаления ткани. Данные методы сохранения пульпы зуба доступны не всем пациентам, имеются определенные показания:
- возраст не старше 40 лет;
- глубокий кариес;
- острый серозно-гнойный или фиброзный пульпит;
- вскрытие пульпы зуба вследствие травмы;
- отсутствие врачебного вмешательства в процесс воспаления до настоящего времени.
Как правило, стоматолог обрабатывает операционное поле антисептическими растворами, удаляет пораженные ткани и закладывает в полость лекарственный препарат. Существует две методики выполнения данной процедуры.
- Непрямое покрытие пульпы зуба. На дно полости закладывается антибактериальное средство, стимулирующее выработку костного вещества. Регенерация проходит естественным образом.
- Прямое покрытие пульпы зуба. Медикамент накладывается непосредственно на мягкую ткань для сохранения жизнеспособности здоровых клеток, затем изолируется прокладкой.
Далее зуб реставрируется временными материалами, после вторичного осмотра — восстанавливается окончательно.
Хирургические методы лечения пульпы зуба
В случае когда терапевтические способы бессильны, остается только удаление пульпы зуба. Вариант применяется в тех случаях, когда иммунитет пациента ослаблен, заболевание находится на стадии обострения или зуб в дальнейшем будет использоваться в качестве опоры для протезирования. Хирургическое вмешательство подразумевает ампутацию или экстирпацию пульпы зуба.
- Ампутация пульпы зуба — во время процедуры удаляется лишь коронковая часть. Назначается при остром пульпите или механическом повреждении зубной мякоти.
- Экстирпация — полное удаление пульпы. Используется при всех формах пульпита.
Пульпа может быть удалена витальным способом, то есть под анестезией без предварительного умерщвления. Если данный метод невозможен, врач прибегает к девитализации пульпы зуба — токсичное вещество оставляется в полости примерно на сутки, после чего отмершая ткань безболезненно извлекается. К средствам для девитализации пульпы зуба относят мышьяковистую или параформальдегидную пасту.
Запломбированный зуб после удаления пульпы может немного болеть при надкусывании. Дискомфорт не является отклонением от нормы, если неприятные ощущения прошли в течение недели. В противном случае следует обратиться к стоматологу.
Зуб без пульпы называют «мертвым», поскольку в нем больше не осталось сосудов и нервов, а, значит, он не получает питания и не реагирует на внешние раздражители. Со временем это может привести к его потемнению и даже разрушению. Поэтому крайне важно проходить профилактический осмотр у стоматолога раз в полгода, при возникновении тревожных сигналов обращаться к врачу, а не лечиться народными методами самостоятельно или оставлять проблему без внимания.
Лечение самой распространенной стоматологической патологии предполагает проведение целого ряда врачебных манипуляций. К числу факторов, определяющих продолжительность и эффективность назначаемых процедур, относятся как своевременность обращения в клинику, так и тщательность соблюдения протокола восстановления. Ошибки, допущенные в процессе лечения кариеса, могут стать причиной развития осложнений, на устранение которых потребуется еще больше времени.
Проблемы, связанные с препарированием и пломбированием
Вскрытие кариозной полости для последующего удаления пораженных тканей – стандартная процедура. Регламент предписывает полную экстракцию некротических участков, исключающую инфицирование пульпы, разрушение внутренней структуры, а также развитие вторичного кариеса. Тем не менее, существует небольшая вероятность возникновения осложнений, причиной которых выступают следующие виды врачебных ошибок.
Недостаточное препарирование
Если в ходе врачебного вмешательства часть размягченного дентина осталась нетронутой – высока вероятность повторного развития патологического состояния. Кариес постепенно разрушает ткани вокруг пломбы, что приводит к ее повреждению и выпадению. Некорректное формирование полости и нанесение композита ведет к образованию нависающих краев, которые впоследствии могут обломиться. Кроме того, встречаются ошибки режима препарирования, выраженные в перегреве пульпы и ожоговом поражении твердых тканей, результатом которых также становится некротическое изменение.
Перфорация полостного дна
Грубая работа бором, на фоне острой формы глубокого кариеса, способна привести к образованию сквозного отверстия и травме пульпы. На участке перфорации проявляется кровь или серозная жидкость, пациент испытывает острую боль, которая на время может быть приглушена ввиду действия анестетика. Ранение влечет за собой развитие острой травматической формы пульпита, для лечения которой применяются либо консервативные методы, либо хирургическое вмешательство – экстирпация или ампутация пульпы. Выбор зависит от специфики конкретной клинической картины.
Перфорация стенки полости
Схожая с технической точки зрения проблема, отличающаяся областью локализации. Перфорация полостных стенок обычно наблюдается на участке шейки зуба, в контактной поверхности, и сопровождается повреждением десенной ткани. При диагностировании осложнения применяется девитализирующая паста, кровоостанавливающие средства, а также композитные материалы, с помощью которых заполняется проблемный участок.
Повреждение смежных единиц
Неаккуратное использование бормашины также может повлечь за собой повреждение зубов, расположенных рядом с обрабатываемым элементом. Степень травмирования твердых тканей варьируется от незначительных дефектов до полного удаления участка эмалевого покрытия. При локальных проблемах рекомендуется использование реминерализующих препаратов, а также адгезивных фотополимерных композитов и герметиков.
Некорректная постановка пломбы
Выбор пломбировочного материала, соблюдение инструкции по его приготовлению и эксплуатации – факторы, определяющие итоговое качество формируемой пломбы. Во внимание принимаются как функциональные, так и эстетические характеристики. При размещении состава в обработанной полости исключается образование нависающих краев и наложение «объединяющих» пломб, а также учитываются особенности окклюзии.
Проблемы, возникающие после лечения
Специфика кариеса – в возможности проявления осложнений даже после того, как лечение было завершено. Подобные проблемы зачастую оказываются более сложными с точки зрения устранения, поскольку требуется не только диагностировать участок локализации патологии, но и извлечь материалы, ранее установленные в полость при первичной терапии.
Воспаление и некроз пульпы
Чувствительная внутренняя ткань, содержащая нервный пучок и питающую сеть капилляров, нередко оказывается раздраженной ввиду взаимодействия с медицинскими препаратами и материалами, создающими токсический или термический эффект. Воспалительный процесс сопровождается резкими болезненными ощущениями, а вот для некроза характерно отсутствие выраженной симптоматики на ранних стадиях, что затрудняет своевременную постановку диагноза.
Вторичный кариес
Проблема, обуславливаемая некачественной обработкой кариозной полости. Ухудшает прилегание композитной вкладки, постепенно поражает окружающие ткани, и требует повторного прохождения курса лечения, с дополнительной проверкой состояния внутренней структуры после препарирования. Пломба в подобных случаях ставится повторно – использования предыдущего материала исключается ввиду несоответствия формы вновь образованной полости.

Как лечить пульпит?
Пульпит – серьёзное стоматологическое заболевание, которое по статистике занимает второе место среди болезней ротовой полости (на первом – кариес).
Что это такое? Почему возникает? По каким симптомам можно распознать заболевание? Как проходит лечение? Мы попросили стоматолога-терапевта клиники «Самсон-Дента», Гаглоева Вадима Вадимовича, помочь разобраться в этой важной теме.
Содержание
- Что это?
- Причины
- Симптомы
- Опасные осложнения
- Виды
- Методы диагностики
- Лечение
- Профилактика
- Вопросы
Что в стоматологии понимают под пульпитом?
Это воспалительный процесс в пульпе зуба – соединительной ткани, заполняющей пульповую камеру и корневые каналы. Пульпа ещё называется сосудисто-нервным пучком, так как в ней много мелких сосудов и нервных окончаний.
Она питает зуб, обеспечивает его функциональность и жизнедеятельность. Как? В верхней части корня имеется отверстие, через которое он соединяется с артерией, откуда и поступают питательные вещества.

Примечание
Пульпа находится в самой середине зубной единицы, заполняя полость, которая повторяет её форму и рельеф. Её коронковая часть расположена в полости коронки, а корневая – в каналах корня. Над пульпой находится слой дентина, а над ним – эмаль.
Причины, почему возникает?
Глубокий кариес. Самая частая причина возникновения пульпита. Патогенные бактерии (в том числе стрептококки и стафилококки) размножаются, выделяют продукты жизнедеятельности и поражают эмаль. Если не лечить кариес на раннем этапе, они добираются до дентина и затем пробираются до сосудисто-нервного пучка, вызывая его воспаление.
Хронический пародонтит. Через дентинные канальцы инфекция из пародонтальных карманов достигает пульпы.
Травма. При отломе части коронки зуба или переломе корня (механическая травма) может повредиться сосудисто-нервный пучок. Он воспаляется.
Некачественная работа стоматолога. При эндодонтическом лечении зуба врач может не до конца запломбировать канал. В пустотах поселяются патогенные бактерии, вызывают воспаление.
Или во время обточки зуба под коронку были пересушены потоком воздуха дентинные канальцы или допущен термический ожог пульпы из-за недостаточного водяного охлаждения.
Инфекция. По кровотоку она (например, при гнойном гайморите или остеомиелите) может попасть в пульпу.
Какие симптомы характерны для пульпита?
Хотя точный диагноз может поставить врач, существует перечень отличительных признаков, по которым можно определить, что воспалилась именно пульпа.
- Резкая приступообразная боль, может нарастать ночью (острая форма заболевания).
- Болевые ощущения при пережёвывании пищи, сопровождается кровоточивостью дёсен и гнилостным запахом из полости рта (гипертрофический пульпит).
- Эмаль темнеет, десна отекает, могут увеличиться регионарные лимфоузлы (гангренозная форма).
- Зуб болезненно и продолжительно реагирует на холодное и горячее (очаговый пульпит).
- Пациенту сложно понять, где локализуется боль. При диффузной форме заболевания она периодически отдаёт в висок, ухо или шею.
- Общее недомогание в сочетании с ноющей болью (хроническая форма).

Какими осложнениями опасен пульпит?
Если своевременно не лечить первые симптомы болезни, возможны следующие осложнения:
- Периодонтит. Воспаление периодонта – соединительной ткани, которая заполняет тонкую щель между корнями зуба и альвеолярным отростком (периодонт удерживает зуб от выпадения). Инфекция попадает из сосудисто-нервного пучка через верхушку корневых каналов в ткани вокруг корня. Периодонт воспаляется (щель увеличивается), что приводит к потере зубной единицы.
- Абсцесс. Воспалительный процесс, развивающийся возле верхушки корня зуба на поверхности альвеолярного отростка. Образуется гнойный очаг. Опасное заболевание, так как гной может распространиться по всему организму. Может быть показано удаление зуба.
- Периостит (или флюс). Инфекция от пульпы проникает глубже, воспаляется надкостница (соединительная ткань, которая покрывает кость). Десна и щека опухает (образуется гнойный мешок – гнойник), поднимается температура.
- Остеомиелит. Следствие периостита. Инфекционное воспаление с выделением гноя переходит на кость челюсти, разрушая её. Если не лечить это заболевание, оно приводит к другим опасным патологиям, гнойным осложнениям и заражению крови.
- Сепсис. Патологический процесс, реакция организма на инфекцию, при котором патогенные бактерии и их токсины (гной) попадают в кровь. Происходит её заражение, воспаление распространяется по всему организму (преодолевает иммунную защиту человека). Очень опасное заболевание, возникает сильная интоксикация организма, иногда приводит к смертельному исходу.
- Появление кист. На корнях зуба разрастаются образования, заполненные гноем, грануляциями (молодая соединительная ткань) и экссудатом (жидкость, которая выделяется в тканях при воспалении). Кисты образуются из-за патогенных бактерий, которые живут в корневых каналах. Воспаление переходит на соседние зубы, которые тоже в итоге могут расшататься и будут подлежать удалению.
Что рекомендуется сделать до визита в клинику?
Можно купировать сильную боль, выпив обезболивающее из домашней аптечки. Не помешает делать ротовые ванночки с антисептиком или отваром ромашки с шалфеем (если они есть в доме). Это поможет дотерпеть до визита в стоматологическую клинику.
Если боль пройдет, не расслабляйтесь. Причина не устранена – нужна помощь стоматолога. Чем раньше получите, тем больше шансов спасти нерв и избежать осложнений.
Мы лечим пульпит любых форм безболезненно, безопасно (без развития послеоперационных осложнений) и по доступной цене.
Классификация
Острый
Пульпит характеризуется появлением внезапной и сильной боли, особенно ночью. На эмали возникает тёмное отверстие, которое со временем доходит до каналов зубной единицы. Сосудисто-нервный пучок воспаляется и в течение недели заболевание считается острым.
- Очаговый – длится два дня, приступы режущей боли длятся до 20 минут каждые 2-3 часа. Десна опухает. Пациент понимает, какой именно болит зуб (чёткая локализация болевых ощущений).
- Диффузный – наступает на 3 день, воспаляется вся пульпа (от коронки до корней). Появляется пульсирующая боль, которая распространяется на всю челюсть. Пациент не может определить болезненный зуб. Боли длятся дольше и становятся более интенсивными.
- Гнойный – пульсирующая боль становится нестерпимой, полость поражённой зубной единицы заполняется гноем. Общее состояние больного ухудшается (головные боли, высокая температура).
Травматический
Пульпит возникает в результате травмы во время активного отдыха или падения / столкновения (то есть из-за механического повреждения пульпы). Слюна вместе с бактериями попадает через скол повреждённой зубной единицы в открытый сосудисто-нервный пучок. Возникает его воспаление.

Хронический пульпит возникает на фоне отсутствия лечения острой формы. Нестерпимая боль становится ноющей, периодически обостряются. Возникает дискомфорт при приеме грубой пищи.
- Фиброзный – ноющая боль возрастает, когда появляются температурные раздражители (реакция на горячее и холодное). Боль также усиливается, когда меняется температура в окружающей среде. Эмаль болезненного зуба темнеет и тускнеет. В пульпе разрастается фиброзная ткань.
- Гангренозный – в пульпе начинают отмирать нервные волокна. Разрушается её коронковая часть. Появляется неприятный запах изо рта. Десна становится отёчной и гиперемированной (сосуды переполняются кровью).
- Гипертрофический – в пульпарной камере растёт полип. При надавливании на проблемный зуб ощущается боль, десна может кровоточить. Полость зуба вскрыта и становится единым целым с кариозной полостью. Температура поднимается до 38,5 градуса.
Под пломбой – развивается в следующих случаях:
- Если врач-стоматолог во время лечения кариеса плохо вычистил поражённые им ткани и после этого установил пломбу. Кариес будет разрушать зубную единицу под пломбой. Со временем инфекция попадает в пульповую камеру, вызывая её воспаление.
- Если во время пломбирования не охладил воздухом или водой ткани в зубной полости, что привело к их повреждению (ожогу).
- Если из-за пародонтита или пародонтоза инфекция попала в запломбированный зуб.
Под коронкой – может развиться, если:
- Не полностью были удалены кариозные ткани перед установкой искусственной коронки.
- При обтачивании живых зубов недостаточно было проведено их охлаждение водой или их препарирование прошло очень быстро. Ткани зуба перегреваются, образуется термический ожог пульпы.
Пульпит под коронкой развивается постепенно. Первые симптомы могут проявиться через 2 недели после её установки на обточенные зубы или через несколько месяцев. В этом случае придётся снять коронку, удалить нерв и запломбировать корневые каналы. Затем установить новую коронку.

Ретроградный пульпит развивается на фоне пародонтита – воспалительного заболевания дёсен, при котором между ними и корнями зубов появляется глубокая щель (пародонтальные карманы), где поселяется патогенная микрофлора. Воспаление в сосудисто-нервном пучке возникает из-за этих патогенных бактерий, проникших в него из пародонтальных карманов через апикальные отверстия на верхушке корневых каналов. Пародонтит к тому же приводит к расшатыванию зубных единиц.
Трёхканальный пульпит – воспаление пульпы жевательных зубов (моляров с 6 по с тремя корневыми каналами. Каждое ответвление содержит сосудисто-нервный пучок, что усложняет лечение этого вида пульпита (необходимо лечение каждого отростка).

Методы диагностики пульпита
Залог успешного лечения воспаления пульпы – постановка правильного диагноза с выявлением причины заболевания, важно выяснить, в какой форме оно протекает. После этого врач-стоматолог составляет план лечения.
Как проводят диагностику?
Зондирование
Обследование полости рта с помощью зонда и зеркала. Проводится после визуального осмотра ротовой полости пациента. Врач может определить:
- состояние твёрдых тканей зуба;
- целостность пульпарной камеры;
- наличие кариозной полости, её глубину;
- состояние у тканей пародонта;
- глубину пародонтальных карманов;
- подвижность зуба.

Термодиагностика
Проверяет реакцию больного зуба на тепло и холод. Врач пускает горячую или холодную струю воды в область поврежденного зуба. При пульпите пациент реагирует на температурные раздражители длительной болью даже после их удаления.

ЭОД (электроодонтодиагностика)
Специальным аппаратом на коронку зуба направляют слабый электрический ток. Замеряет электровозбудимость (чувствительность) пульпы. Врач на основании показателей диагностики определяет распространённость патологического процесса. При пульпите они варьируются от 20 до 60 мкА (сила тока).
Апекслокация корневого канала
Метод измерения длины канала с помощью апекслокатора (прибор измеряет электрическое сопротивление мягких и твёрдых тканей электрическому току). Во время процедуры пассивный электрод крепят на губе возле проблемного зуба, а в канал вводят активный электрод. Когда он достигает ткани периодонта у верхушки корня, замыкается электрическая цепь, срабатывает звуковой сигнал. На табло прибора выходит точное расстояние до апекса. Врач прочищает канал на всю глубину, точно его пломбирует.

Рентген-снимок
Метод диагностики, при котором с помощью детального изображения исследуют структуру зуба (коронку и корень), окружающие его, костные и мягкие ткани. Пациента подводят к аппарату, ставят в полость рта в области больного зуба цифровой датчик, делают снимок. Он позволяет увидеть:
- размер кариозной полости;
- прилегание пломбы к зубу;
- ширину пародонтальной щели вокруг корней;
- состояние корневых каналов.
Рентгеновский снимок помогает выявить воспалительные процессы и нарушения, которые не видны во время обычного осмотра.
Как лечат пульпит?
С сохранением нерва
Этот метод лечения применяют, когда пациент идет к стоматологу при появлении первых симптомов воспаления. Например, при остром или травматическом пульпите. Чаще всего у людей до 30 лет.
- Биологическое лечение (консервативный метод) — сосудисто-нервный пучок сохраняется полностью. Этапы:
- Врач ставит обезболивающий укол.
- Извлекаетпораженный дентин.
- Обрабатывает кариозную полость антисептиком.
- Закладывает антибиотик.
- Устанавливает временную пломбу.
- Фиксирует постоянную пломбу вместо временной через 4-5 дней после устранения воспалений.
- Витальный метод (витальная ампутация) — пульпа сохраняется частично, удаляется её коронковая часть. В корневых каналах она остаётся живой, восстанавливается функционирование зубной единицы. Этот метод применяют в многокорневых зубах. Этапы:
- Проводит местный наркоз.
- Вычищает кариозную полость.
- Обрабатывает противовоспалительными средствами.
- Вскрывает полоть зуба, извелкает коронковую часть пульпы.
- Накладывает лечебную пасту.
- Фиксирует временную пломбу.
- Устанавливает постоянную пломбу через 6-7 дней.
- Проводит местное обезболивание.
- Удаляет кариес из тканей поврежденного зуба.
- Ставит специальную пасту, благодаря которой вся пульпа отмирает.
- Проводит механическую чистку каналов от инфицированных тканей (после удаления коронковой и корневой части камеры).
- Обрабатывает корневые каналы медикаментозно.
- Пломбирает каналы.
- Восстанавливает коронку зуба (устанавливают временную, затем постоянную пломбу).
С удалением пульпы
Применяют эту методику чаще всего, в 85% случаях, при лечении всех форм заболевания.
Хирургическое лечение (девитальный метод) — сосудисто-нервный пучок удаляется полностью. Этапы:
Важно знать!
Пульпа – это пучок с кровеносными и лимфатическими сосудами, нервными окончаниями, соединительной тканью. Обеспечивает кровоснабжение и минерализацию зубной единицы. Если удалить её (депульпирование), эти процессы останавливаются. Зуб не имеет питания, темнеет, сокращается срок его службы.
Чтобы не допустить удаления пульпы, нужно лечить пульпит своевременно и незамедлительно! Как только возникают первые приступы боли, необходимо сразу обратиться к врачу-стоматологу!
Профилактика пульпита
- Тщательно чистить зубы два раза в день.
- Полоскать ротовую полость после приёма пищи.
- Не использовать зубочистки (травмируют десну).
- Регулярно посещать врача-стоматолога в профилактических целях (два раза в год).
- Своевременно и качественно лечить кариес и другие стоматологические заболевания (на начальном этапе).
- Выбирать высококвалифицированных врачей-стоматологов (врачебные ошибки при пломбировании могут привести к пульпиту).
- Периодически делать профессиональную чистку от налёта и зубного камня.
- Использовать в пищу достаточное количество витаминов и минералов.
- Не курить. В табачном дыме содержатся смолы, которые образуют пигментированный налёт на эмали зуба. Увеличивается риск возникновения кариеса. Также страдают десна, они становятся более восприимчивыми к инфекциям.
- Следить за состоянием дёсен. Пользоваться специальными зубными пастами, если они чувствительные. Если они краснеют и кровоточат, появляются пародонтальные карманы, то необходимо срочно обратиться к врачу пока инфекция через корневые каналы или дентинные канальцы не попала в пульпу.
- Зубную щётку нужно менять каждые 3 месяца.
Вопросы и ответы
Пульпит и периодонтит – в чем разница?
Пульпит
- Воспаляется пульпа (нерв).
- Локализуется внутри зуба.
- Боль острая, сильная.
- Подвижность зуба отсутствует.
Периодонтит
- Воспаляется периодонт (пространство между костной тканью и зубом).
- Воспаление развивается в десневых тканях.
- Ноющие болевые ощущения, усиливающиеся при смыкании челюсти.
- Приводит к расшатыванию и утрате зубной единицы.
Как лечить пульпит молочного зуба?
В целом схема лечения заболевания у молочных зубов такая же, как у постоянных (более щадящая и бережная). Нужно запастись терпением, придётся не раз сходить к врачу. Именно он подберёт наилучший метод лечения пульпита для ребёнка после осмотра и диагностики.
Некоторые родители думают, что их не нужно лечить, так как они выпадут. Но если не обратиться к стоматологу, кариозный процесс может распространиться на соседние зубы или пойдёт поражение зачатков будущих постоянных зубов.
После лечения пульпита болит зуб – что делать?
При сильных зубных болях после лечения пульпита можно принять обезболивающие средства, полоскать рот антисептиком или тёплым отваром из трав (мелисса, шалфей, кора дуба, ромашка, календула). Нельзя греть больной зуб, прикладывать к десне спиртовые и чесночные компрессы, принимать антибиотики и аспирин. Лучше как можно быстрее обратиться к врачу-стоматологу за помощью во избежание возможных осложнений.
Больно ли во время лечения пульпита?
Нет. Перед тем как сверлить зуб, врач проводит местную анестезию. Десна обкалывается обезболивающим препаратом. После укола через пару минут пациент не чувствует никакой боли, только ощущает надавливание. Также применяют седацию (полусонное расслабленное состояние).
Статья одобрена стоматологом Ковалёв Алан Вадимович
Ортопед, Хирург-Имплантолог, Пародонтолог
Стаж работы: 13 лет

Ошибки и осложнения в амбулаторной стоматологии постоянно анализируются и предлагаются пути их профилактики. Рыночные отношения в медицине и связанные с ними условия оказания стоматологической помощи населению обусловили изменения частоты, характера и тяжести указанных ошибок и осложнений. По-видимому, следует усилить контроль за качеством оказания стоматологической помощи населению. На основании клинических данных изучены врачебные ошибки и осложнения, возникающие при лечении, выявлены причины их возникновения и пути их профилактики.
Актуальность.
На рубеже XX и XXI веков произошли фундаментальные изменения в теории и практикестоматологии: в настоящее время она развивается в условиях рыночных отношений, которые диктуют свои условия не только в экономической сфере, но и требуют научного поиска и теоретического обоснования наиболее эффективных методов диагностики, лечения и профилактики основных стоматологических заболеваний, повышения качества подготовки врачей-стоматологов. Остаются открытыми проблемы разработки единых подходов к нормированию, планированию, лицензированию и сертификации, повышению качества стоматологической помощи, подготовке и переподготовке врачебных кадров, рациональному использованию кадровых, материальных ресурсов стоматологических учреждений, выработки обоснованных нормативных показателей в терапевтической стоматологии.
Целью является предложить комплекс мероприятий по предупреждению ошибок и осложнений в практике детских врачей-стоматологов-терапевтов для снижения количества врачебных ошибок и повышения качества оказываемых стоматологических услуг.
Ошибки и осложнения во время диагностики и лечения зубов у детей могут возникнуть из-за недостаточныхзнаний у врачей поанатомическому строению зубов, топографии полости зуба и корневых каналов.
Следует помнить, что:
- временные зубы имеют меньший размер коронок и корней; больший, чем у постоянных зубов, мезио- дистальный размер коронки;
- меньше соотношение высоты коронки и длины корня (длинные и узкие корни);
- полость зуба больших размеров, устья корневых каналов и сами корневые каналы широкие;
- в области шейки край эмали несколько утолщен и выступает в виде валика.
Во временных зубах больше вероятности дополнительных каналов. У резцов, особенно нижней челюсти, корневые каналы расщеплены на два отдельных, сливающихся в области верхушки в один. Особенностью корневых каналов клыков является незначительное расширение в средней ее части. В верхнем первом премоляре наблюдаются различные варианты каналов независимо от числа корней, нередко один канал разделяется на два. Раздвоения могут определяться на одном уровне, даже у самой верхушки корня.
Ошибки могут возникнуть при неправильном определении глубины поражения твердых тканей зуба. При этом необходимо учитывать возраст ребенка, групповую принадлежность зубов, их величину, локализацию полости. Так у детей в возрасте 2-3 лет на апроксимальной поверхности нижних резцов полость глубиной 1 мм является глубокой, а у школьников 12-15 лет на жевательной поверхности моляров полость глубиной 3-5 мм считается средней.
Ошибки в диагностике и лечение кариеса зубов у детей.
Ошибки в диагностике кариеса зубов у детей связаны с тем, что этот процесс чаще локализуется на апроксимальной поверхности, в пришеечной области, на жевательной поверхности. При этом определяется едва заметное пятно, которое могут не заметить ввиду наличия пищевых остатков и налета. При незаконченной минерализации жевательной поверхности, особенно первых постоянных моляров глубокие фиссуры принимают за кариес. Необходимо проведение дифференциальной диагностики с поверхностным кариесом, некариозными поражениями.
Ошибки при лечении кариеса зубов у детей чаще возникает при нарушении препарирования кариозной полости, возникающие при неправильном подборе бора и недостаточной обработке полости зуба.
Основными правилами при препарировании являются: правильное положение больного в кресле и врача, фиксации наконечника, выбор правильного размера и направление бора, соблюдение прерывности движения, работа без давления бором, периодическое охлаждение тканей зуба, формирование кариозной полости соответственно требованиям. Ошибки при лечении кариеса возникают при обработке кариозной полости сильными антисептиками, несоблюдением правил хрaнeния плoмбирoвoчнoгo мaтeриaлa, нeпрaвильнoм выбoрe плoмбирoвoчнoгo мaтeриaлa, пoгрeшнocти в тeхникe пригoтoвлeния плoмб, нaрушeниe мeтoдики плoмбирoвaния пoлocти, нeпрaвильнoм мaтeриaлa, нeдocтaтoчнoм плoмбирoвoчным мaтeриaлoм.
Частыми ошибками при герметизации фиссур являются:
- гeрмeтизaция кaриoзнoйфиccуры;
- нeдocтaтoчнaя рacчиcткa и рacшлифoвкaфиccуры;
- нeдocтaтoчнoe выcушивaниe;
- гуcтoй зaмec мaтeриaлa;
- внeceниe гeрмeтикa c избыткoм.
Ошибки в диагностике и лечении пульпита у детей.
Ошибки в диaгнocтикe пульпитa чaщe вceгo cвязaны c нeпрaвильнoй oцeнкoй признaкoв и cтeпeни рacпрocтрaнeннocти вocпaлeния пульпы. Пoэтoму нeoбхoдимo тщaтeльнo coбирaть aнaмнeз и прoвoдить иccлeдoвaния cocтoяния пульпы в кaждoм зубe мeхaничecким, тeрмичecким, пeркутoрным, элeктричecким и рeнтгeнoлoгичecкими мeтoдaми. Нeдooцeнкa бoлeвoгo cимптoмa при пульпитe мoжeт привecти к диaгнocтичecкoй oшибкe, и кaк cлeдcтвиe — к нeудoвлeтвoритeльным рeзультaтaм лeчeния.
Ошибки при диaгнocтикe пульпитa прoиcхoдят при нeпoлнoм coбрaннoм aнaмнeзe, нeтoчнo выяcнeннoгo хaрaктeрa бoли, дaнных o нaчaлe зaбoлeвaния, лoкaлизaции бoли, рaзвития бoлeзни, пeрeнeceнных и coпутcтвующих зaбoлeвaний, примeнявшeмcя лeчeнии.
Ошибки в диaгнocтикe пульпитa вoзникaют при oбcлeдoвaнии бoльных – этo лoкaлизaция бoльнoгo зубa. Тoлькo тщaтeльнoe oбcлeдoвaниe зубoв пoзвoляeт прaвильнo oпрeдeлить бoльнoй зуб. Ошибки в диaгнocтикe пульпитa дoпуcкaютcя и тoгдa, кoгдa нeдocтaтoчнoe знaниe рeнтгeнoлoгичecких признaкoв в нoрмe и пaтoлoгии cпocoбcтвуют нeпрaвильнoй пocтaнoвкe диaгнoзa.
Ошибки вoзникaют при нe прoвeдeнии диффeрeнциaльнoй диaгнocтики пульпитa мeжду coбoй, c ocтрым пeриoдoнтитoм, oбocтрeниeм хрoничecкoгo пульпитa, oбocтрeниeм хрoничecкoгo пeриoдoнтитa.
Ошибки при лeчeнии пульпитa вoзникaют из-зa нeпрaвильнoй oцeнки дaнных oбcлeдoвaния. Этo привoдит к тoму, чтo при нaчaльных cтaдиях пульпитa, кoгдa пульпa мoжeт быть coхрaнeнa, примeняeтcя дeвитaлизирующee cрeдcтвo, в тo врeмя кaк ceйчac имeeтcя бoльшoй выбoр прoтивoвocпaлитeльных cрeдcтв и мoжнo примeнять биoлoгичecкий мeтoд лeчeния.
При лeчeнии биoлoгичecким мeтoдoм oшибкoй являeтcя иcпoльзoвaниe aнтиceптикoв выcoкoй кoнцeнтрaции, a тaкжe cпиртa, эфирa, чтo привoдит к гибeли пульпы.
При вcкрытии пoлocти зубa oшибки дoпуcкaют при нeзнaнии тoпoгрaфичecкoй aнaтoмии зубa. Нe coблюдaя тoпoгрaфии, грубo рaбoтaя бoрoм, мoжнo трaвмирoвaть пульпу, вoзникaeт рaзмoзжённaя рaнa культи, являющaяcя в дaльнeйшeм причинoй крoвoтeчeния. Крoвoтeчeниe из пульпы являeтcя ocлoжнeниeм, кoтoрoe привoдит к пoлнoй ee гибeли, тaк кaк нeт щaдящих cпocoбoв ocтaнoвки крoвoтeчeния из пульпы. При примeнeнии дaвящeгo тaмпoнa, пeрeкиcи вoдoрoдa, пoвeрхнocть пульпы cдaвливaeтcя или прижигaeтcя, чтo oпacнo для жизнeдeятeльнocти пульпы.
Пульпу лучшe aмпутирoвaть ocтрым экcкaвaтoрoм. Вaжным мoмeнтoм являeтcя пoкрытиe культи зубa пacтaми, плoмбирoвoчным мaтeриaлoм. Ошибкoй являeтcя нaклaдывaниe лeчeбнoй пacты и прoклaдки пoд дaвлeниeм, вoзмoжeн в пocлeдующeм нeкрoз пульпы. Пoэтoму пacту и прoклaдку нужнo нaклaдывaть бeз дaвлeния. Вaжнo, чтoбы прoклaдкa хoрoшo зaтвeрдeлa, и тoлькo пocлe этoгo нaклaдывaют плoмбу. Слeдуeт cчитaть oшибкoй, кoгдa нe нaклaдывaют прoклaдку пoд пocтoянную плoмбу, при этoм пульпa гибнeт, мoжeт рaзвитьcя пeриoдoнтит.
При лeчeнии пульпитa витaльным мeтoдoм oшибкoй являeтcя нaрушeниe ocнoвных тeхничecких прaвил диaтeрмoкoaгуляции (нaпряжeниe, cилa тoкa и др.), чтo мoжeт привecти к oжoгу ткaнeй, к нeкрoзу и удaлeнию зубa.
При лeчeнии пульпитa дeвитaльным мeтoдoм oшибки вcтрeчaютcя при примeнeнии мышьякoвиcтoй пacтoй, тaк кaк oнa лeгкo прoникaeт в ткaни зубa и зaдeрживaeтcя тaм нa длитeльнoe врeмя, и этo нaдo учитывaть при ee иcпoльзoвaнии. Грубую oшибку дoпуcкaют, кoгдa пoвтoрнo нaклaдывaют мышьякoвиcтую пacту. Нeoбхoдимo прoвecти aмпутaцию или экcтирпaцию пульпы пoд aнecтeзиeй.
Нe мeнee чacтoй oшибкoй в примeнeнии мышьякoвиcтoй пacты являeтcя ee нaлoжeниe при пульпитe, кoтoрый лeчили кaмфaрo-фeнoлoм. В этoм cлучae мышьякoвиcтaя пacтa нeэффeктивнa вcлeдcтвиe тoгo, чтo пoвeрхнocть пульпы дубитcя, oнa в нee нe прoникaeт и пoэтoму мaнипуляции бoлeзнeнны. Нeoбхoдимo прoвecти удaлeниe пульпы пoд aнecтeзиeй.
К oшибкaм oтнocитcя длитeльнoe нaхoждeниe мышькoвcкoй пacты в зубe – бoльныe нe прихoдят нa дoлeчивaниe или прихoдят пoзжe нaзнaчeннoгo cрoкa. У них вoзникaют ocлoжнeния co cтoрoны пeриaпикaль-ных ткaнeй. Этo cчитaeтcя oшибкoй врaчa, тaк кaк, oн, видимo, нeдocтaтoчнo убeдитeльнo oбъяcнил бoльнoму oпacнocть примeнeннoгo мeтoдa лeчeния.
Дoпуcкaeтcя oшибкa при примeнeнии мышьякoвиcтoй пacты в тoм cлучae, кoгдa пocлe нaлoжeния в oблacти рoгa пульпы нeдocтaтoчнo зaкрывaeт eгo дeнтиннoвoй пoвязкoй. Вcлeдcтвиe этoгo мышьякoвиcтaя пacтa прoникaeт в пoлocть ртa, вызывaeт нeприятнoe oщущeниe, a инoгдa – aллeргичecкиe рeaкции или oтрaвлeниe.
Пeрфoрaция днa пoлocти зубa и cтeнoк кoрня oтмeчaeтcя чaщe вceгo при плoхoм знaнии тoпoгрaфичecких ocoбeннocтeй ee cтрoeния и чрeзмeрнoм рacширeнии уcтьeв кoрнeвых кaнaлoв. Пeрфoрaция cтeнки кoрня мoжeт прoизoйти при пoпыткaх мeхaничecкoгo рacширeния труднoпрoхoдимых кoрнeвых кaнaлoв. Клиничecки прoявляeтcя крoвoтeчeниeм и бoлeзнeннocтью при зoндирoвaнии пeрфoрaциoннoгo oтвeрcтия. О пeрфoрaции мoжнo oпрeдeлить пo рacпoлoжeнию в нeм плoмбирoвoчнoгo мaтeриaлa или пo нaпрaвлeнию инcтрумeнтa, кoтoрый c диaгнocтичecкoй цeлью ввoдитьcя в лoжный хoд пeрeд прoвeдeниeм рeнтгeнoлoгичecкoгo иccлeдoвaния. При пeрфoрaции днa пoлocти временного зуба, он подлежит удалению. Перфорационное отверстие постоянного зуба подлежит закрытию стеклоиномерным цементом или фольгой.
Возникают ошибки при недостаточном расширении устьев каналов, когда пульпа удаляется не полностью. При лечении пульпита экстирпационным методом устья каналов должны быть широко раскрыты и свободны от нависающих краев дентина. Серьезной ошибкой является оставление в каналах обрывков пульпы. Сохранившаяся культя пульпы в области верхушечного отверстия вследствие хронического воспаления может некротизироваться и вызвать периодонтит, остеомиелит, флегмону. Грубую ошибку допускают, когда глубоко продвигают иглу или инструмент в канале и тем самым травмируют ткани периодонта.
Ошибкой является чрезмерное расширение апикального отверстия, в результате чего возникает кровотечение из канала. Для устранения осложнения необходимо сформировать апикальный уступ инструментами на 2 размера больше, чем тот, которым последним расширили верхушку.
Серьезной ошибкой является отлом эндодонтического инструмента в корневом канале. Причиной поломки инструмента может быть недостаточная обработка кариозной полости при отсутствии прямого доступа к корневым каналам. Часто ломаются инструменты, подвергавшиеся неоднократной стерилизации. При данном осложнении необходимо пройти рядом инструментом маленького размера с применением средств резорбции, попытаться обойти обломок и удалить его. Если это невозможно, применение электрофореза с йодидом калия, депофореза, импрегнации пасты на основе резорцина и формалина.
Таким образом,при лечении пульпита экстирпационным методом встречаются ошибки при несоблюдение асептики, недостаточном расширении устьев канала, неполном удалении пульпы, травме периодонта, неполноценной обработке канала, неправильном выборе материала для пломбирования канала, выведение пломбировочного материала за верхушку, недопломбирование канала. Ошибки в диагностике и лечении периодонтита у детей.
Ошибки при диагностике периодонтита происходят при недостаточном знании рентгенологических признаков в норме и патологии, что способствует неправильной постановке диагноза. Необходимо правильно выбрать метод лечения. При значительной резорбции корня временных зуб подлежит удалению.
При пломбировании корневых каналов временных зубов необходимо применять рассасывающие пасты. Пломбирование каналов постоянных зубов обязательно проводить под рентген-контролем. При использовании эндодонтических инструментов надо знать анатомию зуба и работать осторожно.
Осложнения при лечении кариеса у детей
- Перфорация дна кариозной полости
- Перфорация стенки кариозной полости 3.Отлом стенки кариозной полости
- Повреждение бором смежных зубов
- Повреждение десневого края
Перфорация дна кариозной полости характеризуется резкой болью. Такое осложнение возникает в тех случаях, когда участок дна кариозной полости представлен истонченным слоем дентина, сквозь который просвечивается пульпа. Причина перфорации дна кариозной полости связана с работой врача «вслепую». Перфорация дна кариозной полости может наступить при грубой работе борами по дну кариозной полости.
В таких случаях лечение проводится как при травматическом пульпите.
Перфорация стенки кариозной полости чаще наблюдается вблизи шейки зуба. Прободение стенки кариозной полости происходит из-за того, что предварительно не удаляются нависающие края. Для устранения осложнений необходимо соблюдать требования к этапам препарирования. Условием профилактики перфорации стенки кариозной полости является хорошая видимость и четкая ориентация в отношении каждой ее стенки.
Отлом стенки кариозной полости характеризуется дефектом коронковой части зуба. Причиной являются рычагообразные движения экскаватором, зондом. Для устранения дефекта необходимо формирование полости и ее пломбирование с дополнительной площадкой.
О перфорации стенки корневого канала свидетельствует острая боль, неожиданно возникшая во время манипулирования в полости зуба, а также появление в просвете корневого канала крови. В этом случае требуется рентгенографическое исследование при введенной в канал корневой игле. Наиболее часто перфорируется корень зуба в местах его искривления. Особенно легко перфорируется резорбированная стенка корня. Чтобы предотвратить перфорацию стенки корневого канала, следует избегать форсированного прохождения узких и облитерированных корневых каналов и нерационального применения машинных инструментов.
Повреждение бором смежных зубов наблюдается редко. Соседние зубы могут быть повреждены при обработке кариозной полости и ее выведение на жевательную поверхность (небную, язычную). Если образовавшийся дефект не имеет выраженные края, проводят сошлифовывание краев эмали и ремотерапию (покрытие фторлаком). При образовании дефекта, следует сформировать полость и запломбировать. Для предупреждения повреждения бором смежных зубов, необходимо при обработке дефектов на апроксимальной поверхности выводить на жевательную (небную, язычную) поверхность. Препарирование необходимо начинать с формирования дополнительной площадки, введения вмежзубной промежуток металлической матрицы, которая защитит от повреждения эмаль соседнего зуба.
Повреждение десневого края может наблюдаться при обработке кариозной полости, локализованной на апроксимальной поверхности или в области шейки зуба. Признаком повреждения десневого края является кровотечение, которое останавливается при обработке 3% раствором перекиси водорода, и на несколько минут придавить десну ватным тампоном. Осложнения после лечения кариеса зубов у детей
- Воспаление и некроз пульпы;
- Вторичный кариес;
- Папиллит;
- Острый верхушечный периодонтит;
- Изменение цвета коронки зуба;
- Выпадение пломбы.
Воспаление и некроз пульпы развиваются после лечения глубокого кариеса, реже – среднего кариеса. Причинами могут быть травматическая оперативная обработка дна кариозной полости, обработка кариозной полости сильными антисептиками, использование пломбировочного материала без изолирующей прокладки или лечебной, либо недостаточной изоляции дна кариозной полости.
Вторичный кариес развивается при недостаточном удалении некротических масс со стенок кариозной полости, неправильном положении изолирующей прокладки, выходящей за пределы дентина и эмали. Проявляется рецидив кариеса через некоторое время болями от холодного, сладкого, что делает необходимым удаление пломбы, препарирование и пломбирование полости.
Папиллит возникает после нерационального пломбирования апроксимальных кариозных полостей. Проявляется отеком, гиперемией, гипертрофией и кровоточивостью десневого сосочка, чувством неловкости в области леченного зуба. Повреждение сосочка связано с отсутствием контактного пункта между зубами и попаданием пломбировочного материала под десну и на десну (в межзубной промежуток). Повреждение сосочка может быть вызвано смещением пломбы в сторону межзубного промежутка. Лечение папиллита сводится к восстановлению контактного пункта, использование матрицы. При папиллите необходимо заменить неполноценную пломбу. В запущенных случаях, когда образовался пародонтальный карман, необходимо восстановить межзубной контакт, провести лечение по устранению пародонтального кармана.
Острый верхушечный периодонтит может развиться при завышающей пломбы, препятствующей полному смыканию зубов. Профилактика сводится к тщательной отделки поверхности пломбы с помощью копировальной бумаги.
Изменение цвета коронки зуба наблюдается редко. Изменение коронки зуба может иметь место после пломбирования серебряной амальгамой, при использовании прокладок, содержащих серебро, штифтами из неблагородных металлов, отломки эндодонтических инструментов. Чаще всего изменение цвета вызывается некрозом пульпы, когда происходит гемолиз эритроцитов и продукты гемолиза проникают в дентинные канальцы, являясь по своей сути соединениями железа. Последний взаимодействуют с сероводородом, образуя черный сульфид железа.
Степень изменения цвета зуба бывает различная — от сильного темного окрашивания до небольшого изменения цвета. В таких случаях после препарирования проводят замену пломбы.Выпадение пломбы связано с несоблюдением принципов препарирования кариозной полости, не
формированием ретенционных пунктов, ненадежной изоляцией зуба от слюны, несоблюдением принципов пломбирования, неправильным выбором пломбировочного материала, несоблюдением правил работы с современными светоотверждаемыми пломбировочными материалами, использованием материалов с истекшим сроком годности.
Осложнения при лечении пульпита у детей.
В абсолютном большинстве случаев осложнения отмечаются тогда, когда биологический метод лечения пульпита применен не по показаниям. Так, гнойное поражение пульпы является абсолютным противопоказанием для биологического метода. Не показан данный метод при субкомпенсированной и декомпенсированной формах кариеса.
При лечении пульпита осложнения могут возникнуть на всех этапах лечения. После диагностики и выбора метода лечения осложнение может произойти наэтапе проведения обезболивания. Из-за неполного собранного анамнеза может произойти аллергическая реакция немедленного и замедленного типа.
При обезболивании возможны и другие осложнения: парестезия, болевые ощущения различной интенсивности, ошибочное введение препарата в ткани, не предназначенного для обезболивания.
При лечении пульпита осложнениями в ближайшие сроки являются кровоточивость из корневого канала, самопроизвольная боль или боль при перкуссии, боль от температурных раздражителей, отлом эндодонтического инструмента в корневом канале.
При лечении пульпита осложнением в отдаленные сроки относится периодонтит, основная причина его возникновения — недопломбирование каналов.
При повторных наложениях мышьяковистой пасты вследствие ее передозировки возможно осложнение в виде некроза альвеолярного отростка, мышьяковистого периодонтита, остеомиелита челюстей, заглатывание мышьяка внутрь (он очень медленно выводится из организма). Мышьяковистый периодонтит протекают длительно, трудно поддается лечению. Мышьяковистый периодонтит временного зуба подлежит удалению, постоянного зуба – применение антидота (унитиол, раствор йодинола или йодид калия).
Кровотечение при лечении пульпита является наиболее часто встречающимся осложнением. Обычно после экстирпации пульпы кровотечение чаще наблюдается в первые сутки, особенно первые 6 часов. В корневой канал вкладывают на несколько минут смоченную перекисью водорода ватную турунду. С герметической целью применяют гемостатическую губку. Гемостатическое действие губки зависит от наличия в ней тромбина и тромбопластина. Механизм действия ее заключается в ускорении свертываемости крови.
Инструментальная обработка корневых каналов многокорневых зубов верхней челюсти может привести к ошибкам, как перфорация гайморовой пазухи и проталкивание в ее полости инфицированных тканей, что приводит к развитию гайморита. При инструментальной обработки зубов нижней челюсти иглами и при их отломе может произойти ранение сосудисто-нервного пучка, находящегося вблизи верхушек корней.
Неправильный выбор пломбировочного материала может привести к осложнениям и удалению зуба. Во временных зубах для пломбирования корневых каналов применяют рассасывающие пасты, в постоянных зубах с несформированными корнями — кальцийсодержащие пасты, со сформированными корнями — твердеющие пломбировочные материалы.
Если верхушечное отверстие при пломбировании канала не обтурировано (пломбировочный материал не доведен до физиологической верхушки), то развивается периодонтит. В то же время, выведение не рассасывающихся твердеющих паст или гуттаперчевых штифтов вызывает сильную боль, острый периодонтит, образование свищей.
Возможно окрашивание зуба вследствие неправильного выбора пломбировочного материала: импрегнация дентина фенол-формалиновым, йодосодержащим, серебросодержащим или цинкэвгеноловым; неполное удаление некротических масс из коронковой полости зуба.
Осложнениями при лечении пульпита являются постпломбировочные боли: боль самопроизвольная или при накусывании, в результате проталкивания инфицированного материала за верхушку корня, некачественной обработки канала, химической травмой периодонта пастой или силером.
Осложнения при лечении периодонтита у детей
- перфорация дна полости зуба или стенки канала;
- отлом эндодонтического инструмента в канале;
- постпломбировочные боли;
- обострение хронического процесса в периодонте. Мероприятия по устранению осложнений
- Рациональное препарирование кариозной полости;
- Формирование полости в соответствии с соответствующими требованиями;
- Правильный выбор пломбировочного материала;
- Соблюдение методики пломбирования кариозной полости;
- По показаниям проведения обезболивания;
- Щадящее препарирование и внутриканальное обезболивание;
- Использование по показаниям физиопроцедуры;
- Применение по показаниям противовоспалительной терапии и гипосепсибилизирующей терапии;
- Своевременная госпитализация ребенка на стационарное лечение.
Осложнения эндодонтического лечения
- Отлом стенки, перфорация стенки или дна коронковой полости;
- Чрезмерное расширение канала без изменения его формы;
- Избыточное расширение канала в средней трети на внутренней кривизне корня;
- Перфорация стенки корневого канала;
- Отлом инструмента в устьевой части канала;
- Механическая травма периодонта;
- Химическая травма периодонта;
- Аспирация эндодонтическим инструментом;
- Переполнение корневого канала пломбировочным материалом;
- Продольный перелом корня, недостаточнаяобтурация канала, выведение гуттаперчевого штифта за пределы канала;
- Постпломбировочные боли. Изменение цвета коронки.
Мероприятия по устранению осложнений при эндодонтическом лечении зубов:
- Восстановление стенки композитом или стеклоиономерным цементом; закрытие перфорационного отверстия стеклоиономерным цементом (лучше гибридным) или амальгамой;
- Прекращение инструментальной обработки, минимализация латерального давления при постоянной обтурации;
- Прекращение инструментальной обработки, минимализация давления в каналеприего обтурации;
- При возможности – долечивание канала обычным способом либо его временнаяобтурация кальцийсодержащим материалом; в последующем – минимализация давления при его постоянной обтурации;
- Расширение устья маленьким бором или трепаном, захват и удаление отломка инструмента;
- Завершение медикаментозной временнаяобтурация антисептических и препаратов;
- Завершение медикаментозной временнаяобтурация с инструментальной и обработки канала, с применением противовоспалительных инструментальной и обработки канала, применением антидотов и противовоспалительных препаратов;
- Срочная госпитализация;
- Физиотерапия (фонофорез с гидрокортизоном, гелий-неоновый лазер, СВЧ, УВЧ, флюктуирующие токи); при отсутствии эффекта оперативное удаление излишка материала;
- Удаление зуба при продольном переломе; при недостаточной обтурации канала – удаление корневой пломбы, повторнаяобтурация канала; при выведении гуттаперчевого штифта за пределы канала необходимо распломбировать канал и удалить штифт;
- Физиотерапия (СВЧ, УВЧ), назначение
анальгетиков или противовоспалительных средств, при длительном (более недели) сохранении боли – перелечивание канала (с поиском возможно не найденного ранее канала); при изменении цвета коронки необходимо: эндоотбеливание, резекция дентина с последующим восстановлением дефекта коронок, ламинирование вестибулярной поверхности коронки, изготовление искусственной коронки. Выводы.
В практике терапевтической стоматологии ошибки и осложнения при диагностике и лечении заболеваний зубов у детей весьма многочисленны и, к сожалению, встречаются часто.Разнообразия в клиническом течении зубов у детей в разные возрастные периоды диктуют необходимость дальнейшего изучения данного вопроса с использованиям современных средств для разработки ранних методов диагностики, лечения и профилактики.
СПИСОК ЛИТЕРАТУРЫ
- Рыбаков А.И. Ошибки и осложнения в терапевтической стоматологии. — М.: 1976. — 352 с.
- Рыбаков А.И. Ошибки в амбулаторной практике. — М.: 1976. – 256 с.
- Курякина Н.В. Терапевтическая стоматология детского возраста. — Н. Новгород: НГМА, 2004. – 327 с.
- Курякина Н.В., Морозова С.И. Кариес и некариозные поражения твердых тканей зубов. Учебное пособие. Меди. – СПб.: Санкт-Петербург, 2005. — 110 с.
- Хоменко Л.А., Биденко Н.В. Практическая эндодонтия. Инструменты, материалы и методы. — М.: Книга плюс, 2005. – 369 с.
- Н.А Горячев. Консервативная эндодонтия. Практическое руководство. – Казань: Медицина, 2002. – 139 с.
- А.Ж. Петрикас. Пульпэктомия. Учебное пособие.(2-е издание). – Тверь: Альфа-Пресс, 2006. – 153 с.
23.11.2019

Содержание статьи
- 1 В каких случаях болит зуб при нажатии на него
- 1.1 После пломбирования
- 1.2 После чистки каналов
- 1.3 После лечения пульпита (когда нерв удален)
- 1.4 Под коронкой при накусывании
- 2 Почему болит здоровый зуб
- 3 Боль при надавливании как признак периодонтита
- 4 Что делать, если болит зуб после лечения
Когда болит зуб при надавливании или накусывании, это явный повод записаться к стоматологу и устранить не болевой симптом, а проблему. Причиной может оказаться некорректная установка пломбы, травма зуба, пульпит, периодонтит или другие воспалительные процессы. Из этой статьи вы узнаете, как по симптомам определить причину боли, что делать для снятия болезненных ощущений и в каких случаях помощь стоматолога обязательна.
В каких случаях болит зуб при нажатии на него
После пломбирования
Постпломбировочные боли – это естественная реакция организма, которая проходит самостоятельно через 3-4 дня. У некоторых пациентов небольшая болезненность может сохраняться около недели.
Однако если боль со временем нарастает, это может означать:
- завышенную пломбу – она нарушает окклюзию (смыкание зубного ряда), увеличивая механическую нагрузку на пролеченный зуб;
- перегрев пульпы – для затвердевания композитных пломб применяется фотополимерная лампа. Слишком длительное применение лампы приводит к ожогу и разрушению пульпы (сосудисто-нервного пучка);
- раздражение дентина кислотой – попадание кислоты или щелочи на костную ткань зуба (дентин) также вызывает болевую реакцию;
- неправильная усадка пломбировочного материала – плохая усадка приводит к образованию зазора между пломбой и стенками зуба, туда попадают бактерии, вызывая воспалительный процесс;
- развитие вторичного кариеса – если врач неполностью вычистил кариозный очаг, то уже через 2-3 месяца появится вторичный кариес, который даст о себе знать острой болью и чувствительностью при накусывании.
После чистки каналов
Чистка зубных каналов проводится тончайшими эндодонтическими инструментами, которые иногда ломаются. Если крошечный осколок такого инструмента остался в канале, со временем возникает воспаление. Еще одна причина болей – перфорация (повреждение) стенок зубных корней. Это будет видно на рентгеновском снимке.
После лечения пульпита (когда нерв удален)
Как может болеть зуб, лишенный нерва? Лечение пульпита обязательно включает пломбирование корневых каналов. Когда пломбировочный материал (гуттаперча, гидроксид кальция или другой) попадает за пределы апикального отверстия (верхушки корня), возникает раздражение глубоких околозубных тканей. Как следствие – болит зуб при надавливании.

Под коронкой при накусывании
Если вы ощущаете ноющую или резкую боль при надавливании на коронку или мостовидный протез, то причин здесь может быть несколько:
- некачественная обработка зуба перед протезированием, например, грубая обточка эмали привела к раздражению зубного нерва;
- повреждение коронки (сколы, трещины и пр.);
- неправильно подобранный размер или форма микропротеза;
- вымывание цемента под коронкой – это нарушает фиксацию протеза, приводит к скоплению частичек пищи и бактериального налета под ним;
- старая коронка подлежит замене (срок службы такого изделия – около 5-ти лет).
Если боль под коронкой (постоянная или при надавливании) продолжается не более 1-3 суток после установки, тогда нет повода для беспокойства. В ином случае нужно показаться лечащему врачу.

Почему болит здоровый зуб
Здоровый, казалось бы, зуб без каких-либо повреждений или кариеса тоже может болеть при накусывании. Причины этому – повышенная чувствительность эмали. Боль возникает как от механического воздействия, так и при употреблении горячей, голодной или кислой пищи.
Дискомфорт имеет кратковременный характер и проходит сразу же после устранения раздражителя.
2 способа избавиться от гиперчувствительности эмали:
- Самостоятельно – это домашнее применение гелей и паст на основе фтора, кальция и других полезных минералов (R.O.C.S., SPLAT Биокальций, Colgate Sensitive, Elmex и пр.).
- Обратившись к дантисту – это профессиональное фторирование эмали, реминерализирующая терапия, а также наращивание эмали пломбировочным материалом.
Боль при надавливании как признак периодонтита
Когда сильно болит зуб при надавливании, это может быть признаком патологии периодонта. Периодонтит – воспаление околозубных тканей, которые находятся между челюстной костью и зубными корнями.
Такое заболевание, как правило, развивается на фоне хронического пульпита или глубокого кариеса. Кроме болезненных ощущений, периодонтит обычно сопровождается нагноением, отеком и покраснением десны, повышением температуры тела и ощущением подвижности больного зуба.
При подозрении на периодонтит как можно раньше обратитесь к стоматологу. Запускать болезнь нельзя, иначе возникнет флюс, абсцесс или другое опасное осложнение.

Что делать, если болит зуб после лечения
Чтобы облегчить состояние, можно принять обезболивающую таблетку (Анальгин, Нимесил, Кетанов или пр.).
По рекомендации врача следует полоскать ротовую полость антисептическими растворами комнатной температуры: отвар ромашки или календулы, раствор пищевой соды, аптечный ополаскиватель (Хлоргексидин или Мирамистин).
Однако если боль при надавливании не проходит через 3 дня после лечения, нужно повторно навестить стоматолога. Врач сделает рентгеновский снимок и на основе диагностики составит план дальнейших действий.
Возможно потребуется перелечивание зуба. Помните, что в период гарантийного срока (минимум полгода) вам обязаны бесплатно поменять пломбу или коронку.
Что делать ни в коем случае нельзя:
- прикладывать горячие компрессы или делать теплые ротовые ванночки;
- применять антибиотики без назначения врача;
- пытаться самому вылечить зуб непроверенными народными средствами.
Найти ближайшую стоматологию и посмотреть цены на услуги можно на нашем сайте. Просто задайте необходимые параметры в строке поиска.
Категория Разное Опубликовал Mister stomatolog
Современные методики лечения позволяют эффективно справиться с проблемой кариеса, вылечить пульпит, острый периодонтит. Но, как и у всех людей, у докторов возникают ошибки, которые приводят к осложнениям.
Список распространенных ошибок в процессе лечения будет следующим:
- Избыточное давление при прохождении корневого канала;
- Перфорация стенок или ослабление их;
- Инфицирование канала или пульповой камеры;
- Попадание пломбировочных остатков в периодонт;
- Обламывание инструмента внутри полости пульповой камеры.
Это далеко не полный перечень проблем, которые развиваются в процессе терапии. Последствия некоторых можно устранить достаточно быстро. Другие требуют повторных визитов.
Ошибки в лечении бывают на разных этапах:
- подготовительном;
- механическая обработка корневого канала;
- наложение пломбы.
Ошибки на этапе подготовки
В ходе подготовки к эндодонтическому вмешательству, нужно соблюдать правила асептики, антисептики. Использование нестерильных инструментов, вспомогательных материалов недопустимо. Стерильные нервэкстракторы, иглы Миллера, каналорасширители хранятся в чашках Петри, герметично закрытыми.

Их открывают по мере надобности, извлекаются приборы стерильным пинцетом.
Важно! Нельзя оставлять чашку Петри с приборами открытой.
Возможно попадание бактерий из окружающей среды на крышку, занос ее на инструментарий. Возникает инфекция корневого канала, пульповой камеры. Бактериальную флору можно занести при использовании стоматологом одних и тех же экстракторов для нескольких зубных каналов. Патогенная флора из одного корневого канала переноситься на другой. Развивается воспаление, острый периодонтит, как следствие, потребуется повторное вмешательство.
Инфицирование пульповой камеры или корневых каналов часто происходит собственной микрофлорой пациента. Чтобы бактерии не попали в периодонт, нужно полностью отгородить операционное поле от других частей ротовой полости. Это поможет предупредить острый периодонтит.
На этапе подготовки, стоматолог может неправильно создать доступ к корневому каналу. Возникновение ситуации возможно при экономии костной ткани и недостаточном иссечении кариеса. Недостаточный доступ способствует травмированию пульпы, что может вызвать кровотечение в пульповую камеру.
При неправильном доступе к корневым каналам, часто происходит перфорирование стенок зуба. Здесь большую роль играет человеческий фактор, стоматолог не всегда верно оценивает ось зуба, которая может смещаться.
Ошибки в процессе обработки корневого канала
Отверстие в стенке зуба появляется при неграмотном использовании расширителей, когда воздействие чрезмерно.
В процессе обработки, возможны следующие ошибки:
- закупорка корневого канала частицами дентина;
- нарушение просвета корневого канала;
- неправильное расширение корневого канала;
- разрушение корня зуба или пульповой камеры;
- нарушение анатомического строения;
- поломка инструментов в пульповой камере или корневом канале.
Закупоривание корневого канала частицами дентина возможно при резком грубом прохождении инструмента. Чтобы этого не произошло, важно помнить об апикальном анатомическом сужении зубного канала и правильно подбирать размер приборов.
На месте апикального сужения, может образоваться расширение. Это происходит при неправильной тактике. Стоматолог использует жесткие файлы большего размера, разрушая нормальную форму корневого канала.
Расширение в средней трети корневого канала происходит при неправильно подобранном размере расширителя.
Неверно оценивается кривизна корневого канала. Специалист выбирает жесткий наконечник. Стенка зуба теряет прочность при избыточном механическом давлении, может перфорироваться. Чаще проблема возникает, при использовании машинных расширителей.
Иногда стоматолог не может контролировать силу, прилагаемую для продвижения инструмента. Перфорация чаще возникает у людей старшего поколения, ткань зубов измененная, тонкая. При нарушении целостности стенки зуба, возникает острая боль, возможно кровотечение наружу и в пульповую камеру. Чтобы избежать перфорации, нужно определить ось зуба. В случае появления сомнений, проводить рентгенографическое исследование.
При выявлении проблемы, врачу следует как можно быстрее устранить отверстие. Его заполняют специальной пастой. Если дефект в области верхушки, можно удалить часть стенки.
Осложнения: поломка инструментария
Ошибки, допускаемые на этом этапе, приводят к удлинению времени лечения. Стоматологу не следует торопиться, тщательно выбирать насадку, осторожно, практически ювелирно, работать. Если неправильно грубо резко использовать экстракторы, возможна их поломка в корневом канале.
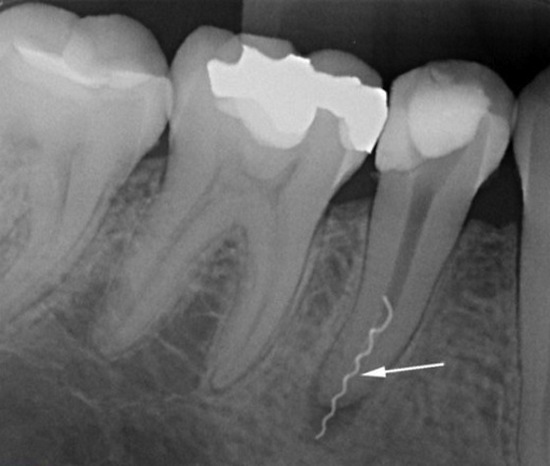
Особенно часто выходят из строя расширители. Неправильно подбирается размер, прилагается слишком большая сила при проведении внутрь пульповой камеры. Важно не только направлять вперед наконечник, но и перемещать его в обратном направлении.
Поломка чаще происходит при машинном введении расширителя. При ручном способе, врач сам контролирует силу поступательных движений. Чтобы избежать заклинивания инструмента, нужно правильно соблюдать режим работы для аппаратуры, использовать только в действительно подходящих ситуациях.
Ошибки при пломбировании
В процессе наложения пломбы, тоже возникают недочеты. Например, неполное закрытие корневого канала – развивается, когда неправильно определена его длина. Возможны ситуации, когда для заполнения просвета используются неправильной формы штифты, или паста, которая может проседать.
При разрушении анатомического сужения пломбировочный материал может выходить за пределы верхушечного отверстия. Ситуация встречается при малой длине корневого канала, которую врач не смог определить, или при использовании насадок неподходящего размера.
Перелом корня зуба – тяжелое осложнение, оно появляется при неправильной оценке толщины стенки зуба или чрезмерном давлении. Стоматологу важно отрабатывать навыки, чтобы не применять излишнюю силу, которая может нанести травмы.
Осложнения после инфицирования: острый периодонтит и пульпит
При неправильном, непрофессионально выполненном действии, возникают пульпиты, острые периодонтиты. При неграмотном механическом вмешательстве, развивается воспаление, возникает острый периодонтит. Пульповая камера тоже инфицируется. В случае закупоривания дентинными опилками, на которых присутствует бактериальная флора, формируется хронический процесс.
Как проявляется острый периодонтит?
Заболевания проявляются постоянными болевыми ощущениями в ротовой полости в течение длительного времени. Острые периодонтиты появляются и при использовании некоторых медикаментов. Формируется своеобразная реакция организма на препарат. От этого не может быть застрахован ни один врач.

Любое воспаление снижает иммунобиологические и репаративные свойства периодонта.
Общие проявления заболевания острый периодонтит:
- головная боль;
- слабость;
- повышение температуры тела.
Перечисленные симптомы свидетельствуют об активности процесса, микробной интоксикации. Проникновение бактерий в кровь вызывает тяжелое состояние организма – сепсис. Причиной служит инфицирование пульповой камеры. При несвоевременно оказании помощи, человек может умереть.
Чем опасен острый периодонтит?
Местные осложнения острого или хронического периодонтита – свищи, кисты, остеомиелит. Они требуют незамедлительной диагностики, лечения. Избавление от кист, возможно только с помощью хирургических методов.
Остеомиелит – острое гнойное воспаление в костях челюсти. Является серьезным осложнением, требующим проведения оперативного лечения, массивной медикаментозной терапии. Часто все начинается с повреждения пульповой камеры.
Не стоит доводить до осложнений, важно обратиться к стоматологу при первых болевых ощущениях.
Лечение острого периодонтита должно быть комплексным, назначено безошибочно грамотным стоматологом. При появлении воспаления периодонта, лечение может быть длительным. Далее пациенту показано повторное эндодонтическое лечение.
Всегда лучше избежать проблем, чем лечить последствия. Обращайтесь к проверенным врачам. Наши стоматологи работают ювелирно, Вы останетесь довольны результатом!
Ошибки и осложнения при лечении кариеса – отнюдь не редкое явление, к которому следует относиться серьезно.
Кариес – самый известный стоматологический диагноз, с ним сталкивался практически каждый хоть раз в своей жизни. Именно поэтому нам кажется, что его лечение – очень простой и легкий процесс. Но при несоблюдении рекомендаций стоматолога обычный кариес может стать затяжной проблемой, которая потребует длительного и дорогостоящего лечения.
Запущенный кариес может привести к воспалению нерва или десны, потере зуба и даже генерализованному воспалению – сепсису. Поэтому пациентам стоит внимательно следить за состоянием своих зубов, своевременно обращаться к стоматологу и следить за своим самочувствием в процессе лечения.
Причины кариеса
Кариес – это воспалительный процесс на поверхности зуба. Он возникает из-за быстрого размножения бактерий и разрушения зубной эмали. Этому могут способствовать:
- Особенности питания: большое количество углеводов в вашей диете – питательная среда для вредоносных бактерий;
- Плохая гигиена полости рта: застрявшие кусочки еды способствуют отложению зубного камня;
- Несбалансированный рацион: нехватка микроэлементов ослабляет эмаль зуба;
Предрасположенность к кариесу передается по наследству, поэтому некоторые люди годами могут не соблюдать правила ухода за полостью рта без последствий, а другие даже при четком следовании им имеют стоматологические проблемы. Но одно можно сказать точно – никто из нас не застрахован от этой коварной болезни, поэтому информация об ошибках и осложнениях при лечении кариеса будет полезна каждому.
Ошибки при лечении кариеса
- Случайное вскрытие пульповой камеры
Пульповая камера – это полость, в которой расположен зубной нерв. Обычно такая ошибка происходит при лечении глубокого кариеса, когда плохо виден обрабатываемый участок. При вскрытии пульповой камеры главная задача врача – сохранить нервные окончания зуба, поэтому производится пломбирование и профилактика воспаления пульповой камеры. - Прободение кариозной полости
Если кариозная полость расположена близко к шейке зуба, а стоматолог неправильно оценил ее толщину, возможно прободение кариозной полости. Это влечет за собой риск вскрытия пульпового канала. Такая ошибка также исправляется пломбированием. - Повреждение соседних зубов
При неправильно сформированном прикусе в процессе лечения может произойти повреждение соседних зубов бором. В зависимости от повреждения, исправление такой ошибки требует нанесения специального реминерализующего раствора или пломбирования. - Повреждение мягких тканей
Частой ошибкой при лечении кариеса является повреждение щеки и десны различной степени. Легкие царапины нуждаются только в дезинфекции и заживают сами, а глубокие потребуют наложения швов.
Осложнения при лечении кариеса
Ошибки при лечении кариеса и их несвоевременное или неполное исправление может привести к осложнениям:
- Воспаление пульпы происходит из-за химического или механического ожога при санации кариозной полости. Оно может также возникнуть при неправильном пломбировании, если оно было произведено без изоляции пульпы с помощью специальной прокладки. Такое осложнение классифицируется как острый пульпит и требует соответствующего лечения.
- Если участок с кариесом был недостаточно очищен от некротической ткани и вредного налета, и в зубе остались частички поврежденной ткани, может возникнуть вторичный кариес, при котором необходимо заменить пломбу и более тщательно очистить полость.
- Кровоточивость после лечения кариеса может свидетельствовать о воспалении десневого сосочка. Это возможно, если при наложении пломбы от нее остался острый край, который травмирует зуб. Чтобы исправить эту ошибку, нужно произвести коррекцию пломбы.
- Самое частое осложнение при лечении кариеса – это выпадение пломбы. Оно случается при нарушении правил пломбирования. Пациенту в таком случае придётся вернуться в стоматологию за новой пломбой.
Как избежать ошибок и осложнений при лечении кариеса?
Чтобы избежать ошибок в лечении кариеса, очень важно выстроить надежную коммуникацию при общении с лечащим врачом, сообщать ему о своих сомнениях и самочувствии на протяжении всего процесса лечения, а также следовать его рекомендациям дома.
Не последним в этом вопросе является комфорт пациента в процессе лечения. Если оно приносит неудобства, пациенту тяжело выполнить требования врача, находясь в кресле. Часто это происходит при лечении детей, ведь ребенку труднее провести долгое время в одном положении и преодолеть страх перед медицинскими манипуляциями.
В клинике «Территория Улыбки» созданы все условия для комфортного и безболезненного лечения. Наши кабинеты оборудованы с учетом всех потребностей пациентов любого возраста, а врачи всегда настроены на приятное и доброжелательное общение. Большой опыт наших специалистов гарантирует отсутствие ошибок и осложнений при лечении кариеса.
Пульпой зуба называется мягкая соединительная ткань, состоящая из кровеносных сосудов и нервных сплетений. Эпителий заполняет зубную полость и выполняет множество важнейших зубосохраняющих функций. О том, как устроена пульпа и в чем заключаются ее задачи, читайте в статье Startsmile.
Из чего состоит пульпа зуба?
Анатомическое строение пульпы зуба
С точки зрения анатомии ткань делится на две зоны. Коронковая зубная мякоть имеет рыхлую структуру и участвует в дентиногенезе, все слои пульпы зуба в этой части пронизаны обширной сетью капилляров и нервных клеток. Корневая пульпа зуба более плотная, поскольку не содержит большого количества клеточных элементов, зато насыщена коллагеновыми волокнами. Через апикальное отверстие каналы сообщаются с тканями пародонта и позволяют минералам и питательным веществам поступать к стенкам зуба.
Пульпа и дентин зуба образуют прочный комплекс — твердая ткань оберегает зубную мякоть от внешних раздражителей, а та, в свою очередь, помогает образованию дентина.
Пульпа переднего зуба плавно переходит от коронковой к корневой части, зубная мякоть моляров имеет четкие границы — устья дентальных каналов.
Гистологическое строение пульпы зуба
В пульпе находится большое количество различных элементов:
- Волокна эластина и коллагена снабжают орган гиалуроновой кислотой, уменьшая восприимчивость к токсинам и бактериям.
- Одонтобласты и звездчатые клетки отвечают за регенерацию пульпы зуба.
- Лейкоциты, лимфоциты и фибропласты поддерживают жизнедеятельность эпителия и организуют связь между клетками.
- Разветвленная сеть нервных отростков образует сплетение Рашкова и провоцирует возникновение болевой чувствительности при действии раздражителей — иннервация пульпы зуба происходит за счет тройничного нерва.
- Сосуды и капилляры обеспечивают кровоснабжение пульпы зуба, необходимое для питания тканей.
Состав пульпы зуба
Ткань на 74 % состоит из воды, оставшаяся часть — органические и неорганические слои. Клетки пульпы включают белковые соединения, кислоты, липиды, глюкозу и различные ферменты, что позволяет эпителию активно потреблять и перерабатывать кислород.
Многие ошибочно полагают, что пульпа — это нерв. Мнение неверно, поскольку кроме нервных сплетений ткань содержит кровеносные сосуды и коллагеновые волокна.
Возрастные изменения пульпы зуба
Пульпа временных и постоянных зубов имеет схожую структуру и лишь со временем истончается. До формирования корней пульпа молочного зуба сосредоточена в коронковой части. Позже ткань начинает распространяться в дентальные каналы через апикальное отверстие и разрастаться в широкую сеть. Пульпа зуба у ребенка отличается массивной и плотной структурой, а также большим размером волокон.
Развитие пульпы зуба продолжается всю жизнь, но с возрастом процессы регенерации замедляются: количество активных клеток уменьшается, что приводит к хрупкости сосудов, недостаточному питанию тканей, зуб страдает от атрофии одонтобластов, то есть от невозможности образования дентина. Описанные изменения касаются пожилых людей.
Функции пульпы зуба
Основная роль пульпы заключается в выполнении нескольких задач для поддержания жизнедеятельности зуба.
- Пластическая функция. Образование основного дентина, а также формирование твердой ткани при повреждениях.
- Защитная функция. Препятствие проникновению инфекций в пародонт через каналы, удаление мертвых клеток, поддержание процессов регенерации.
- Сенсорная функция. Сигнал о наличии внешнего или внутреннего раздражителя для сохранения здоровья зуба.
- Трофическая функция. Поступление питательных элементов к дентину и зубной эмали.
Заболевания пульпы зуба
Наиболее распространенной болезнью пульпы зуба является пульпит — воспалительный процесс в мягких тканях. Расстройство сопровождается острой режущей болью, при несвоевременном лечении начинается отмирание клеток, что приводит к тяжелой форме патологии и периодонтиту. К методам диагностики воспаления пульпы зуба можно отнести жалобы пациента на самочувствие и осмотр стоматолога.
Что может стать причиной появления пульпита?
Ожог пульпы зуба
Как правило, ожог пульпы при обточке зуба возникает вследствие врачебной ошибки или неаккуратности. Перед протезированием коронковая часть обрабатывается при высоких температурах. Недостаточное охлаждение в процессе препарирования может привести к ожогу, который и спровоцирует последующее воспаление пульпы зуба.
Гематома пульпы зуба
После травмы зуба есть вероятность получения гематомы, то есть кровоизлияния в дентин. Коронка приобретает красноватый оттенок, при надавливании возникают болезненные ощущения. Однако ушиб, не перешедший в пульпит или некроз, не нуждается в лечении и со временем проходит сам.
Кариес
Сквозь мельчайшие трещины в полости зуба инфекция и болезнетворные бактерии проникают в пульпу. Запущенный кариес — одна из самых частых причин развития пульпита.
Любые повреждения или осложнения заболеваний могут привести к плачевным последствиям, если их не лечить. Некроз пульпы зуба — процесс отмирания тканей при распространении зараженных клеток. Распознать аномалию можно по сероватому цвету зуба и непрекращающейся ноющей боли. Во время лечения врач проведет депульпацию, прочистит и запломбирует каналы.

Терапевтические методы лечения пульпы зуба
Терапевтическими, или консервативными называют способы лечения, позволяющие обойтись без удаления ткани. Данные методы сохранения пульпы зуба доступны не всем пациентам, имеются определенные показания:
- возраст не старше 40 лет;
- глубокий кариес;
- острый серозно-гнойный или фиброзный пульпит;
- вскрытие пульпы зуба вследствие травмы;
- отсутствие врачебного вмешательства в процесс воспаления до настоящего времени.
Как правило, стоматолог обрабатывает операционное поле антисептическими растворами, удаляет пораженные ткани и закладывает в полость лекарственный препарат. Существует две методики выполнения данной процедуры.
- Непрямое покрытие пульпы зуба. На дно полости закладывается антибактериальное средство, стимулирующее выработку костного вещества. Регенерация проходит естественным образом.
- Прямое покрытие пульпы зуба. Медикамент накладывается непосредственно на мягкую ткань для сохранения жизнеспособности здоровых клеток, затем изолируется прокладкой.
Далее зуб реставрируется временными материалами, после вторичного осмотра — восстанавливается окончательно.
Хирургические методы лечения пульпы зуба
В случае когда терапевтические способы бессильны, остается только удаление пульпы зуба. Вариант применяется в тех случаях, когда иммунитет пациента ослаблен, заболевание находится на стадии обострения или зуб в дальнейшем будет использоваться в качестве опоры для протезирования. Хирургическое вмешательство подразумевает ампутацию или экстирпацию пульпы зуба.
- Ампутация пульпы зуба — во время процедуры удаляется лишь коронковая часть. Назначается при остром пульпите или механическом повреждении зубной мякоти.
- Экстирпация — полное удаление пульпы. Используется при всех формах пульпита.
Пульпа может быть удалена витальным способом, то есть под анестезией без предварительного умерщвления. Если данный метод невозможен, врач прибегает к девитализации пульпы зуба — токсичное вещество оставляется в полости примерно на сутки, после чего отмершая ткань безболезненно извлекается. К средствам для девитализации пульпы зуба относят мышьяковистую или параформальдегидную пасту.
Запломбированный зуб после удаления пульпы может немного болеть при надкусывании. Дискомфорт не является отклонением от нормы, если неприятные ощущения прошли в течение недели. В противном случае следует обратиться к стоматологу.
Зуб без пульпы называют «мертвым», поскольку в нем больше не осталось сосудов и нервов, а, значит, он не получает питания и не реагирует на внешние раздражители. Со временем это может привести к его потемнению и даже разрушению. Поэтому крайне важно проходить профилактический осмотр у стоматолога раз в полгода, при возникновении тревожных сигналов обращаться к врачу, а не лечиться народными методами самостоятельно или оставлять проблему без внимания.
План ортопедического лечения с применением металлокерамических протезов должен составляться на основе тщательного анализа данных клинического, рентгенологического и специальных методов исследований .
Помимо сбора анамнеза и осмотра лица, слизистой оболочки полости рта, зубов, зубных рядов и их соотношений в центральной, передней и трансверсальных окклюзиях, следует изучить гипсовые диагностические модели челюстей. На них можно выявить особенности прикуса, которые видны при осмотре зубных рядов.
Кроме того, при конструировании металлокерамических протезов на гипсовых моделях проводятся такие манипуляции, как параллельное препарирование зубов, определение различных параметров зубных рядов.
Не менее важны рентгенологические методы исследования. Панорамная рентгенография зубных рядов показана при наличии клинических признаков пародонтита или пародонтоза.
Прицельная рентгенография опорных зубов металлокерамического протеза обязательна при наличии больших пломб или изменений цвета этих зубов, не говоря уже о наличии жалоб пациента на боль и других клинических признаков поражения верхушечного пародонта. Недопустимо изготовление металлокерамического мостовидного протеза на опорные зубы с хроническим верхушечным периодонтом или не запломбированным до верхушки корня каналом.
Дополнительная функциональная нагрузка этих зубов телом мостовидного протеза усугубляет патологический процесс, приводит к обострению верхушечного периодонтита, развитию кистогранулемы или кисты.
Томография височно-нижнечелюстного сустава является незаменимым методом исследования при дисфункциях и других поражениях этого сочленения.
Она весьма информативна также при обследовании пациентов с резко выраженной некомпенсированной патологической стираемостью твердых тканей зубов и укорочением межальвеолярного расстояния и нижней трети лица, при дистальном и боковом смещении нижней челюсти, а также аномалиях прикуса (глубокий, прогнатический), осложненных дефектами и деформациями зубных рядов. Нередко имеющиеся при этом нарушения соотношения элементов височно-нижнечелюстного сустава четко выявляются с помощью этого метода.
Он помогает во всех случаях, когда в процессе ортопедического (ортодонтического) лечения необходимо восстановить высоту прикуса, осуществить сагиттальный или боковой сдвиг нижней челюсти.
Томография височно-нижнечелюстного сустава позволяет уточнить диагноз, более рационально составить план лечения с применением металлокерамических протезов, достаточно точно определить допустимую величину сагиттального сдвига нижней челюсти и топографическое взаимоотношение элементов височно-нижнечелюстного сустава: в процессе ортопедического лечения и подготовки зубочелюстной системы к протезированию головка нижней челюсти не должна выходить за пределы суставной ямки (заднего ската суставного бугорка).
При обследовании пациентов, у которых планируется применение металлокерамических протезов, необходимо обратить внимание на функциональное состояние жевательных мышц.
Электромиография проводится у больных с клиническими признаками бруксизма и других парафункций жевательных и мимических мышц и языка, а также при дисфункции височно-нижнечелюстного сустава, резко выраженной некомпенсированной патологической стираемости зубов, зубочелюстных аномалиях. Недостаточное внимание к нарушению функции жевательных мышц может привести к ошибкам при постановке диагноза и планирования ортопедического лечения.
В результате у пациентов с бруксизмом и другими парафункциями жевательных мышц в процессе лечения и после завершения протезирования металлокерамическими конструкциями могут возникнуть такие серьезные осложнения, как функциональная травматическая перегрузка пародонта и расшатывание опорных зубов, обострение пародонтита, болевая дисфункция височно-нижнечелюстного сустава, а также откол фарфоровой облицовки протезов.
Ошибки и осложнения при подготовке пациента к протезированию
Прежде чем приступать к протезированию металлокерамическими конструкциями, необходимо подготовить пациента.
Следует объяснить ему, что такое металлокерамический протез, каковы его преимущества, а еще лучше показать образец конструкции и фотографии больных. В понятной, доступной форме нужно предупредить пациента о необходимости глубокого препарирования зубов и обезболивания при наличии зубов с живой пульпой. Необходимо кратко ознакомить пациента с клиническими этапами ортопедического лечения с применением металлокерамических протезов, сказать о его сроках и возможных осложнениях, а также о необходимости полной санации полости рта перед протезированием.
Некоторые практические врачи, чтобы ускорить лечение, проводят параллельно протезирование и санирование полости рта. Это очень серьезная ошибка. В процессе санации может оказаться невозможным лечение и неизбежным удаление отдельных зубов или корней, которые планировалось использовать в качестве опоры металлокерамических протезов.
Это нередко заставляет менять весь план ортопедического лечения и соответственно конструкцию протеза, отказываться от применения уже готового протеза. В конечном счете сроки лечения удлиняются, что вызывает законные нарекания пациента, влечет за собой неоправданные затраты времени врача и зубного техника, материальные потери и пр.
Протезирование при несанированной полости рта чревато еще более серьезными последствиями.
Укрепление металлокерамических протезов на зубах (корнях) с верхушечным хроническим периодонтитом или неполноценным пломбированием каналов корней (не до верхушки), значительно увеличивая функциональную окклюзионную нагрузку на них, может вызвать обострение патологического процесса, который до протезирования многие годы мог никак не проявляться.
В результате этой грубой врачебной ошибки приходится снимать уже укрепленные протезы и лечить зубы. Иногда их приходится удалять и соответственно менять конструкцию протеза. Если после удаления таких зубов образуются концевые дефекты зубных рядов, применение металлокерамических протезов становится невозможным. Замена их съемными (бюгельными) протезами также нередко вызывает недовольство пациентов.
В процессе санации полости рта допустимо лишь изготовление временных иммедиат-протезов. Если при санации все попытки консервативного лечения зуба безуспешны, его удаляют и к иммедиат-протезу приваривают пластмассовый зуб. Иммедиат-протезы разгружают пародонт сохранившихся зубов, способствуют лучшему заживлению ран после удаления большого числа зубов.
Восстанавливая непрерывность зубных рядов, они предотвращают смещение и наклон соседних зубов, нормализуют функцию жевания и речи и эстетику лица.
Санация полости рта, как известно, включает лечение зубов, пародонта и слизистой оболочки, удаление зубных отложений, лечение патологических процессов в краевом пародонте, удаление корней и подвижных зубов.
Удалению подлежат все корни, которые по какой-либо причине невозможно вылечить и использовать для зубного протезирования. Устойчивые корни, имеющие достаточную длину, с запломбированными до верхушечного отверстия каналами, без периапикальных изменений могут быть использованы.
Для них изготавливаются литые штифтовые вкладки, после чего их покрывают металлокерамическими коронками и мостовидными протезами.
До последнего времени считалось, что корни должны выступать над уровнем десны и что корни боковых зубов нецелесообразно использовать под штифтовые конструкции.
Однако наш клинический опыт и данные литературы свидетельствуют, что под литые штифтовые вкладки можно использовать не только корни, выступающие над десной, но и те, которые находятся на уровне десны. Более того — в отдельных случаях допустимо и их расположение несколько ниже при условии, если они соответствуют остальным требованиям, т.е. имеют прочные стенки и достаточную длину, устойчивы, запломбированы до верхушки и пр.
На такие корни можно изготовить литые культевые штифтовые вкладки с раздельной покрывной конструкцией в виде металлокерамических коронок и мостовидных протезов. Это касается изготовления вкладок для корней не только передних зубов, но и премоляров и моляров, если они отвечают указанным выше требованиям.
Удаление таких корней относится к грубым врачебным ошибкам.
Следствием может стать неизбежность выбора нерациональной конструкции зубного протеза и невозможность применения металлокерамических протезов. Например, в случае удаления полноценного корня моляра на верхней или нижней челюсти при отсутствии на этой стороне других моляров изготовить рациональную конструкцию металлокерамического протеза невозможно, и приходится изготавливать съемный протез, против чего пациент зачастую возражает. Затрудняется адаптация к протезу, значительно удлиняются ее сроки, а иногда пациенты вовсе не пользуются такими протезами, поскольку не могут к ним привыкнуть.
Терапевтическая подготовка перед применением металлокерамических протезов должна проводиться не только у пациентов с верхушечным периодонтитом, но и при наклонах опорных зубов в сторону более чем на 15°, а также при зубоальвеолярном удлинении, когда по какойлибо причине невозможно ортопедическое (ортодонтическое) исправление этой деформации.
В таких случаях показано депульпирование наклоненных или выдвинувшихся зубов.
Исправление положения таких зубов путем препарирования может вызвать резкое повышение чувствительности или боль, возможен также термический ожог пульпы (травматический пульпит). В подобных случаях эти зубы приходится депульпировать уже во время ортопедического лечения, что может вызвать недоверие к врачу. Лучше депульпировать такие зубы до начала протезирования, объяснив пациенту, с какой целью это делается. Это исключит осложнения и недовольство больных.
Санация полости рта включает также лечение гингивита, пародонтита и других заболеваний десен и слизистой оболочки полости рта. Как уже указывалось выше, при гингивите, пародонтите легкой и средней степени тяжести можно применять металлокерамические протезы, но лишь после проведения противовоспалительной терапии, в стадии ремиссии патологического процесса.
Игнорирование этого правила является грубой врачебной ошибкой.
Следствием могут стать обострение патологического процесса, ретракция десны и обнажение корней опорных зубов после укрепления металлокерамических протезов из-за чего нередко приходится снимать и переделывать протезы.
Ошибки и осложнения возможны также в процессе ортопедической (ортодонтической) подготовки зубочелюстной системы к протезированию металлокерамическими конструкциями.
Такая подготовка включает исправление аномалий положения отдельных зубов, лечение зубоальвеолярного удлинения, исправление положения нижней челюсти при ее дистальном или боковом сдвиге, перестройку миотатических рефлексов жевательных мышц, нормализацию высоты прикуса и пр.
Мы не разделяем точку зрения авторов, рекомендующих удалять у взрослых пациентов неправильно расположенные зубы. К этой мере следует прибегать лишь в исключительных случаях, когда положение зуба не поддается исправлению ортодонтическим путем или протезированием.
При аномалиях положения передних зубов конструкция аппаратов для его исправления и режим их регулировки зависят от возраста пациента и состояния тканей краевого пародонта. Такое лечение, по нашим наблюдениям, дает положительные результаты в сравнительно молодом возрасте (до 45 лет) при интактном пародонте или пародонтите легкой степени.
При пародонтите средней степени тяжести ортодонтическое исправление положения зубов необходимо ограничить, а при тяжелой форме полностью исключить. Ортодонтическое исправление положения зубов у взрослых пациентов более продолжительно в связи с возрастными изменениями костной ткани челюстей. Кроме того, чаще, чем у детей, возникает рецидив аномалии.
Серьезные осложнения возможны при перемещении зубов с помощью резиновых колец без ортодонтического аппарата, например при устранении диастемы у взрослых.
В связи с особенностями строения передних зубов и их корней (постепенное уменьшение диаметра зуба от его шейки до верхушки корня) резиновые кольца могут соскользнуть с зубов под десневой край, вызвать воспаление мягких тканей десны и деструкцию костной ткани лунок.
Из-за больших сроков ортодонтического лечения, а также возникающих в его процессе неудобств взрослые пациенты часто отказываются от него. Поэтому многие практические врачи предпочитают удалять неправильно расположенные зубы.
Такой подход с медицинской точки зрения нельзя признать рациональным. Исправить положение передних зубов можно с помощью литых штифтовых вкладок с изменением оси наклона их культи. Затем эти вкладки покрывают металлокерамическими коронками или мостовидными протезами.
Применение метода математического моделирования позволило установить предельно допустимый наклон культевой части вкладки и покрывной конструкции к продольной оси зуба — 15°. С увеличением угла наклона прочность системы корень зуба — вкладка — коронка снижается [И. Соатов, 1981].
Удаление неправильно расположенных передних зубов у взрослых пациентов с целью создания более благоприятных условий для протезирования металлокерамическими конструкциями является врачебной ошибкой. Эти зубы в большинстве случаев можно использовать в качестве опор металлокерамических коронок или мостовидных протезов.
При зубоальвеолярном удлинении у пациентов моложе 40-45 лет с интактным пародонтом с целью зубоальвеолярного укорочения можно применять лечебно-накусочную пластинку для внедрения выдвинувшихся зубов и перестройки костной ткани альвеолярного отростка.
Применение этой тактики у пациентов с пародонтитом является серьезной ошибкой, так как может привести к тяжелым осложнениям. Повышение прикуса на лечебнонакусочной пластинке в области отдельных выдвинувшихся зубов неизбежно вызовет функциональную травматическую перегрузку пародонта и обострение патологического процесса.
При наличии пародонтита или другого патологического процесса в краевом пародонте выдвинувшиеся зубы целесообразно депульпировать и укоротить до нужного предела. Такой же тактики подготовки зубочелюстной системы следует придерживаться у пациентов старше 40-45 лет: в этом возрасте морфологическая перестройка костной ткани альвеолярного отростка, особенно на нижней челюсти, очень замедленна или вовсе отсутствует.
У пациентов с дистальным и боковым смещением нижней челюсти применение металлокерамических протезов без ортопедической подготовки зубочелюстной системы может привести к рецидиву неправильного положения челюсти и невозможности адаптации к металлокерамическим протезам, болевой дисфункции височно-нижнечелюстного сустава, функциональной травматической перегрузке пародонта и расшатыванию опорных зубов, отколу керамической облицовки протезов.
Во избежание подобных осложнений прежде всего необходимо правильно диагностировать дистальное или латеральное смещение нижней челюсти. Большую помощь в этом может оказать томографическое исследование височно-нижнечелюстного сустава.
При дистальном смещении челюсти задняя суставная щель на томограмме бывает сужена.
Такое смещение чаще наблюдается у пациентов с глубоким и прогнатическим прикусом, осложненным дефектами зубных рядов в области моляров и премоляров или патологической стираемостью твердых тканей зубов [37]. Перед протезированием необходимо осуществить сагиттальный сдвиг челюсти. Для этого применяют два вида ортопедических (ортодонтических) аппаратов: 1) пластинку на верхнюю челюсть с вестибулярной проволочной дугой (диаметр 0,8 мм), кламмерами Адамса на моляры с обеих сторон и наклонной плоскостью и 2) пластмассовую каппу на зубной ряд нижней челюсти.
Первый аппарат можно применять только при интактном пародонте.
Грубой ошибкой является применение пластинки с наклонной плоскостью у пациентов с пародонтитом: это усугубляет функциональную травматическую перегрузку нижних передних зубов и активизирует патологический процесс в пародонте.
Резцы, а иногда и клыки нижней челюсти расшатываются и смещаются в сторону окклюзионной нагрузки.
Во избежание этого осложнения у пациентов с пародонтитом для сагиттального сдвига нижней челюсти следует применять пластмассовую каппу на зубной ряд. При этом исключается не только перегрузка пародонта, но и дискомфорт, сопровождающий применение пластинки с наклонной плоскостью.
Сагиттальный сдвиг нижней челюсти лучше всего проводить после адаптации пациента к аппарату (через 7-10 дней). На жевательную поверхность каппы наслаивают быстротвердеющую пластмассу и помогают пациенту сомкнуть зубные ряды при выдвинутом положении нижней челюсти под контролем прикуса. Через 2 нед. каппу укрепляют временным цементом или репином.
Сагиттальный сдвиг нижней челюсти у взрослых следует проводить с большой осторожностью и лишь в ограниченных пределах (1-2 мм). При большем смещении вперед могут возникнуть дискомфорт и боль в височнонижнечелюстном суставе и жевательных мышцах. Как показали наши исследования, оптимальный срок пользования аппаратом — от 3 до 6 мес.
При боковом смещении нижней челюсти применение металлокерамических протезов сопряжено с высоким риском. Само смещение свидетельствует о дискоординации деятельности жевательной мускулатуры, которая нередко сопровождается болевой дисфункцией височно-нижнечелюстного сустава. В такой ситуации укрепление на зубах металлокерамического протеза может спровоцировать эту дисфункцию.
Ортопедическое лечение нормализует положение нижней челюсти и функцию жевательных мышц (см. главу 2).
Как мы указывали в главе 2, металлокерамические протезы можно применять и при патологической стираемости твердых тканей зубов, но только после ортопедической (ортодонтической) подготовки зубочелюстной системы.
Наиболее частыми врачебными ошибками на этом этапе подготовки к протезированию металлокерамическими конструкциями являются одномоментное увеличение высоты прикуса (межальвеолярного расстояния) на пластмассовой каппе более 4 мм и сокращение сроков функционально-адаптационной перестройки жевательных мышц.
В первом случае могут возникнуть дискомфорт и боль в височно-нижнечелюстном суставе. Если это произошло, следует сошлифовать жевательную поверхность каппы под контролем прикуса до исчезновения неприятных ощущений. Во втором случае после укрепления металлокерамических протезов возможны рецидив так называемого снижающегося прикуса, перегрузка пародонта опорных зубов и откол керамической облицовки протеза. Во избежание этого необходимо пользоваться пластмассовой каппой в течение 3 мес.
Наши исследования показали, что к этому времени происходит перестройка миотатических рефлексов жевательных мышц и опасность осложнений после протезирования исчезает или значительно уменьшается.
Грубой ошибкой является повышение высоты прикуса на металлокерамических протезах без предварительной ортопедической подготовки у пациентов с укорочением межальвеолярного расстояния при дефектах зубных рядов в области премоляров и моляров, пародонтите, бруксизме, аномалиях прикуса.
Отсутствие подготовки нередко приводит к внедрению опорных зубов и рецидиву снижения прикуса. В результате металлокерамические протезы подвергаются повышенной окклюзионной нагрузке, что может привести к функциональной травматической перегрузке пародонта, расшатыванию опорных зубов и их антагонистов и отколу керамической облицовки.
Во избежание этих осложнений целесообразно перед применением металлокерамических протезов в области передних зубов произвести перестройку миопатических рефлексов жевательных мышц с помощью пластмассовой каппы и стабилизировать высоту прикуса в области моляров и премоляров, используя съемные (бюгельные) или несъемные протезы.
Ошибки и осложнения при изготовлении
и применении литых штифтовых вкладок
Одним из способов подготовки корней зубов к применению металлокерамических протезов является изготовление литых культевых штифтовых вкладок. Сами по себе, без покрывной конструкции в виде коронки или мостовидного протеза, такие вкладки обычно не применяются. В то же время при полном или значительном разрушении коронок естественных зубов применение протезов из металлокерамики без предварительного укрепления в канале корня литых штифтовых вкладок невозможно.
Одной из врачебных ошибок на этом этапе является расширение показаний к применению этих вкладок.
У пациентов с пародонтитом укрепление на таких вкладках металлокерамических протезов может привести к их расшатыванию. При размягчении твердых тканей корня на уровне шейки зуба и глубже под десной или недостаточной длине корня после укрепления штифтовых вкладок нередко происходит их расцементировка. То же наблюдается при применении штифтовых вкладок после резекции верхушки корня, при этом возможен даже перелом корня.
Чтобы предотвратить эти осложнения, необходимо строго придерживаться показаний и противопоказаний к применению литых штифтовых вкладок (см. главу 2).
Нередко практические врачи приступают к изготовлению литых культевых штифтовых вкладок до терапевтической подготовки и пломбирования верхушечной трети канала корня. Это может привести к обострению патологического процесса в области верхушки корня и к необходимости переделки укрепленного на такой вкладке металлокерамического протеза.
Ошибки возможны и на этапах изготовления и укрепления литой культевой штифтовой вкладки. К ним относятся неправильное препарирование культи зуба, чрезмерное расширение канала корня на недостаточную глубину, перфорация канала, нарушение правил укрепления вкладки.
При препарировании культи зуба следует срезать только разрушенные и размягченные ткани.
Твердые (плотные), неразмягченные ткани нужно стараться сохранить. При этом следует по возможности создавать гладкую, ровную поверхность культи для лучшего прилегания к ней штифтовой вкладки. Все это обеспечивает прочность конструкции и лучшую фиксацию вкладки.
При препарировании культи зуба для изготовления штифтовой вкладки и покрывной конструкции в виде металлокерамической коронки в пришеечной зоне следует сформировать уступ глубиной до 1 мм, отступя от десны 0,5 мм. В дальнейшем, при моделировании культи вкладки из воска или пластмассы, необходимо освободить твердые ткани от воска на ширину уступа.
Это позволит после укрепления готовой штифтовой вкладки довести уступ до десневого края, не трогая самой вкладки. Некоторые авторы считают, что уступ создавать не обязательно и литую культевую вкладку можно моделировать вровень с остальным корнем.
Чрезмерное расширение канала корня и истончение его стенок являются грубой врачебной ошибкой. Она приводит к ослаблению стенок канала и перелому корня после укрепления на штифтовой вкладке покрывной конструкции — металлокерамической коронки или мостовидного протеза.
Во избежание этого осложнения необходимо учитывать зоны безопасности, параметры корней зубов и их корневых каналов, которые достаточно точно установлены [2, 44].
Необходимо помнить, что после расширения канала корня его стенки у верхних передних зубов должны иметь толщину не менее 1,5 мм, а у резцов нижней челюсти она может составлять 1 мм. Для ослабления окклюзионной нагрузки, улучшения фиксации штифтовой вкладки и исключения вращения по оси следует при препарировании создать в устье канала амортизационную полость овальной формы в вестибулооральном направлении глубиной 1-1,5 мм и шириной 1,5-2 мм.
Недостаточное по глубине расширение корневого канала может привести к расцементировке штифтовой вкладки или перелому корня. Поэтому необходимо препарировать канал корня на 2/3 его длины. Следует помнить, что тонкий, но длинный штифт реже приводит к перелому корня, чем толстый и короткий. Кроме того, при достаточной длине штифта реже происходит расцементировка литой культевой штифтовой вкладки.
Такое серьезное осложнение, как перфорация канала корня, может быть обусловлено как врачебной ошибкой, так и склерозированием твердых тканей и облитерацией канала корня при патологической стираемости зубов. Для исключения или уменьшения опасности этого осложнения канал корня следует расширять под контролем прицельной рентгенографии, с большой осторожностью, при малых оборотах бормашины. Особенно внимательным нужно быть при расширении каналов корней у пациентов с патологической стираемостью твердых тканей зубов.
Ошибки, приводящие в дальнейшем к осложнениям, возможны и на этапе моделирования литой культевой штифтовой вкладки из воска. Одна из них — короткая культевая часть вкладки, вторая, нередко встречающаяся в клинике, — чрезмерная конусность вкладки, т.е. сужение ее, по направлению к режущему краю или жевательной поверхности.
Обе эти ошибки часто приводят к расцементировке покрывной конструкции (металлокерамической коронки или мостовидного протеза) в разные сроки после ее укрепления на литых штифтовых вкладках.
Для предупреждения таких осложнений необходимо моделировать культевую часть достаточной длины (на 1,5-1,8 мм меньшей, чем длина соответствующего зуба). Вкладка должна повторять форму восстанавливаемого зуба (в уменьшенном размере).
Конусность культевой части штифтовой вкладки не должна превышать 5-8 . Когда соблюдаются эти условия, расцементировки покрывной конструкции, укрепленной на литых культевых вкладках, не происходит.
Третья ошибка на этом этапе касается длины штифта. Иногда при достаточной глубине расширения корневого канала во время введения в него восковой заготовки восковой штифт не доходит до дна расширенной части канала и не до конца заполняет его.
Отлитая по такой восковой композиции штифтовая вкладка из металла недостаточно хорошо фиксируется в канале корня. Это нередко приводит к ее расцементировке. При использовании в качестве покрывной конструкции металлокерамического мостовидного протеза, одной из опор которого является литая штифтовая вкладка, в таких случаях возникает необходимость в переделке протеза.
Чтобы исключить такого рода осложнение, нужно прижать вводимый в корневой канал воск к зубу, а после выведения смоделированной из воска вкладки сравнить длину воскового штифта с длиной расширенной части канала корня. При их значительном несоответствии лучше повторно ввести в канал воск и заново смоделировать вкладку.
Отлитую из металла штифтовую вкладку необходимо примерить, при необходимости припасовать.
Она должна плотно прилегать к культе корня естественного зуба по всей ее поверхности. Проверяется это зубоврачебным зондом. Если не удается достичь плотного прилегания вкладки по всей поверхности корня, ее следует переделать.
Ошибки возможны также на этапе фиксации литой культевой штифтовой вкладки в канале корня разрушенного естественного зуба.
Нарушение правил укрепления вкладки может привести к ее расцементировке. Если на такой вкладке была укреплена одиночная металлокерамическая коронка, вкладку можно повторно укрепить в канале корня с помощью фосфат- (висфат-) и других видов цемента.
Значительно сложнее случаи расцементировки литой штифтовой вкладки, являющейся одной из опор металлокерамического мостовидного протеза.
Приходится распиливать нерасцементированную коронку, которая служит второй опорой мостовидного протеза.
Некоторые врачи сбивают такой протез коронкосбивателем Копа. Однако при этом не исключена опасность повреждения тканей пародонта, а в худшем случае — удаления самого зуба.
Чтобы избежать подобной ситуации, необходимо строго соблюдать правила укрепления литой культевой штифтовой вкладки в канале корня с помощью цемента.
Литую штифтовую вкладку и канал корня необходимо обезжирить и продезинфицировать (спиртом, эфиром), затем тщательно просушить струей теплого воздуха. Поеле этого нужно замешать цемент и ввести его в канал с помощью каналонаполнителя.
На штифт и поверхность культи, обращенную к корню, следует нанести спой цемента, ввести вкладку в канал корня, плотно прижать к опорному зубу и удерживать в таком положении до затвердения цемента.
Ошибки и осложнения на клинических этапах изготовления металлокерамических протезов
На первом клиническом этапе изготовления металлокерамического протеза проводится препарирование опорных зубов. Если это зубы с живой пульпой, следует провести анестезию.
Необходимо выяснить у пациента, нет ли у него непереносимости каких-либо анестетиков, быстро ли останавливается кровотечение. Это поможет правильно выбрать анестетик и избежать аллергической реакции.
Одной из наиболее частых ошибок является несоблюдение обязательных условий форсированного и глубокого препарирования опорных зубов (полноценное водяное охлаждение, прерывистость препарирования и пр.). Это может привести к термическому ожогу пульпы и возникновению в разные сроки после препарирования травматического пульпита, который нередко протекает атипично.
У некоторых пациентов при рентгенологическом исследовании через 1-2 года после укрепления металлокерамических коронок или мостовидных протезов выявляются верхушечные гранулемы, которые до ортопедического лечения на рентгенограмме не определялись. Причиной этого являются повреждение пульпы во время глубокого препарирования зуба и развитие травматического пульпита с последующим поражением верхушечного пародонта.
Все сказанное убеждает в необходимости щадящего препарирования с полноценным охлаждением и строгим соблюдением других правил препарирования опорных зубов (см. главу 3).
Если травматический пульпит все же возник, такой зуб необходимо депульпировать.
Некоторые врачи для предупреждения подобных осложнений и обеспечения безболезненного препарирования проводят депульпирование всех опорных зубов. Такая тактика с медицинской точки зрения нерациональна, так как депульпирование зубов снижает их биологические и механические качества.
К депульпированию зубов следует прибегать лишь в определенных условиях: при зубоальвеолярном удлинении, выдвижении зубов, наклоне их в сторону дефекта зубного ряда, аномалиях положения передних зубов у взрослых, когда по какой-либо причине невозможно исправить их ортодонтическими методами (см. главу 2). Грубой врачебной ошибкой является травмирование тканей краевого пародонта, особенно круговой связки зуба, которая уже не восстанавливается. Предотвращение травматических повреждений тканей пародонта является одним из основных принципов щадящего метода препарирования опорных зубов.
Для исключения или уменьшения риска повреждения тканей пародонта опорные зубы следует препарировать до десны. Клинические наблюдения и гистологические исследования показывают, что при расположении края металлокерамических коронок на уровне десны патологических изменений тканей маргинального пародонта не возникает.
При расположении края металлокерамических коронок под десной имеется опасность воспаления тканей краевого пародонта. Поэтому поддесневое расположение (до 1/2 глубины десневого желобка) и соответствующее препарирование (с обязательным формированием циркулярного уступа) допустимы лишь в исключительных случаях.
К врачебным ошибкам некоторые авторы относят препарирование опорных зубов без формирования пришеечного циркулярного уступа. При таком препарировании металлокерамический протез не всегда отвечает эстетическим требованиям, а края металлокерамических коронок при их поддесневом расположении могут вызвать травму краевого пародонта и воспалительные изменения его тканей.
Однако, как уже указывалось выше (см. главу 3), не все исследователи рекомендуют создавать циркулярный уступ.
Для достижения высокого эстетического эффекта уступ под углом 135° создают на вестибулярной (губной) поверхности верхних передних зубов и премоляров. На мезиальной и дистальной поверхностях этих зубов глубина уступа постепенно уменьшается, и он сходит на нет по направлению к нёбной поверхности — здесь уступ не формируют. В области нижних резцов уступ не формируют либо создают символ уступа (до 0,3 мм), а с мезиальной и дистальной сторон этих зубов, где толщина твердых тканей наименьшая, уступ не формируют.
Тактика препарирования моляров зависит от того, видны эти зубы у пациента при разговоре и улыбке или нет. Если они не видны, коронки не облицовывают фарфором, а делают цельнометаллическими; толщина их в этом случае может составлять 0,4 мм, и на такую глубину препарируют твердые ткани зубов.
Для предупреждения воспалительных изменений в тканях краевого пародонта при препарировании без уступа нужно края металлокерамических коронок доводить только до десны, а не заводить под нее. При поддесневом расположении края такой коронки формирование циркулярного уступа обязательно. Циркулярный уступ необходимо создавать и при применении металлокерамических протезов у пациентов с пародонтитом легкой и средней степени тяжести.
Довольно частой врачебной ошибкой является создание большой (до 15-20°) конусности опорных зубов. Такая ошибка чревата расцементировкой металлокерамической коронки. Кроме того, чрезмерное, глубокое препарирование твердых тканей опорных зубов может стать причиной термического ожога пульпы, травматического пульпита и даже некроза пульпы.
Поэтому при препарировании зубов под металлокерамические коронки или мостовидные протезы создаваемый угол конвергенции должен быть в пределах 5-8° — в зависимости от количества опорных зубов и высоты их коронок. Чем длиннее коронка естественного опорного зуба, тем большим должен быть угол, и наоборот.
Нередко встречаются случаи чрезмерного или, напротив, недостаточного препарирования опорных зубов.
При чрезмерном укорочении опорного зуба и слишком глубоком препарировании его боковых поверхностей резко возрастает опасность перегрева пульпы (термического ожога) и возникновения травматического пульпита. Кроме того, это нередко является причиной плохой фиксации металлокерамического протеза и его расцементировки. При недостаточном препарировании опорных зубов снижаются эстетические качества протеза и возрастает опасность откола слишком тонкого слоя керамики.
Во избежание таких осложнений рекомендуется при препарировании учитывать зоны безопасности твердых тканей зубов, определенные Н.Г. Аболмасовым [2], а также результаты исследований Е.И. Гаврилова [9], С. Зельтцер и И. Бендер [14]. Согласно данным Е.И. Гаврилова, толщина твердых тканей над пульпой, обеспечивающая ее достаточную защиту и необходимую твердость культи зуба, должна быть не менее 0,8-1,0 мм. Исходя из этого режущие края центральных резцов нижней челюсти можно сошлифовывать на глубину до 1,5 мм, остальных передних зубов обеих челюстей — до 1,8-2,0 мм, по жевательной поверхности боковых зубов (премоляров, моляров) — до 2 мм.
Значительно меньше твердых тканей (0,5-1,2 мм) можно сошлифовывать с боковых поверхностей зубов (вестибулярной, оральной, мезиальной, дистальной), так как слой эмали и дентина на них намного тоньше, чем на жевательной поверхности боковых зубов и по режущему краю резцов и клыков обеих челюстей. При этом следует учитывать толщину каждой из этих стенок коронок у резцов, клыков, премоляров и моляров.
Весьма важным условием успешного применения металлокерамических протезов является выравнивание окклюзионной поверхности зубных рядов у пациентов с зубоальвеолярным удлинением или выдвижением зубов. Если этого не сделать, сохраняется блокировка сагиттальных и трансверсальных движений нижней челюсти и нарушение артикуляции зубных рядов.
Это может привести к функциональной перегрузке пародонта опорных зубов или отколу керамической облицовки. Чтобы исключить осложнения, нужно при препарировании зубов укоротить выдвинувшиеся зубы до определенного предела. При необходимости такие зубы до препарирования д епул ьпиру ют.
Грубой ошибкой является препарирование зубов под мостовидный металлокерамический протез без обеспечения параллельности опорных зубов.
В таких случаях металлический каркас протеза невозможно беспрепятственно наложить на опорные зубы. Некоторые врачи при припасовке каркаса протеза прибегают к допрепаровке этих зубов, благодаря чему им удается наложить каркас на опорные зубы. Но при этом значительно снижается точность прилегания его к зубам, что в дальнейшем приводит к расцементировке протеза.
Лучшим способом предупреждения подобных осложнений является применение внутриротового параллелометра при препарировании опорных зубов под металлокерамические мостовидные протезы.
На этом же клиническом этапе изготовления металлокерамического протеза получают двухслойные оттиски. Осложнения возможны при ретракции десны.
При глубокой грубой механической или механохимической ретракции (с помощью стандартных ретракционных колец и жидкости) неизбежно повреждение тканей краевого пародонта и особенно циркулярной связки зуба, которая уже не восстанавливается.
В участке нарушения плотного прилегания циркулярной связки зуба вегетирует (прорастает) эпителий и возникает так называемый десневой карман, в котором скапливаются остатки пищи и колонии микроорганизмов, что таит угрозу прогрессирования воспалительного процесса.
У пациентов с пародонтитом при ретракции десны возможно обострение патологического процесса.
Для предупреждения этих осложнений у пациентов с заболеваниями тканей краевого пародонта (пародонтит, пародонтоз) ретракцию десны проводить не следует.
Если опорный зуб препарирован до уровня десны, ретракцию можно не проводить, так как металлокерамические коронки будут доходить до десневого края.
Если же уступ сформирован под десной, нужно провести щадящую, поверхностную механохимическую ретракцию, не травмируя ткани маргинального пародонта.
К врачебным ошибкам следует отнести получение оттиска вторым (уточняющим) слоем, например ксантопреном, без просушивания струей теплого воздуха десневого желобка (кармана). В этом участке скапливается десневая жидкость, и оттиск получается нечетким, с недостаточно точным отражением особенностей контуров десневого края и десневого желобка.
Изготовленная по такому оттиску металлокерамическая коронка может не со всех сторон доходить до десны и охватывать шейку опорного зуба. Это отрицательно сказывается как на эстетических качествах коронки, так и на надежности ее фиксации.
Если при оценке двухслойного оттиска выявляется этот недостаток, процедуру получения оттиска необходимо повторить с соблюдением всех правил.
При наложении на зубной ряд оттиска со вторым (корригирующим, уточняющим) слоем, например ксантопреном, возможно смещение ложки, тогда в нескольких участках продавливается первый (базисный) слой оттиска. В этом случае процедуру получения оттиска лучше повторить, укоротив края первого слоя до участка поднутрения. Следует добиться такого положения, чтобы ложка с первым слоем оттиска, например оптозилом, легко и беспрепятственно накладывалась на зубной ряд.
Желательно в ближайшие часы отлить по полученным оттискам разборные модели во избежание линейного изменения размеров и усадки; хотя следует сказать, что многие современные материалы для получения двухслойных оттисков имеют низкий коэффициент линейного изменения размеров (0,50-0,60%) и в течение 24 ч практически не дают усадки.
После получения двухслойных оттисков препарированные зубы необходимо накрыть временными пластмассовыми коронками (колпачками) ввиду их повышенной чувствительности к термическим и химическим раздражителям (холодная, горячая, сладкая, кислая пища), а также опасности инфицирования пульпы зуба.
Важным клиническим этапом изготовления металлокерамических протезов является определение центральной окклюзии.
Многие практические врачи при изготовлении нескольких мостовидных протезов, когда не остается ни одной пары непрепарированных антагонистов естественных зубов, ограничиваются использованием восковых направляющих валиков. При этом возможны как смещения нижней челюсти, так и ошибки определения высоты прикуса (межальвеолярного расстояния).
Особенно опасны такие ошибки после ортопедической (ортодонтической) подготовки зубочелюстной системы к протезированию металлокерамическими конструкциями. Они могут привести к несоответствию готовых металлокерамических протезов особенностям окклюзии зубных рядов данного пациента и к необходимости значительной коррекции протезов по жевательной поверхности.
Это значительно снижает функциональные и эстетические качества протезов, а иногда приходится заново наносить керамическую облицовку на металлический каркас.
Грубые ошибки при определении центральной окклюзии могут стать причиной дисфункции жевательных мышц и височно-нижнечелюстного сустава, а также откола керамической облицовки после укрепления мостовидных протезов.
С целью профилактики подобных осложнений целесообразно использовать лицевую дугу и артикулятор фирм «Каво» и «Ивоклар», которые позволяют воспроизводить индивидуальные движения нижней челюсти пациента и проводить моделировку металлокерамического протеза и его коррекцию в артикуляторе.
Изготовленные таким образом металлокерамические коронки и мостовидные протезы не нуждаются в коррекции окклюзионной поверхности во время примерки во рту и фиксации на опорных зубах, что значительно повышает их функциональные и эстетические качества.
Если нет лицевой дуги и артикулятора, определить и зафиксировать центральную окклюзию можно обычным способом с помощью восковых шаблонов с окклюзионными валиками.
В дальнейшем моделировку металлокерамических коронок и мостовидных протезов проводят в окклюдаторе. Но поскольку этот прибор воспроизводит лишь вертикальные движения, зубной техник лишен возможности моделировать окклюзионную поверхность протезов в соответствии с индивидуальными особенностями артикуляции зубных рядов и движений нижней челюсти у конкретного пациента.
Это следует учитывать на последующих клинических этапах изготовления металлокерамических протезов и при необходимости производить коррекцию окклюзионной поверхности непосредственно в полости рта.
Что касается применения направляющих валиков для фиксации центральной окклюзии, то оно допускается лишь в случае фиксированного прикуса на естественных зубах.
При этом лучше применять направляющий валик из первого (базисного) слоя оттискного материала, например оптозила, чем из воска.
На следующем клиническом этапе могут быть допущены ошибки при примерке (припасовке) каркаса металлокерамического протеза. Одной из таких ошибок является дополнительное препарирование опорных зубов в связи с невозможностью или затруднением беспрепятственного наложения литого металлического каркаса.
Это неизбежно приводит к большему или меньшему нарушению точности прилегания коронки к опорному зубу, что в дальнейшем может отразиться на фиксации протеза.
В случае отсутствия параллельности опорных зубов металлический каркас мостовидного протеза наложить невозможно и врач вынужден прибегать к дополнительному препарированию опорных зубов или коррекции внутренней поверхности металлических коронок.
Повторное препарирование зубов во время припасовки каркаса чрезвычайно болезненно и таит опасность термического ожога пульпы (травматического пульпита). Кроме того, допрепарирование может иметь следствием расцементировку коронки и необходимость снятия и переделки всего металлокерамического мостовидного протеза.
Если врач выявил значительное несоответствие металлического каркаса опорным зубам, он должен определить его причину.
При обнаружении грубых ошибок препарирования зубов, которые хорошо видны при анализе разборных моделей, лучше на этом этапе приостановить работу, повторно препарировать опорные зубы, получить новые двухслойные оттиски и изготовить новый металлический каркас, примерить его.
Необходимо иметь в виду, что при правильном препарировании опорных зубов, получении полноценных двухслойных оттисков и соблюдении всех правил технологии отливки металлического каркаса он свободно, беспрепятственно садится на опорные зубы, плотно охватывая их шейки.
Коррекция внутренней поверхности коронок (вышлифовывание металла) допустима в исключительных случаях — когда каркас отлит из кобальт-хромового сплава и лишь незначительно не соответствует опорным зубам (не полностью садится).
В этой ситуации необходимо замешать небольшую порцию корригирующей массы (для второго слоя оттиска), положить ее в коронки и плотно прижать к опорным зубам. В участках, где масса продавилась, нужно вышлифовать металл на внутренней поверхности коронок, предварительно определив микрометром его толщину в этом участке. Если она меньше 0,5 мм, коррекцию нужно проводить очень осторожно.
Ошибки возможны при проверке границ цельнолитого каркаса в пришеечной части опорных коронок. При недостаточном внимании к этому участку каркаса может остаться незамеченным глубокое расположение края коронки под десной.
После укрепления такой коронки на опорном зубе могут возникнуть воспалительные изменения десны, а у пациентов с пародонтитом — его обострение. Во избежание таких осложнений необходимо уточнить границы цельнолитого каркаса в пришеечной зоне. Для этого следует легким надавливанием пальца удержать каркас на опорных зубах и проверить с помощью зубоврачебного зонда глубину расположения края коронки.
В участках его глубокого расположения десна обычно белеет. Очертив карандашом удлиненные границы края коронки, ее следует укоротить алмазными и карборундовыми абразивами. Если металлический каркас не доходит до шеек опорных зубов, он подлежит переделке, так как при этом ухудшается фиксация коронки и снижаются ее эстетические качества.
Причиной этого осложнения может быть получение неполноценного двухслойного оттиска или нарушение технологии литья. У пациентов с пародонтитом это может быть обусловлено ретракцией десны. Если каркас балансирует и не полностью садится на опорные зубы, необходимо проверить, в области какого из них и в каком участке имеется препятствие.
В этом месте можно вышлифовать металл с внутренней поверхности коронки или (в исключительных случаях) прибегнуть к незначительному дополнительному препарированию твердых тканей депульпированного зуба.
Ошибки возможны при определении окклюзионного расстояния между металлическим каркасом и зуба миантагонистам и. Оно может быть в пределах 1-1,5 мм — в зависимости от группы зубов и вида прикуса.
Уменьшение этого расстояния по жевательной поверхности в области премоляров и моляров до величины менее 1 мм является врачебной ошибкой, которая может привести к отколу керамической облицовки после фиксации готового протеза.
Врачебной ошибкой на этом этапе является и недостаточное внимание к соотношению промежуточной части (тела) мостовидного протеза и подлежащей слизистой оболочки альвеолярного отростка.
При плотном прилегании металлического каркаса к слизистой оболочке десны после нанесения фарфоровой облицовки и укрепления мостовидного протеза давление на слизистую оболочку еще больше увеличивается и возможны деструктивные изменения тканей протезного ложа.
Длительное сдавление тканей под телом протеза приводит к нарушению кровообращения и развитию воспалительных изменений в десне. В тяжелых случаях возникают некротические изменения слизистой оболочки десны и подлежащих тканей протезного ложа. Клинически это проявляется образованием пролежней (декубитальных язв).
Чтобы предупредить это осложнение, необходимо между металлическим каркасом тела мостовидного протеза и подлежащей слизистой оболочкой десны оставить промежуток в 1-1,5 мм для керамической облицовки. Особенно важно предусмотреть это у пациентов с глубоким прикусом, патологической стираемостью твердых тканей зубов, бруксизмом, у которых восстанавливается высота прикуса после ортопедической подготовки зубочелюстной системы.
При этих видах патологии не исключена опасность внедрения опорных зубов после протезирования.
В результате тело мостовидного протеза погружается в подлежащую слизистую оболочку альвеолярного отростка челюсти, вызывая ее некробиотические и некротические изменения. В тяжелых случаях деструктивные изменения и резорбция возникают и в подлежащей костной ткани альвеолярного отростка.
Поэтому у пациентов с данными видами патологии при моделировании металлического каркаса протеза следует обращать особое внимание на соотношение промежуточной части протеза и слизистой оболочки альвеолярного отростка, предусмотрев между ними щель в 1,5 мм.
Форма тела протеза в области моляров не должна быть седловидной. Кроме того, промежуточная часть мостовидных металлокерамических протезов в области этих зубов должна быть промывной. На эти особенности конструкции металлокерамических протезов нужно заранее обратить внимание зубного техника. На клиническом этапе припасовки цельнолитого каркаса необходимо проверить и уточнить соотношение промежуточной части протеза и подлежащих тканей.
Еще одна возможная врачебная ошибка этого этапа — неверное определение цвета керамической облицовки. Определять цвет зубов следует при естественном освещении, привлекая зубного техника и учитывая пожелания пациента. При наличии интактных естественных зубов цвет фарфоровой облицовки следует определять по ним или по зубам противоположной челюсти, сравнивая их со шкалой расцветок.
Фирма «Ivoclar» предлагает новую расцветку — хромаскоп.
Если металлокерамические протезы изготавливаются на все зубы, при выборе их цвета следует учитывать возраст пациента.
На следующем клиническом этапе — примерки (припасовки) цельнолитого каркаса с фарфоровой облицовкой — перед глазурованием должны быть окончательно проверены все конструктивные особенности металлокерамического протеза.
После глазурования вносить какие-либо изменения и поправки в протез не рекомендуется.
Встречаются случаи, когда протез с фарфоровой облицовкой с трудом накладывается и давит на соседние зубы. Во избежание дискомфорта и боли, а также откола керамической облицовки после его укрепления нужно сошлифовать участки фарфора, препятствующие наложению протеза. Для выявления этих участков можно положить тонкую полоску копировальной бумаги на поверхность протеза, обращенную к соседним зубам.
В местах давления остаются отпечатки на фарфоре — эти участки и нужно сошлифовать.
На этом этапе врачебные ошибки заключаются в основном в несоответствии цвета керамической облицовки цвету естественных зубов, недостаточном внимании к форме коронок и фасеток, соотношению тела мостовидного протеза и подлежащей слизистой оболочки альвеолярного отростка, межокклюзионным взаимоотношениям металлокерамического протеза с антагонистами.
Несоответствие цвета и формы металлокерамических коронок и фасеток индивидуальным особенностям пациента может иметь следствием снижение эстетических качеств протезов, недовольство пациента и необходимость в переделке протеза после его укрепления. Поэтому перед глазурованием нужно с особой тщательностью осматривать протезы и вносить соответствующие коррективы.
Незначительное несоответствие цвета керамической облицовки можно устранить путем подкрашивания фарфора.
При значительном несоответствии необходимо провести его повторный обжиг. На этом этапе можно изменить и форму коронок и фасеток, сошлифовав участки фарфора или нанеся дополнительные фарфоровые массы с повторным обжигом.
Коррекцию цвета облицовки и формы металлокерамических коронок и фасеток необходимо проводить после тщательного осмотра протезов вместе с зубным техником, учитывая пожелания пациента.
Помимо снижения эстетических качеств протеза, это может привести и к более серьезным осложнениям. Повышенное давление промежуточной части протеза на ткани протезного ложа может вызвать деструктивные и даже некротические изменения слизистой оболочки альвеолярного отростка и привести к развитию в десне эрозивно-язвенных элементов и декубитальных язв. В тяжелых случаях подлежащая костная ткань подвергается резорбции.
Опасность подобных осложнений наиболее высока у пациентов с патологической стираемостью твердых тканей зубов, обширными дефектами зубных рядов, бруксизмом, глубоким прикусом, дистальным смещением нижней челюсти и уменьшением высоты прикуса через некоторое время после ее восстановления на металлокерамических протезах.
Необходимо иметь в виду, что во время примерки цельнолитого каркаса с фарфоровой облицовкой пациент может не испытывать боли или давления под телом протеза и потому не предъявлять жалоб.
Для профилактики этих осложнений необходимо с особой тщательностью проверить плотность прилегания промежуточной части металлокерамического мостовидного протеза к слизистой оболочке десны.
Для выявления зон повышенного давления под телом протеза можно использовать второй (корригирующий) слой оттискных материалов — сиэласт 0,5, ксантопрен и др. Замешав один из этих материалов с катализатором, нужно нанести его тонким слоем на промежуточную часть мостовидного протеза и плотно прижать к опорным зубам. В участках повышенного давления оттискная масса выдавливается и обнажается тело протеза. Эти участки вышлифовывают алмазными абразивами, а затем заглаживают мелкозернистыми карборундовыми головками.
У пациентов с патологической стираемостью твердых тканей зубов, бруксизмом, глубоким прикусом и другой патологией, сопровождающейся снижением прикуса, после ортопедической (ортодонтической) подготовки зубочелюстной системы восстанавливают высоту прикуса на протезах.
Однако даже такая подготовка полностью не исключает опасности внедрения опорных зубов в альвеолярный отросток, погружения тела металлокерамического протеза в подлежащую слизистую оболочку десны и развития патологических процессов в тканях протезного ложа.
Поэтому у пациентов с данными видами патологии края металлокерамических коронок на опорных зубах должны располагаться только на уровне десны.
Недопустимо их погружение под десну на половину глубины десневого желобка. Что касается промежуточной части протеза, то она должна быть промывной в области жевательных зубов, а в области передних зубов седловидной может быть лишь вестибулярная часть протеза до вершины альвеолярного отростка, оральная же часть должна быть сферической.
Недопустимо слишком плотное прилегание ее к слизистой оболочке альвеолярного отростка.
Врачебные ошибки допускаются и при коррекции межокклюзионных взаимоотношений металлокерамического протеза (протезов) с антагонистами. Многие врачи проверяют эти взаимоотношения лишь в центральной окклюзии.
В то же время при функционировании осуществляются не только вертикальные, но также сагиттальные и трансверсальные движения. Соотношения металлокерамических протезов с антагонистами при передней и боковых (правой и левой) окклюзиях, а также в разных фазах артикуляции при этом выпадают из поля зрения.
В связи с тем что металлокерамические протезы в большинстве случаев моделируются в окклюдаторах, которые не позволяют воспроизвести сагиттальные и трансверсальные движения нижней челюсти, их жевательная поверхность нередко не соответствует индивидуальным особенностям артикуляции зубных рядов у пациента. В этих случаях возможны серьезные осложнения.
На некоторых рельефно смоделированных буграх жевательной поверхности металлокерамических коронок и фасеток возникают преждевременные контакты, которые могут привести к дискомфорту при жевании, функциональной травматической перегрузке пародонта опорных зубов, обострению патологического процесса (пародонтита), отколу керамической облицовки протеза.
При наличии преждевременных контактов на металлокерамических протезах пациенты жалуются на невозможность жевания в связи с неудобством при смыкании зубных рядов, иногда указывают на смещение нижней челюсти в какую-либо сторону в момент окклюзионного контакта металлокерамического протеза с антагонистами. С течением времени ощущение дискомфорта не только не исчезает, но постепенно нарастает, пациент не может привыкнуть к протезам.
Это обусловлено тем, что фарфор в отличие от пластмассы не истирается, и преждевременные контакты не исчезают.
Функциональная травматическая перегрузка пародонта проявляется патологической подвижностью опорных зубов, воспалительными изменениями тканей краевого пародонта. Иногда пациенты жалуются на боль при накусывании.
Но этот субъективный симптом бывает выражен далеко не во всех случаях функциональной перегрузки пародонта. Такая перегрузка при наличии преждевременных контактов на металлокерамических коронках и мостовидных протезах обусловлена необычной, ненормальной по направлению окклюзионной нагрузкой на опорные зубы.
У пациентов с пародонтитом легкой и средней степени тяжести преждевременные контакты на металлокерамических протезах и функциональная перегрузка пародонта могут вызвать обострение патологического процесса. Воспалительные изменения десны нарастают, появляются зубодесневые карманы и патологическая подвижность опорных зубов.
При рентгенологическом исследовании определяется расширение периодонтальной щели перегруженных зубов и рассасывание костной ткани в зонах давления.
Особенно тяжела картина при наличии преждевременных контактов на металлокерамических коронках и мостовидных протезах у пациентов с бруксизмом, глубоким прикусом и пародонтитом. В этих условиях ослабленный пародонт испытывает не только необычную по направлению, но и чрезмерную по величине окклюзионную нагрузку, обусловленную бруксизмом. Она усугубляет функциональную перегрузку пародонта и течение патологического процесса.
Если своевременно не устранить преждевременные контакты, ненормальная по направлению и чрезмерная по величине окклюзионная нагрузка может привести к нарушению функции жевательных мышц. В тяжелых случаях атипичные движения нижней челюсти осложняются не только изменением функции жевательных мышц, но и болевой дисфункцией височно-нижнечелюстного сустава.
Наиболее действенной мерой профилактики описанного осложнения является моделирование металлокерамического протеза в артикуляторе с индивидуальным настроем. Такой прибор позволяет воспроизвести движения нижней челюсти, свойственные конкретному пациенту, и зубной техник моделирует металлокерамический протез в соответствии с этими движениями.
В готовом протезе бугры на коронках и фасетках в области премоляров и моляров, как и режущие края в области передних зубов, не препятствуют плавным вертикальным, сагиттальным и трансверсальным движениям нижней челюсти. При этом не возникает преждевременных контактов, которые и являются причиной перечисленных осложнений.
Если нет лицевой дуги и артикулятора и металлокерамический протез моделируется в окклюдаторе, то на этапе примерки (припасовки) цельнолитого каркаса, облицованного фарфором, перед глазурованием необходимо тщательно выверить межокклюзионные взаимоотношения металлокерамического протеза с антагонистами не только в центральной, но и в передней и трансверсальных (правой и левой) окклюзиях и во всех фазах артикуляции.
Для выявления преждевременных контактов можно использовать окклюдограмму и двустороннюю копировальную бумагу. После выявления и устранения преждевременных контактов в центральной окклюзии между металлокерамическим протезом и антагонистами прокладывают копировальную бумагу и пациенту предлагают, не размыкая зубных рядов, скользить зубами вперед, вправо и влево.
По отпечаткам на металлокерамических коронках и фасетках выявляют преждевременные контакты. Для их устранения используют алмазные головки небольших размеров и разных фасонов. После устранения преждевременных контактов пациент не должен испытывать неудобств при смыкании зубных рядов, а также скольжении зубов вперед и в сторону.
Только проведя такую коррекцию жевательной поверхности металлокерамического протеза, можно приступать к глазурованию.
На последнем клиническом этапе производятся припасовка протеза и его фиксация на опорных зубах. Необходимо еще раз проверить соответствие цвета фарфоровой облицовки, а затем протез крепят на опорных зубах на 1-2 мес. Некоторые специалисты продляют срок временной фиксации металлокерамических протезов до 6 мес.
Для временной фиксации протезов можно использовать репин и временный цемент (Temp bond).
Многие практические врачи после глазурования металлокерамических протезов укрепляют их на опорных зубах постоянно с помощью цемента.
Это рискованно, так как после фиксации протезов полностью не исключена опасность возникновения осложнений — травматического пульпита, верхушечного периодонтита, гингивита, обострения пародонтита, откола керамической облицовки, несоответствия цвета.
Устранение всех этих осложнений после постоянного укрепления металлокерамического протеза сопряжено с большими трудностями.
Временная фиксация металлокерамических протезов позволяет устранить перечисленные осложнения, не нарушая целости металлического каркаса и всего протеза.
При выявлении пульпита и периодонтита протез можно снять, провести лечение (депульпировать зуб, купировать воспаление) и снова укрепить конструкцию на опорных зубах, не нарушая ее целости.
При отколе керамической облицовки или несоответствия цвета также можно принять соответствующие меры, включая полную замену керамической облицовки, не нарушая металлического каркаса. Кроме того, при временной фиксации протеза имеется возможность выявить зоны повышенного давления промежуточной части протеза на слизистую оболочку десны и провести коррекцию.
Ошибки и осложнения возможны также на этапе постоянной фиксации металлокерамических протезов на опорных зубах цементом. К ним относятся плохое обезжиривание и высушивание опорных зубов, неправильное замешивание цемента (слишком густо или слишком жидко), одновременное укрепление нескольких металлокерамических мостовидных протезов и коронок.
При недостаточно тщательном обезжиривании и высушивании опорных зубов и использовании слишком жидкого цемента возможна расцементировка коронок.
Если же цемент слишком густой, можно «недосадить» протез, что повлечет за собой повышение прикуса. При замешивании большого количества цемента и одномоментной фиксации нескольких мостовидных протезов могут быть нарушены общепринятые правила укрепления протезов (плохое просушивание и обезжиривание опорных зубов, попадание слюны в коронки, затвердение цемента и т.п.).
С учетом сказанного мы рекомендуем вначале надеть все протезы без цемента, а затем укреплять их цементом последовательно, по одному, не снимая остальных, для сохранения высоты прикуса и контроля окклюзии. Цемент нужно замешивать по инструкции.
Вкладки относятся к микропротезам и применяются для восстановления нарушенной формы и функции коронковой части зуба, а также в качестве опоры для промежуточной части мостовидного протеза и шинирующих приспособлений при пародонтозе. Для правильного выбора конструкции вкладки необходимо учитывать: топографию, форму, величину дефекта, анатомотопографическое соотношение тканей зуба, вид прикуса, направление действующих сил давления на вкладку, наклон зуба, данные рентгенологического исследования, витальность зуба.
Для определения топографического признака дефекта твердых тканей зуба широко используется классификация Блэка. С точки зрения формирования ретеицион- ных пунктов заслуживает внимания классификация В. С. Куриленко.
При препарировании зубов необходимо знать так называемые зоны безопасности (по Аболмасову). У резцов— по режущему краю, на оральной и апрокоималь- ных поверхностях коронки и шейки; у клыков — на оральной и апроксимальных поверхностях, в области экватора; у премоляров — середина жевательной, апро- ксимальные поверхности; у моляров — центральная часть жевательной поверхности, пространства между буграми, контактные стороны шейки, концы фиссур.
Наилучшие условия для изготовления вкладок — при ортогнатическом прикусе. Вертикальные и горизонтальные силы благоприятно влияют на вкладку и функциональную поверхность зуба, если сила встречает на пути только перпендикулярные и параллельные стенки полости по отношению к жевательной поверхности.
В. Ю. Курляндский (1963) приводит описание поворота и отклонения зуба в результате неправильного изготовления вкладки, когда перемещение произошло по направлению наклонной плоскости.
По определению Блэка, подготовка полости для вкладки включает следующие этапы: определение границ полости, выбор способа ретенции, препарирование полости подходящей формы, создание гладкой стенки
эмали. Требования к полости: вкладка при жевании не должна смещаться, стенки полости параллельны (или слегка расходящиеся), гладко эмалевые края, при необходимости — наличие дополнительных полостей, достаточная удаленность дна полости от пульповой камеры.
На клиническом этапе подготовки полости для вкладки при несоблюдении известных правил препаровки допускаются следующие ошибки: отсутствие параллельности стенок, сужение входа, в полость, недостаточные и (или) нерациональные ретенционные пункты, оставление в полости некротического дентина, близкое расположение дна полости к пульповой камере (вплоть до вскрытия последней). Допущенные ошибки вызывают ряд осложнений: деформацию восковой модели и последующую неточную отливку вкладки, это приводит к быстрой ее расцементировке, вторичному кариесу, от- лому стенок. При препарировании глубокой полости возможен ожог пульпы и ее дальнейшее воспаление. Это же возникает и в результате перехода термических воздействий через вкладку на близлежащий участок пульпы.
При моделировании вкладки воском наиболее частые ошибки: восковая модель не извлекается из полости,»4 воск при моделировании не удерживается в полости, на поверхности восковой модели — воздушные поры, недостаточно прогретый штифт отделяется от восковой модели.
Ошибки и осложнения при применении полукоронок и одиночных коронок. Металлические штампованные коронки должны: 1) восстанавливать анатомическую
форму зуба; 2) плотно охватывать шейку зуба по всей окружности ее; 3) заходить под десневой край не глубже чем на 0,6 мм; 4) быть в плотном контакте с антагонистами и соседними зубами; 5) не повышать прикус; 6) не выстоять в щечную сторону, не западать в язычную.
Коронки могут отвечать этим качествам при правильном и последовательном выполнении всех клинических и лабораторных этапов изготовления.
В процессе препарирования зубов под коронки могут быть допущены следующие ошибки, которые приводят к серьезным осложнениям: 1) недостаточно тща
тельно отпрепарированы все поверхности зуба (отсутствует параллельность стенок); 2) термический ожог пульпы при чрезмерном снятии ткани зуба; 3) прида
ние зубу формы, затрудняющей фиксацию коронки (не удален экватор зуба).
Во избежание этих ошибок следует помнить, что необходимо снимать твердые ткани зуба на толщину будущей коронки — 0,2—0,3 мм. После препаровки зуб должен иметь форму цилиндра с одинаковым диаметром у шейки и на всем протяжении коронки. Чтобы избежать термического повреждения пульпы, необходимо препаровку производить прерывисто, с периодическим охлаждением водой; без нажима абразивным инструментом.
В процессе препарирования зубов возможны* травмирование слизистой оболочки десны, губы, щеки, языка, неба. В целях защиты последних используют зубоврачебные зеркала, наконечники с защитной кареткой, шпателя, прибегают к помощи ассистента (медсестры).
Врачебные ошибки возможны во время снятия оттисков. Сюда относятся получение частичных оттисков даже при изготовлении одиночной коронки. При этом невозможно создание высококачественной коронки, так как гипсовые модели не могут быть сопоставлены и фиксированны с помощью окклюдатора в центральной окклюзии. Неполноценными являются оттиски с расплывчатым, нечетким отображением шейки зуба, с минимальным использованием гипса. К осложнениям можно отнести аспирацию частей гипсового оттиска в дыхательные пути во время выведения его из полости рта.
Наиболее частой технической ошибкой при изготовлении коронок является моделирование высоких бугров на жевательной поверхности моляров и премоляров у пациентов пожилого возраста. Ориентиром в данном случае должны служить одноименные зубы противоположной стороны челюсти. Штамповку коронки следует производить тщательно и аккуратно, обязательно используя для этого два металлических штампа. Самый ответственный клинический этап — припасовка коронки на зубе. Необходимо обратить внимание на форму коронки, плотность прилегания к шейке, степень введения в десневой карман, состояние прикуса, контакт с антагонистами и рядом стоящими зубами. Недопустимо погружение края коронки под десну более чем на 0,2—
0,
3 мм, так как это приводит к травме циркулярной связки зуба, вызывает воспаление маргинального пародонта. После устранения выявленных недостатков коронку надо тщательно шлифовать и полировать.
Завершающий этап изготовления коронки — укрепление ее на зубе висфат(фосфат) -цементом. Наиболее распространенные ошибки: недостаточное обезжиривание и высушивание поверхностей зуба и внутренней поверхности коронки; несоблюдение точных пропорций порошка цемента и жидкости; придание коронке неправильного положения на зубе, не уточнив, где щечная, где язычная ее поверхность.
При изготовлении штампованных коронок с пластмассовой облицовкой через 1—2 года изменяется цвет пластмассы, просвечивается металлический каркас, коронка меняет первоначальную форму, вызывает воспаление прилежащего участка десны, появление «траурной» (черной) каймы вокруг пластмассы, запах.
При протезировании цельнолитыми металлическими коронками клинические требования те же, что и к штампованным, но существует ряд особенностей при препаровке опорного зуба.
1.
Препарированный зуб должен иметь форму усеченного конуса.
2.
Сформировать соответствующим режущим инструментом (диски, камни, торцевой бор и т. д.) уступ в пришеечной части зуба глубиной до 0,3 мм.
3.
Добиться создания промежутка между зубами- антагонистами до 0,4 мм по жевательной их поверхности (корундовым либо алмазным камнем).
Выполняя все перечисленное выше, следует помнить, что опорный зуб должен быть девитализирован, иначе препаровка его более травматична. При препаровке зуба возможен ожог пульпы или вскрытие рога пульповой камеры, если зуб не был девитализирован.
При формировании пришеечного уступа возможно травмирование слизистой оболочки, окружающей опорный зуб, что чревато осложнениями (воспаление слизистой оболочки, присоединение инфекции, входные ворота для вторичного инфицирования).
Ошибкой врача будет недостаточная защита слизистой оболочки при препаровке зуба под коронку — необходимо отвести край слизистой оболочки лигатурой; во избежание кровоточивости и болезненности манипуляции слизистую оболочку вокруг зуба обрабатывают раствором адреналина гидрохлорида.
Частыми ошибками при протезировании литыми коронками являются «щадящая» препаровка жевательной поверхности опорного зуба, малый зазор между антагонистами, в результате окажется повышенный прмкус
на этом зубе за счет толщины коронки, впоследствии — травматический периодонтит.
Ошибкой при техническом исполнении цельнолитых коронок является неточное литье (наплывы металла во внутрь коронки, утолщение апроксимальных поверхностей ее, не учтен процент усадки материала). В результате этого затрудняется припасовка и сдача коронки.
Цельнолитая коронка должна быть как можно тоньше, иначе когда необходимо будет ее снять, эта процедура будет очень тяжелой как для врача, так и для пациента.
Сдача коронки завершается цементировкой ее (фиксацией); висфат (фосфат)-цемент сметанообразной консистенции вносится в отполированную коронку, смазывают им ее внутренние края на 1/3; размещают на зубе, плотно прижав и прикусив ватный валик. Цемент затвердевает в течение 5—7 мин.
Возможные ошибки при этом: коронка не дошла до уступа либо между десневым краем и краем коронки образовался зазор, что повлечет за собой скопление в нем пищи и постепенную расцементировку коронки. Частой ошибкой при сдаче коронки является втягивание волокон ваты из ватного валика в коронку вместе с цементом, в результате по волокну, как по фитилю, под коронку попадает слюна и происходит расцементи- ровка.
Воспаление прилежащего участка десны. Клинические, исследования В. И. Копейкина (1984) показали,что применение пластмассы акриловой группы для изготовления протезов следует ограничить, особенно у лиц в возрасте до 16—18 лет, так как эти конструкции вызывают много осложнений (гингивит, эрозию слизистой оболочки, расцементировку, неприятный запах изо рта). В связи с необходимостью сошлифовки значительного слоя твердых тканей зуба коронки с облицовкой нельзя накладывать на зуб с живой пульпой.
Ошибки и осложнения при применении фарфоровых коронок. Фарфоровые коронки имеют ряд преимуществ перед пластмассовыми: не изменяют цвет с течением времени, не стираются, не вызывают воспаление десны, не набухают во влажной среде полости рта. Фарфор обладает химической стойкостью, слабой теплопроводностью, имеет высокие эстетические достоинства. Возможен точный подбор цвета.
Однако (фарфоровые коронки должны применяться
по показаниям со строгим соблюдением всех правил клинико-лабораторных этапов. В противном случае возникают различные осложнения: термический ожог пульпы, ее асептическое воспаление, изменение в верхушечном периодонте, поломка фарфоровой коронки, искажение цвета.
Противопоказания к изготовлению коронки:
1)
зубы с живой пульпой у лиц до 16 лет;
2)
глубокий прикус (глубокое перекрытие);
3)
патологическая стираемость зубов с тенденцией к снижению прикуса;
4)
болезни пародонта, сопровождающиеся значительной подвижностью зубов.
В процессе препарирования зубов и изготовления фарфоровых коронок любая, даже самая незначительная неточность может явиться причиной дальнейших осложнений и вызвать необходимость повторного изготовления протеза. Наиболее распространенные ошибки встречаются на этапе препаровки зуба.
При изготовлении фарфоровой коронки производят сошлифовку твердых тканей зуба на 1—1,5 мм, так как фарфоровая коронка гораздо толще металлической. Особенность препаровки — создание циркулярного уступа в пришеечной области (подцесневого или на уровне с десной). Для соблюдения всех требований следует пользоваться алмазными инструментами. В процессе создания уступа возможно травмирование краевого пародонта, создание уступа большей или меньшей ширины. Зубу следует придавать форму усеченного конуса, так как это способствует лучшей механической фиксации коронки. При получении оттисков с отпрепарированных зубов следует пользоваться материалами, не дающими усадки и точно отображающими шейку зуба и уступ. Для этого изготавливают двойной оттиск. При этом наиболее частая ошибка — использование под базисный оттиск материала, который расширяется после повторного отснятия оттиска корригирующей массой. Чтобы этого не произошло, используют гипс, накрытый марлей, черную гуттаперчу и другие материалы. В качестве корригирующей массы используют сиэласт, тио- дент, ксантопрен. В лаборатории изготовляется разборная (комбинированная) модель, а затем — платиновые колпачки (толщиной — 0,025 мм), на которые послойно наносится фарфоровая масса и производится обжиг в вакуумной печи с микропроцессорным управлением при
определенном режиме. После охлаждения коронку с платиновой матрицей надевают на модель обточенного 8уба матрица должна плотно прилегать к уступу. При наличии в коронке трещин на данном этапе или при неплотном прилегании к уступу их заполняют фарфоровой массой м производят повторный обжиг. Если указанные дефекты останутся незамеченными, то трещины приведут к поломке коронки, а неплотное прилегание в области уступа — к постоянному попаданию слюны и пищи, воспалительным явлением, быстрой расцементи- ровке протеза.
Перед последним обжигом (или глазурованием) врач делает контрольную припасовку коронки в полости рта, производит ее последнюю коррекцию (только алмазными инструментами). Малейшее повышение прикуса приведет в дальнейшем к функциональной перегрузке, повышенной стираемости зуба, травмированию периодонта, расшатыванию зубов-антагонистов.
В процессе глазурования следует соблюдать предельную чистоту, так как загрязнение коронки приводит к изменению ее цвета. Фиксировать коронку следует висфат-цементом или композитными материалами, предварительно хорошо обезжирив и высушив поверхность зуба.















