Клинические проявления различных форм заболеваний височно-нижнечелюстных суставов (ВНЧС) сходны меж собой, вследствие чего диагностика их затруднена. Характер жалоб больных нередко дезориентирует практического врача и вынуждает его направлять больного к врачам других специальностей: отоларингологу, невропатологу, окулисту и т. д. В результате — упущено время. Ошибки при дагностике приводят к затяжному лечению, а иногда и к необратимым изменениям в элементах сустава. Врач должен отличать, например, острый артрит от острого отита, невралгии тройничного нерва, пульпита, острого перикоронарита и др. Для правильной диагностики артритов и артрозов ВНЧС, помимо клинических проявлений, необходима рентгенография этого сустава. Рентгенодиагностика указанных заболеваний затруднена на ранних стадиях заболевания, т. к. изменения могут происходить в суставной капсуле или в хряще, невидимых на рентгенограмме. Выявление патологических изменений в суставе возможно лишь в более поздней стадии заболевания, когда происходят изменения в костных элементах сочленения, видимых на рентгенограмме. К сожалению, некоторые врачи не могут определить признаки нормального сустава на рентгеновском снимке, т. к. плохо знают его строение. Признаки нормального сустава: 1) кости, образующие сустав, не имеют никаких изменений, т. е. в них нет очагов деструкции, различных разрастаний, наслоений и пр. Видна нормальная суставная впадина; 2) нет изменений хряща—пространство между головкой и поверхностью впадины на снимке бесструктурно, в виде просветления — так называемая суставная щель. Если суставная щель уже или шире нормальной, то это свидетельствует о патологическом процессе, который следует объяснить. Более рано выявить патологический процесс можно с помощью томографии. Причины артритов и артрозов отличаются значительным многообразием, нередко сочетаются между собой, что еще в большей степени усложняет диагностику и лечение этих заболеваний. Н. А. Рабухина (1974) считает, что почти в 90 % случаев «…заболевание, диагностирующееся на практике как артрит, не имеет ничего общего с воспалительным поражением сустава, а является либо дегенеративным пора
жением, либо функциональным нервно-мышечным нарушением».
По данным В. И. Бургонской (1969), из 200 наблюдавшихся ею больных с заболеванием ВНЧС 108 были направлены без диагноза, у 5 поставлен диагноз «привычный вывих» вместо «артроз», у 3 — «перелом нижней челюсти», вместо «травматический артрит», у 12 — «артрит» вместо «артроз». У остальных диагнозы также были ошибочны. Вследствие ошибочной диагностики были допущены ошибки в лечении. Так, 6 больных длительно лечились у отоларинголога по поводу боли в ухе и только безуспешность в лечении вынудила их обратиться к стоматологу; 15 больных лечились у невропатолога больше года по поводу невралгии тройничного нерва. У всех этих больных был установлен артрозо-артрит, причиной которого были глубокий прикус, отсутствие моляров. Правильное ортопедическое лечение (рациональное протезирования) в сочетании с физметодами и медикаментозным лечением избавили больных от страданий. У больной, направленной с диагнозом «тризм нижней челюсти», было обнаружено инородное тело — 8~~| зуб, который при его удалении был оставлен в мягких тканях (область внутренней крыловидной мышцы) и обнаружен на рентгенограмме. Зуб препятствовал правильному открыванию рта, растяжению связочного аппарата сустава, в результате чего в нем возникли боль и смещение нижней челюсти в сторону. Врач допускает ошибку, если не выявляетЛхарактер поражения сустава. Оно может иметь специфический характер (ревматизм, полиартрит, сифилис, гонорея, туберкулез, актиномикоз и др.) или неспецифический. Если процесс специфический, то лечение следует проводить совместно с соответствующим специалистом.
Лечение артритов, артрозов известно. Иногда врачи, увлекшись медикаментозной терапией, допускают ошибку, не обращая внимания на глубокий или снижающийся прикус, при котором суставная головка входит в нижнечелюстную ямку височной кости и давит на ее верхнюю часть — дно ямки, что вызывает боль; в этом случае нужна консультация ортопеда и лечение в целях разгрузки сустава и обеспечения его покоя. Итак, врачам необходимо рекомендовать более внимательно собирать анамнез и тщательно проводить объективное обследование больных с подозрением на заболевания ВНЧС, что может исключить ошибки в диагностике.
Мы всегда испытывали повышенный интерес к работе с индивидуальными параметрами артикуляции нижней челюсти. Если задуматься, что отображают траектории движений н/ч? Они являются результатом работы не только височно-нижнечелюстных суставов (головок н/ч и менисков), но и мышечной системы, связок и зубных рядов. Проводя ортодонтическое, ортопедическое и терапевтическое лечение, врач изменяет и создает новые параметры для артикуляции н/ч или пытается сохранить прежние. То, насколько новые условия будут функциональны для работы вышеописанного комплекса анатомических структур, покажет время. В этой статье мы хотели бы поговорить об основных этапах, которые являются неотъемлемой составляющей при первичной функциональной диагностике ВНЧС, и оборудовании, которое необходимо для диагностики.
Условно, работу врача с применением дополнительного оборудования можно разделить на работу в реальном и виртуальном пространствах. Единым критерием успешного результата работы в этих двух форматах является правильность использования оборудования, понимание его технических возможностей и точность его программирования.

I этап: перенос положения в/ч в артикулятор с применением среднеанатомических лицевых дуг, возможные проблемы и их решения
Среднеанатомические и анатомические лицевые дуги используются для переноса гипсовой модели в/ч в артикулятор. То, насколько правильно лицевая дуга расположена на голове пациента, влияет на последующую диагностику и результат лечения. Существует два вида среднеанатомических лицевых дуг: ориентирующиеся на голове пациента по накожным ориентирам относительно Камперовской или Франкфуртской плоскости (рис.1.).

Рис.1. Расположение лицевой дуги Arcus (Kavo).
Не во всех клинических случаях накожные ориентиры совпадают с костными, и в дальнейшем это может приводить к ошибкам при гипсовке модели в/ч. Принципом работы с такой дугой является обязательное соблюдение параллельности между расположенной на голове пациента лицевой дугой и Камперовской плоскостью, образованной по накожным ориентирам.
Что делать, если кожные ориентиры не совпадают с костными?
Проводить рентгенологическое исследование головы с рентгеноконтрастными накожными точками вышеописанной плоскости для более детального анализа. Клинически такая методика становится сложной, т.к. не во всех клиниках можно провести такое рентгенологическое исследование. Если данным параметром пренебречь, это может привести к изменению наклона модели в сагиттальной плоскости (рис.2).

Рис.2. Поворот модели в/ч в сагиттальной проекции по или против часовой стрелки.
Что делать если Камперовская плоскость не параллельна протетической?

Рис.3. КТ головы. Анализ ориентации плоскостей.
А почему плоскости должны быть параллельными (рис.3)? Если в артикуляторе модель в/ч располагается приподнятой в области резцов в сагиттальной проекции, но при этом лицевая дуга ориентирована относительно костных ориентиров Камперовской плоскости правильно, это не будет является ошибкой.
Ошибки, возникающие при использовании среднеанатомических лицевых дуг, могут возникать в сагиттальной проекции (наклон модели в/ч вперед-назад), во фронтальной плоскости (наклон модели в/ч вправо или влево), в горизонтальной плоскости (поворот модели, рис.4).

Рис.4. Возможные перемещения модели в/ч в артикуляторе.
Одной из самых серьезных ошибок является невозможность контролировать расстояние от в/ч до суставных головок (рис.5).

Рис.5. Гипсовка модели в/ч в артикулятор с использованием лицевой дуги. Отсутствие контроля соотношения модели и суставных механизмов артикулятора.
Эта погрешность связана с тем, что на прикусной вилке с регистратом нет ориентира для резцов в/ч, поэтому расстояние от модели до суставов не фиксировано. Известно, что для нормального функционирования гипсовых моделей в артикуляторе при учете усредненных параметров, должны учитываться данные треугольника Бонвиля (расстояние от резцов н/ч до суставных механизмов артикулятора). Но т.к. использование лицевой дуги подразумевает перенос модели в/ч, необходимо в первую очередь соблюдать индивидуальное расстояние от резцов в/ч до суставных механизмов.
Таким образом, при использовании среднеанатомических лицевых дуг существуют погрешности, которые возможно или невозможно скорректировать. Это связано с недоработками в строении самих дуг.
Решение проблем, возникающих при применении среднеанатомических лицевых дуг
Для решения проблем, возникающих при применении среднеанатомических лицевых дуг, нами была разработана методика переноса модели в/ч в артикулятор и дополнительное оборудование – центральный маркер и стойка (рис.6).

Рис.6. Стойка для гипсовки и центральный маркер (Prosystom).
Центральный маркер состоит из вилки и контроллера. Для контроля расположения модели в/ч на маркере имеется отметка для резцов. При использовании центрального маркера мы отказались от каких-либо накожных ориентиров в целях минимизации ошибок (рис.7).

Рис.7. Расположение центрального маркера при регистрации положения протетической плоскости.
После определения индивидуального положения протетической плоскости контроллер выдает данные для настройки стойки по индивидуальным параметрам (рис. 8).

Рис.8. Гипсовка модели в/ч с использованием стойки в артикулятор Protar.
Для того, чтобы учесть все индивидуальные параметры при гипсовке, мы пользуемся дополнительным модулем КТ (рис. 9).

Рис.9. Модуль КТ для гипсовки (Prosystom).
Данный модуль позволяет измерить индивидуальное расстояние от резцов верхней челюсти до суставных головок для последующего переноса в артикулятор. В данной методике используется 3 ориентира: межрезцовая точка в области режущего края центральных зубов в/ч и точки в области суставных головок. Примечание: необоснованно ставить ориентир шарнирной оси пользуясь только КТ, это продиктовано серьезными различиями в строении суставных головок н/ч человека и артикулятора (рис.10).

Рис.10. Сравнительный анализ строения анатомии головок н/ч и суставных головок нижней рамы артикулятора.
Поэтому точку в области суставов мы ставим на вершине суставов. Определение точки на суставных механизмах артикулятора также не вызывает сложности. После того, как модели правильно загипсованы в артикуляторе с учетом индивидуальных параметров, можно перейти к его настройке.
II этап: Программирование артикулятора по индивидуальным параметрам, применение электронных систем записи артикуляции н/ч, ошибки, возникающие при применении электронных аксиографов
Вторая часть статьи посвящена программированию артикуляторов: мы раскроем некоторые нерешенные проблемы при использовании электронных аксиографов, т.к. данные системы являются наиболее точными. Остается открытым вопрос, касающийся дороговизны электронных аксиографов. Данное оборудование является второстепенным при работе и нужно всего лишь для записи траекторий движения н/ч и их цифровых значений. Электронные системы регистрации представлены на рынке давно, но до сих пор они не являются особо востребованными. Почему? Высокая цена, недостаток доступной информации для врачей, погрешности при их использовании в сложных клинических случаях, некоторые аппараты имеют достаточно сложное строение. Таким образом существуют отрицательные нюансы…
НО… Электронные системы записи при правильном использовании являются единственным оборудованием, позволяющим:
- зарегистрировать любые траектории движения н/ч;
- получить индивидуальные данные для программирования артикуляторов;
- получить трехмерное отображение артикуляции н/ч;
- работать в виртуальном пространстве с индивидуальными параметрами;
- получить данные для анализа динамической окклюзии с применением виртуальных моделей;
- использование данных аппаратов позволяет проводить динамическое наблюдение пациентов при длительном лечении.
Механические, электронные и виртуальные артикуляторы являются в этом списке основным оборудованием, т.к. с их применением изготавливаются конструкции. А аксиографы являются вспомогательным оборудованием, необходимым для настройки артикуляторов.
Наиболее распространенными электронными системами являются ультразвуковые. У этих систем существуют слабые стороны:
1. Строение параокклюзионной вилки для фиксации ультразвукового датчика (рис. 11).

Рис.11. Расположение параокклюзионной вилки на зубном ряду н/ч.
Глубокое резцовое перекрытие служит относительным противопоказанием к проведению точной регистрации артикуляции н/ч. Также, при низкой клинической высоте коронковой части зубов н/ч, при патологической истираемости фронтальной группы зубов н/ч вилка может препятствовать привычному смыканию зубных рядов. Мы считаем это серьезным недостатком, особенно при диагностике пациентов с дисфункциями ВНЧС, т.к. это приводит к размыканию зубных рядов: контакт остается, в основном, между резцами в/ч и параокклюзионной вилкой, что в свою очередь может приводить к неконтролируемому смещению н/ч.
В таком случае, зарегистрировать траектории движения н/ч возможно, но практически будет невозможно определить, где находились суставы в начале траекторий (рис. 12). Артикуляционный анализ для получения цифровых данных при программировании артикулятора по индивидуальным параметрам будет бессмысленным, т.к. классические траектории с участием зубных рядов будут изменены.

Рис.12. Траектории движений н/ч: открывание-закрывание и латеротрузия.
2. Получение разных траекторий у одного пациента при нескольких исследованиях с временным промежутком.
Сначала аксиограф фиксируется на голове пациента, проводится запись траектории (например, открывание-закрывание рта), и далее на экране отображаются траектории (рис.13).

Рис.13. Траектории открывание-закрывание рта.
В последующем аксиограф полностью снимается с головы пациента и такое же исследование проводится через 15 минут. Но при следующем исследовании были получены иные траектории (рис. 14).
Какие данные из этих исследований являются правильными?
Как решается эта проблема?

Рис.14. Траектории, зарегистрированные через 15 мин. Открывание-закрывание рта.
Так же провели регистрацию движений н/ч с учетом зубных направляющих для получения цифровых значений углов и получили разные данные (рис. 15).
По каким данным программировать артикулятор?

Рис. 15. Разные данные для программирования артикулятора.
Данные ошибки возникают, в первую очередь, из-за различий в фиксации ультразвукового аксиографа на голове пациента при вышеописанных измерениях. Чтобы частично решить эти проблемы, необходимо сохранять регистрат, получаемый вилкой с зубного ряда в/ч, и не изменять расположение параокклюзионной вилки при исследованиях с временными промежутками.
Решение проблем, возникающих при электронных аксиографии
Основным результатом наших исследований явилось создание более точного и доступного аппарата для регистрации движений н/ч и корректировка самой методики проведения электронной аксиографии (рис. 16). Мы разработали аппарат Dentograf (Prosystom).

Рис. 16. Оптический аппарат для регистрации артикуляции н/ч Dentograf (Prosystom).
Сегодня Dentogaf является самым компактным и простым в обращении аппаратом для регистрации траекторий. Это оптический аппарат, использующий в своей работе всего одну камеру.
Учитывая вышеописанные проблемы, возникающие с креплением датчика на н/ч, мы спроектировали специальные маркеры, позволяющие проводить исследования практически при любой патологии зубных рядов. Теперь глубокое резцовое перекрытие не является помехой для исследований (рис. 17).

Рис. 17. Расположение параокклюзионной вилки и боковых маркеров аппарата Dentograf.
Один центральный датчик, который служит для определения индивидуального положения протетической плоскости, и два боковых (рис. 18). Один боковой маркер крепится к зубу в/ч, другой к зубу н/ч. В данной методике мы полностью отказались от применения среднеанатомических лицевых дуг и тем самым значительно повысили точность диагностики.

Рис. 18. Комплект датчиков аппарата Dentograf.
Появилась возможность без каких-либо проблем проводить исследования у пациентов, проходящих ортодонтическое лечение с применением брекет-систем (рис. 19).

Рис. 19. Расположение боковых датчиков у пациентов с брекет-системой на зубах.
Все вышеописанные методики и оборудование компании Prosystom позволяют проводить прецизионную диагностику и планировать лечение в реальном пространстве.
III этап: Использование виртуального артикулятора при первичной функциональной диагностике (работа с виртуальными моделями)
Следующая важная задача, которую мы постарались решить – применение наших возможностей в виртуальном пространстве, а именно работа с виртуальными моделями.
Что нового появилось с появлением виртуальных артикуляторов?
Механический артикулятор позволяет воспроизвести 3 траектории: протрузию, латеротрузию вправо и влево.
Виртуальный артикулятор позволяет воспроизвести 3 траектории: протрузию, латеротрузию вправо и влево.
Виртуальные артикуляторы являются полным подобием механических, поменялось лишь пространство – реальное на виртуальное.
Насколько необходимы имеющиеся виртуальные артикуляторы, если функциональные возможности их ограничены?
Например, почему отсутствует возможность в виртуальном пространстве воспроизводить любые траектории и что этому мешает?
Этому мешают имеющиеся на сегодняшнее время в программном обеспечении виртуальные артикуляторы, а точнее их строение (рис. 20).

Рис. 20. Виртуальный артикулятор.
Решение проблем, возникающих при применении виртуальных артикуляторов.
Для работы в виртуальном пространстве, учитывая индивидуальные параметры пациента, необходимы: компьютерная томография, виртуальные модели, траектории движения и правильная ориентация виртуальной модели в/ч и н/ч.
Если попробовать исключить артикулятор при работе в виртуальном пространстве, то появляются новые перспективные возможности:
1. Индивидуальное соотношение виртуальных моделей и суставов н/ч. Для этого нужно использовать КТ головы пациента и виртуальные модели. Соединить КТ и модели не представляет на сегодняшнее время больших сложностей (рис.21).

Рис. 21. Объединение КТ и виртуальных моделей.
2. Воспроизведение любых траекторий артикуляции н/ч с применением виртуальных моделей (рис. 22). Для этого мы используем аппарат Dentograf.

Рис. 22. Траектории движения н/ч и виртуальные модели.
3. Ориентация моделей в виртуальном пространстве. Применение центрального маркера позволяет расположить модель в/ч в виртуальном пространстве так же, как у пациента (рис.23).

Рис.23. Применение центрального маркера для позиционирования моделей в виртуальном пространстве.
Проведение функциональной диагностики ВНЧС (Заключение)
Нами разработана комплексная методика и новое оборудование при проведении первичной функциональной диагностике ВНЧС. Данное оборудование является универсальным для работы в реальном и виртуальном пространствах с минимальными погрешностями.
Статья Евгения Рощина.
http://stomanet.ru/
На базе концептуальной клиники, мы создали новую клинику базовой стоматологии, где
цена и качество соответствует современным требованиям.

Диагностика ВНЧС

Заболевания ВНЧС являются часто встречающейся патологией, занимающей третье
место после кариеса и пародонтита. Диагностика и лечение дисфункции проводится
врачом-гнатологом и другими профильными специалистами.
В группу височно-нижнечелюстных заболеваний входят большое количество
дисфункций, которые могут быть вызваны проблемами жевательных мышц, структурными
и дегенеративными поражениями височно-нижнечелюстного сустава (ВНЧС), а также
нервных волокон.
Височно-нижнечелюстной сустав – сложный механизм, с помощью которого нижняя
челюсть соединяется с костями черепа. В его состав входят две кости – нижняя
челюсть и височная кость. ВНЧС является одним из самых сложных суставов в
организме человека и важной составляющей жевательной системы.
Обязательным условием хорошей работы ВНЧС является правильное анатомическое
расположение сустава, целостность его структуры и работоспособность жевательных
мышц. Только при наличии этих трёх слагающих он функционирует без болевого
синдрома.
Если происходит поражение хотя бы по одному пункту, то у человека нарушается работа височно-нижнечелюстного сустава, возникает ряд клинических проявлений, приводящих к нарушению нормальной жизни и проблемам с приемом пищи и разговором.
Наличие патологии височно-нижнечелюстного сустава можно заподозрить, если присутствуют некоторые симптомы, признаки, указывающие на заболевание. Международная ассоциация гнатологов выделила следующие обязательные признаки поражения ВНЧС:
- Наличие миофасциальной боли. Это болевой синдром, который практически всегда наблюдается при патологиях ВНЧС. Боль может быть локализована не только в области сустава, но и с переходом на шею, плечи и позвоночник. Разлитая боль обусловливается вовлечением других нервных волокон в воспалительный процесс.
- Поражения височно-нижнечелюстного
сустава из внутренней поверхности. В суставе между нижней челюстью и височной костью находится суставной диск – суставная подушка, которая препятствует трению головки нижней челюсти с сочленением височной кости. Если происходит травма ВНЧС, то суставной диск меняет своё положение, вызывая трение костей между собой, что влечет за собой разрушения структуры сустава. - Воспаление. Под словом воспаление подразумевается нарушение температуры, болезненность самого сустава. Оно возникает как следствие дегенеративных изменений в самом суставе либо как результат проникновения инфекции в ВНЧС.
Цены на услуги в клинике
-
Консультация гнатолога (первичный осмотр, диагностика, составление плана лечения) -
Диагностика функции ВНЧС (височно-нижнечелюстной сустав) с применением цифровой аксиографии
Для большинства патологий ВНЧС характерно наличие нескольких вышеперечисленных признаков. Наличие даже одного признака не отбрасывает вероятности дисфункции сустава. В любом случае для определения точной патологии необходимы дополнительные методы диагностики ВНЧС, в первую очередь – методы визуализации.
Диагностика дисфункции
ВНЧС
Оценка и обследование височно-нижнечелюстного сустава пациента может определить наличие заболевания. Диагностика заболеваний ВНЧС включает консультацию с лечащим врачом пациента:
- Осмотр челюстного сустава на предмет болезненности.
- Прослушивание щелчков, хлопков или скрежета при движении челюсти.
- Осмотр зубов и выравнивание челюстных суставов.
- Проверка наличия таких проблем, как высокие пломбы, смещенные зубы, кариес и неровные поверхности зубов.
- Проверка правильности прикуса.
- Проверка скрежетания и сжимания зубов.
- Измерение открывания рта.
- Проверка на проблемы с лицевыми мышцами.
- Исследование мышц вокруг плеч, рук и спины.
- Рентгенография всего лица, компьютерная или магнитно-резонансная томография для просмотра нижней челюсти и ВНЧС.
- Исключение других состояний (инфекции, заболевания уха, проблемы, связанные с нервами и головные боли) после консультации с врачом.
Методы диагностики
заболеваний ВНЧС
ВНЧС является клиническим диагнозом. Необходимо тщательно собрать анамнез и провести тщательную диагностику дисфункции ВНЧС, уделяя особое внимание локализации, началу, характеру, иррадиации, продолжительности боли и другим сопутствующим симптомам.
Как правило, пациенты описывают боль в области ВНЧС или нижней челюсти как преобладающий симптом. Она может распространяться на кожу головы или шею, усиливаясь при жевании, зевоте или длительном разговоре.
Также часто сообщается о затрудненном открывании рта, щелчках, хлопках или крепитации в самом ВНЧС, кратковременном блокировании нижней челюсти при ее открывании и закрывании.
Орофациальная боль (т.е. любая, которая ощущается на лице, во рту или на челюстях), не связанная с движением челюсти, может указывать на другую причину неприятных ощущений. Первичная головная боль, особенно головная боль напряжения, является коморбидным заболеванием, способным усиливать другой тип боли.
Отологические симптомы, включая оталгию, шум в ушах, заложенность уха,
головокружение и субъективное ухудшение слуха, отмечаются у пациентов с ВНЧС.
Эти симптомы чаще встречаются у пациентов с миофасциальными нарушениями, чем у
пациентов с поражением внутрисуставных дисков, возможно, из-за общего
эмбрионального происхождения жевательных мышц и некоторых структур среднего уха.
Функциональная диагностика ВНЧС включает тщательную пальпацию височно-нижнечелюстного сустава и жевательных мышц, отмечая любые аномальные движения нижней челюсти, болезненность и признаки бруксизма. Нормальные значения раскрытия челюсти составляют 35–45 мм; значение менее 25 мм свидетельствует о дисфункции без перемещения внутри сустава. Гнатология и функциональная диагностика ВНЧС с большей степенью вероятности устанавливают точный диагноз.
Обследование ВНЧС можно улучшить, поместив один палец в слуховой проход и пальпируя переднюю стенку канала, когда пациент открывает и закрывает рот. Крепитация в этом месте связана с нарушением суставной поверхности и может свидетельствовать о наличии остеоартрита.
Использование стетоскопа для аускультации над ВНЧС выступает полезным дополнением для подтверждения наличия крепитации. Ощущение щелчка или хлопка при открывании рта может свидетельствовать о смещении суставного диска.
Неправильный прикус зубов не способствует проявлению ВНЧС, и ортодонтическое лечение при обнаружении только этого признака не рекомендуется.
Болезненность при пальпации ВНЧС, щелканье в суставах и крепитация являются признаками внутрисуставного расстройства, тогда как боль при движении челюсти, головная боль и иррадиирующая боль указывают на мышечную проблему. Обследование должно также включать отоскопию для исключения патологических причин, осмотр полости рта, пальпацию мускулатуры шеи.
Это базовые исследования, которые могут помочь заподозрить патологии ВНЧС. Для точности определения нужно использовать рентгенологические методы диагностики заболеваний, позволяющие визуализировать внутренние структуры. К таким методам относятся КТ и МРТ. Они позволяют поструктурно разобрать сустав и посмотреть поражения тканей для точного установления патологии и дальнейшего выбора эффективного метода лечения.
Диагностическая
визуализация
Хотя ВНЧС в значительной степени является клиническим диагнозом, визуализация может быть полезной, когда анамнез и результаты обследования неясны. Обычная рентгенография и КТ диагностика ВНЧС способны выявить тяжелое дегенеративное заболевание суставов и, что важно, исключить переломы и вывихи как причину симптомов у пациента.
Панорамная рентгенография, включая ортопантомограмму, — простой и полезный инструмент скрининга, используемый на ранних стадиях диагностического обследования для исключения общих одонтогенных причин лицевой боли (пульпиты, периодонтиты), а также для оценки патологии суставов.
УЗИ не используется для диагностики внутрисуставного остеоартрита, но может оказаться полезным для оценки положения диска при заболеваниях ВНЧС.
Магнитно-резонансная томография (МРТ) – метод лучевой диагностики ВНЧС, являющийся в настоящее время золотым стандартом исследования височно-нижнечелюстного сустава. МРТ оценивает структуры мягких тканей, смещение суставного диска и наличие суставного выпота с высокой степенью специфичности и чувствительности.
Учитывая высокую стоимость МРТ, ее используют при тяжелом, резистентном к лечению ВНЧС, а также в целях предоперационного планирования.
Магнитно-резонансная
томография (МРТ)
Первая визуализация височно-нижнечелюстного сустава с помощью магнитного резонанса была проведена в 1984 году. Вскоре стали очевидны все преимущества магнитного резонанса перед другими рентгенологическими методами, поскольку остальные методы были инвазивными и/или не имели возможности показать диск, двустороннюю область, сопутствующие мышцы и другие мягкие ткани ВНЧС. Поэтому с 1990 года МРТ – доминирующий метод диагностики ВНЧС.
Показания к МРТ устанавливают по диагностическим критериям, подтвержденным на основании клинического диагноза. С помощью магнитно-резонансной томографии дифференциально диагностируется ВНЧС анатомически малых размеров. Кроме того, на МРТ отчетливо представлены контрасты в проекциях мягких тканей, особенно диска. Это позволит, например, быстро и точно диагностировать артрит ВНЧС.
Значение МРТ для диагностики заключается в том, что хорошо просматриваются частые нарушения ВНЧС, такие как дископатия, остеоартроз. МРТ диагностика дисфункции ВНЧС — сложный и дорогостоящий метод, применение которого основано на клинических показаниях.
Аксиография
Аксиография является частью инструментального функционального анализа. Аксиографические записи движений нижней челюсти представляют важную информацию, дополняющую историю болезни пациента и мануальный функциональный анализ.
По полученным данным можно определить индивидуальные параметры ВНЧС пациента (кривизну, сагиттальный наклон мыщелка, угол Беннетта, пути медиотрузии и латеротрузии), траектории мыщелковой и резцовой точек при активных и управляемых движениях, а также изменения положения мыщелков, обусловленные факторами окклюзии. Этот метод особенно эффективен для диагностики артроза ВНЧС.
Его преимущество заключается в неинвазивной регистрации мыщелковых путей. Аксиограф состоит из верхней и нижней дуг. Верхняя дуга, как правило, монтируется аналогично лицевой дуге. Нижняя дуга крепится к нижней зубной дуге с помощью параокклюзионной ложки, основа которой изготовлена из гибкого металла, легко адаптирующегося к любому «рельефу».
Адаптация капы производится внутри ротовой полости с использованием пластмасс или на слепке, что представляется более удачным решением. Она изготавливается из акриловой смолы холодного отверждения или светополимеризующейся (на слепке). Параокклюзионная капа не должна соприкасаться с верхними зубами (это может изменить траекторию движения и записанные значения). Лоток фиксируют на нижний зубной ряд с использованием материала для временных коронок и мостовидных протезов.
При регистрации движений нижней челюсти датчики нижней дуги передают импульсы (оптоэлектронные, ультразвуковые, магнитные, механические и др.), а приемники верхней дуги их регистрируют. Программное обеспечение устройства рассчитывает различные значения в зависимости от устройства и выполняемых движений (сагиттальный наклон мыщелка, угол Беннета).
Значения и пути движения можно увидеть на экране устройства либо на компьютере. Обычно регистрируются стандартные движения: открытие-закрытие, протрузия, ретрузия, левая и правая латеротрузия.
В зависимости от устройства и цели измерения фиксируется большой диапазон движений. Регистрация пограничных движений (терапевтическая манипуляция) различает мышечные и морфологические изменения.
Во время анализа изучают качество, количество и симметрию движений. Количество движений может быть средним, гипомобильным и гипермобильным. Гипомобильность возникает из-за мышечной боли, спаек, внутренних расстройств и воспаления ВНЧС.
Качество движения здорового сустава отображается в виде плавной и равномерной траектории. Симметрию оценивают при открытии-закрытии и протрузионном движении. Здоровые суставы показывают симметричные пути.
Кроме того, аксиографические записи отражают смещение диска с репозицией (точное время смещения и репозиции диска), собирая информацию для шинной терапии. При электронной аксиографии все данные документируются на компьютер, упрощая сравнение и мониторинг ВНЧС.
Орофациальная боль часто встречается в условиях общей практики. Клиническую оценку и диагностику ВНЧС проводят в условиях первичной помощи, а в большинстве случаев заболевание поддается лечению в рамках консервативного подхода. Как правило, диагностика и лечение ВНЧС зависит от формы патологии.
Визуализация не является обязательной, но ее следует использовать при тяжелых симптомах или травмах в анамнезе. В большинстве случаев перед направлением к специалисту следует предложить пробную консервативную терапию.
Наша Команда
В клинике собраны лучшие узкоспециализированные профессионалы, которые все вместе
составляют одну из самых эффективных стоматологических команд в нашей стране.

Главный врач, стоматолог-ортопед, гнатолог

Заместитель главного врача. Стоматолог-ортопед


Стоматолог-имплантолог, челюстно-лицевой хирург

Стоматолог-терапевт, эндодонтист

Стоматолог-ортодонт, гнатолог





- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Сеферян К. Г.
1
Сеферян Н.Ю.
1
Лапина Н.В.
1
1 ГБОУ ВПО КубГМУ Минздрава России
Проведен анализ взаимосвязи возникновения патологии ВНЧС в результате врачебных ошибок и осложнений при протезировании пациентов съемными ортопедическими конструкциями. Учитывались данные анамнеза заболевания, результаты объективных методов исследования и дополнительных, таких как компьютерная и магнито-резонансная томографии. При планировании ортопедического лечения необходимо тщательно собирать анамнез заболевания, при осмотре обязательно обследование ВНЧС, использование дополнительных методов обследования, обязательно изучение окклюзии пациента, взаимоотношений челюстей. Одномоментное повышение прикуса должно быть не более, чем на 3.5 мм, с учетом протетической плоскости. Обязательны ежегодные профилактические осмотры пациентов после протезирования.
патология ВНЧС
съемные ортопедические конструкции
повышение прикуса
1. Наумович С.А., Лебедко Н.А., Ивашенко С.В., Ралло В.Н. Ортопедическая стоматология. Протезирование съемными пластиночными и бюгельными протезами: учебное пособие. – Минск: БГМУ, 2009. – 212 с.
2. Нигматуллин Р.Т., Габбасов А.Г., Кийко М.Ю. Лицо человека: аспекты хирургической и функциональной анатомии // Материалы VI международной ассоциации морфологов. Морфология. – 2002. – Т. 121, №2-3. – С. 113.
3. Пчелин И.Ю. Гнатологические основы построения окклюзионной плоскости в боковых отделах зубных рядов с учетом преимущественной стороны жевания // Актуальные вопросы экспериментальной, клинической и профилактической стоматологии. – 2006. – Т. 63. – С. 235-238.
4. Трезубов В.Н., Мишнев Л.М., Сапронова О.Н. Энциклопедия ортопедической стоматологии: учебное пособие. – СПб.: Фолиант, 2008. – 664с.
5. Chan C.A. Applying the Neuromuscular Principles in TMD and Orthodontics. J. of the American Orthodontic Society. – 2004. – P. 37-40.
Здоровые височно-нижнечелюстные суставы играют важную роль в гомеостазе всего организма на протяжении всей жизни. За последние десятилетия на фоне активного применения различных видов съемных ортопедических конструкций выявлена тенденция к дисфункциональным заболеваниям височно-нижнечелюстных суставов (ВНЧС). Качество стоматологической помощи зависит от уровня профессиональной подготовки и квалификации специалиста. В связи с этим, чтобы уменьшить число ошибок и осложнений, приводящих к дисфункциональным состояниям в ВНЧС, врачи-стоматологи должны иметь знания об особенностях клинического обследования больных, диагностики, планирования лечения, устранения ортодонтической патологии, восстановления целостности зубов и зубных рядов.
Заболевания ВНЧС – группа костно-мышечных заболеваний, характеризующихся изменениями в функции ВНЧС, жевательных мышцах, зубочелюстной системе.[1]. Синдром дисфункции ВНЧС впервые был описан оториноларингологом Б.Костеном в 1934 году. Он возникает, когда сустав испытывает повышенные нагрузки, причинами этому могут быть: нарушение окклюзии, отсутствие зубов, ошибки в ортопедическом и ортодонтическом лечении, миофункциональные нарушения, такие как парафункции жевательных мышц, ротовое дыхание, травмы ВНЧС, чрезмерные нагрузки от занятий спортом.[4]. Основной проблемой дисфункций ВНЧС является поздняя диагностика. Врачи малознакомы с ее симптомами и методиками лечения. Пациенты не получают требуемой своевременной помощи и ходят от одного врача к другому, попадая к оториноларингологам, терапевтам, психотерапевтам, мануальным терапевтам, где получают лечение, приносящее кратковременные результаты. Актуальность проблемы лечения и реабилитации пациентов с дисфункцией ВНЧС увеличивается с каждым годом, что обусловлено ростом числа пациентов, имеющих дефекты зубных рядов, патологии прикуса, осложнения после неквалифицированного стоматологического лечения.[3].
Анализ отечественной и зарубежной литературы указывает на то, что в практике организации стоматологической помощи на данный момент отсутствует единая сформулированная классификация ошибок и осложнений, при протезировании съемными ортопедическими конструкциями, приводящих к возникновению дисфункций в ВНЧС. Многочисленные исследования подтверждают связь между признаками и симптомами дисфункций в ВНЧС и различиями положений в центральном соотношении и центральной окклюзии. Центральное соотношение – положение нижней челюсти, при котором головки ВНЧС располагаются в середине суставных ямок, внутрисуставной мениск правильно расположен между ними.[2]. Okeson описывает это положение, как самое стабильное мышечно-скелетное положение нижней челюсти. Одной из главных целей ортопедического лечения съемными ортопедическими конструкциями является обязательное установление суставных головок в центральном соотношении во избежание возникновения дисфункций в ВНЧС.[4].
Нами предпринята попытка изучить взаимосвязь возникновения дисфункций ВНЧС в результате врачебных ошибок и осложнений при протезировании пациентов и на основании полученных результатов повысить эффективность профилактики возникновения и лечения дисфукций в ВНЧС.
Целью нашего исследования является определение степени влияния врачебных ошибок при планировании и протезировании съемными ортопедическими конструкциями на возникновение дисфункции в ВНЧС.
Для достижения цели мы поставили перед собой следующие задачи: провести мониторинг среди пациентов с заболеваниями ВНЧС, диагностировать с помощью методов магнитно-резонансной и компьютерной томографии положение мениска и суставных головок нижней челюсти в зависимости от этиологии, предложить комбинированую тактику лечения и сократить сроки реабилитации больных с дисфункциями ВНЧС, использующих съемные ортопедические конструкции.
Материалы и методы исследования
Для изучения ошибок и осложнений, при протезировании съемными ортопедическими конструкциями, приводящих к возникновению дисфункций в ВНЧС нами было обследовано 464 пациентов с частичной потерей зубов верхней и нижней челюсти, запротезированных в стоматологических клиниках Краснодарского края. Среди обследованных 206 мужчин (44,39%) и 258 женщин (55,61%) в возрасте от 35 до 65 лет. Пациенты, не пользующиеся съемными протезами, в это количество не вошли. Из 464 человек, запротезированных съемными ортопедическими конструкциями, 349 человек (75,2%) предъявляли жалобы на различные симптомы в области ВНЧС и жевательных мышцах.
Результаты исследования
и их обсуждение
В результате комплексного обследования пациентов с частичной адентией, которым ранее в различных поликлиниках Краснодарского края были изготовлены съемные ортопедические конструкции (частичные съемные пластиночные протезы, бюгельные протезы с кламмерной, замковой, телескопической системами фиксации, иммедиатпротезы), установлено, что протезирование в 23% случаев ведет к развитию болей в области ВНЧС, мышцах лица, шеи, неприятным субъективным ощущениям в ВНЧС, симптомам парафункции жевательных и мимических мышц, ощущению онемения в области фронтальных зубов. Наиболее часто пациенты с заболеваниями височно-нижнечелюстного сустава, пользующиеся съемными ортопедическими конструкциями, предъявляли жалобы на щелчки и (или) хруст в области ВНЧС при закрывании и открывании рта, боли в суставе и жевательных мышцах, ограничение открывания рта. Симптомы боли, хруста, щелканья в ВНЧС протекали на фоне снижения окклюзионной высоты и дистального смещения нижней челюсти, косой протетической плоскости. Их степень и выраженность усиливались с увеличением количества потерянных зубов, зависели от топографии дефектов и времени со дня удаления зуба до начала протезирования. Боли в области ВНЧС чаще всего усиливались во время и после еды. Пациенты предъявляли жалобы на «неудобное» положение нижней челюсти, усталость и напряжение в жевательных мышцах, постоянное прикусывание щек, языка, нижней губы, на чувство потери или отсутствия опоры для
нижней
челюсти
, соскальзывание ее кзади и постоянное желание сместить нижнюю челюсть кпереди, имели эстетическую неудовлетворенность внешним видом и улыбкой.
Наши исследования показали, что причиной возникновения патологических симптомов дисфункций в ВНЧС в 30% случаев является одномоментное изготовление съемных ортопедических конструкций с повышением межокклюзионной высоты более, чем на 3,5 мм. В 35% случаев — время без фиксации окклюзионных взаимоотношений на временных конструкциях, прошедшее между удалением зубов и протезированием, составляло более восьми недель. В 15% случаев протезирование осуществлялось без учета протетической плоскости, с осуществлением замены ортопедических конструкций только на нижней челюсти. В 20% случаев – пациенты пользовались ортопедическими конструкциями более 10-15 лет, что привело к истиранию как собственных, так и искусственных зубов, с последующим нарушением окклюзионной поверхности, перегрузкой пародонта оставшихся зубов в зубном ряду и развитию травматической окклюзии. В анамнезе заболевания у 56% пациентов ранее наблюдались патологические симптомы в ВНЧС, однако это не было учтено в планировании ортопедического лечения и непосредственном протезирования, что привело, в свою очередь, к усугублению дисфункций в ВНЧС. На компьютерных томограммах в 85% случаев у пациентов с осложнениями после протезирования съемными и несъемными ортопедическими конструкциями в ВНЧС, установлено, что в положении окклюзии наблюдалось смещение суставной головки нижней челюсти в суставной ямке и имелись различные параметры суставных щелей в переднем, верхнем и заднем отделах суставной ямки. Эти отклонения от нормы положения суставной головки нижней челюсти в суставной ямке обусловлены снижением окклюзионной высоты, дистальным смещением нижней челюсти.
Заключение
Необходимо тщательно собирать анамнез заболевания; при осмотре обязательное обследование ВНЧС; использование дополнительных методов обследования – КТ, МРТ, ортопантомография, электромиографии жевательных и височных мышц; обязательное изучение окклюзии пациента, взаимоотношений челюстей, прикуса; исключить парафункции жевательных мышц; одномоментное повышение прикуса не более 3.5 мм; завершающим этапом лечения является своевременное и рациональное протезирование после удаления зубов с дефектами зубных рядов. Необходимо проводить ежегодные профилактические осмотры пациентов после протезирования.
Библиографическая ссылка
Сеферян К. Г., Сеферян Н.Ю., Лапина Н.В. ДИСФУНКЦИОНАЛЬНЫЕ НАРУШЕНИЯ В ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВАХ КАК РЕЗУЛЬТАТ ОШИБОК ПРОТЕЗИРОВАНИЯ СЪЕМНЫМИ ОРТОПЕДИЧЕСКИМИ КОНСТРУКЦИЯМИ // Международный журнал прикладных и фундаментальных исследований. – 2014. – № 2.
– С. 159-162;
URL: https://applied-research.ru/ru/article/view?id=4717 (дата обращения: 25.06.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Дата публикации 20 ноября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Дисфункция височно-нижнечелюстного сустава (ВНЧС) — это частичная или полная потеря функций сустава: жевания, образования речи. Сопровождается появлением болей различного генеза, щёлканьем в суставе, потерей некоторого объёма движений нижней челюсти, заложенностью в ухе, головными болями, болями в ушах и прочих смежных областях (глазах, шее, спине).
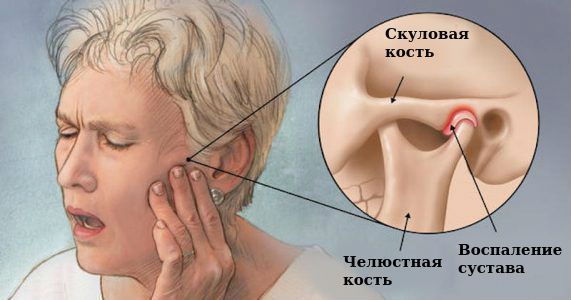
Причинами дисфункций ВНЧС являются различные дефекты зубного ряда (положение зубов, их наличие или отсутствие) и патологии зубов. Со временем существующие дефекты приводят к рефлекторному нарушению координированной работы мышц, отвечающих за движение нижней челюсти и функций ВНЧС. Нарушение в работе этих мышц, в свою очередь, является причиной патологического изменения движений нижней челюсти во всех направлениях. Вследствие этого изменяется форма суставного диска и суставных поверхностей [1].
Кроме того, причинами появления дисфункции ВНЧС могут быть:
- различные изменения со стороны психики (неврозы, хронические стрессы) и вегетативной нервной системы (нарушения сердечного ритма и артериального давления) [16];
- парафункции (повышенная нецелесообразная активность) жевательных мышц (при нарушениях осанки);
- острая травматизация в области ВНЧС в результате несчастных случаев;
- эпизодические микротравмы или хронические травмы сустава в результате нерационального или некачественного протезирования зубов;
- травматическая окклюзия (патологическое состояние смыкания зубных рядов) вследствие заболеваний пародонта (например пародонтита);
- неправильное терапевтическое лечение (например завышенные пломбы);
- несвоевременное протезирование после потери состава зубных дуг (после удаления или выпадения постоянных зубов кроме восьмых в каждом сегменте — “зубов мудрости”) [8].
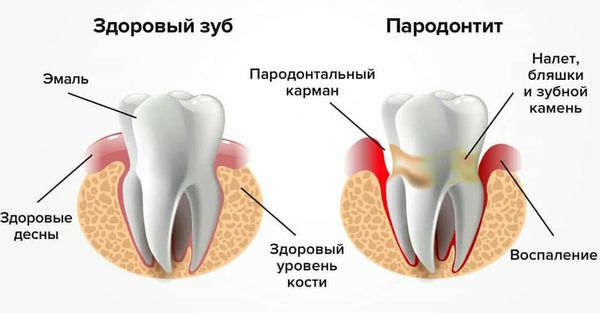
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дисфункции ВНЧС
Первым признаком дисфункции, на которое может обратить внимание пациент, является щёлканье в суставе при движениях нижней челюсти. Этот симптом часто не сопровождается болевыми ощущениями.
Подозрения на дисфункцию височно-нижнечелюстного сустава должны вызывать:
- боли в жевательных мышцах локального и разлитого характера;
- непроизвольное рефлекторное сжатие челюстей (при неудовлетворительной фиксации съёмного протеза, либо во время стресса);
- гипертонус мышц;
- бруксизм (скрежет зубами);
- быстрая утомляемость мышц при жевании.
На более поздних стадиях заболевания пациенты отмечают:
- невозможность жевания твёрдой пищи из-за боли или усталости жевательных мышц;
- появление триггерных (болевых) точек в мышцах;
- уплотнение тканей, обнаруживаемое при пальпации жевательных мышц;
- смещение нижней челюсти при открывании рта в стороны от центральной линии;
- рывки и неравномерность открывания.
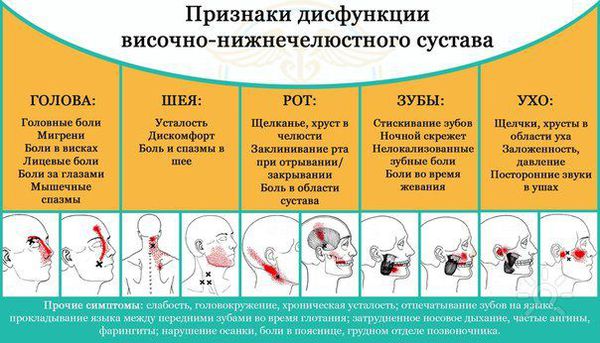
В некоторых случаях происходит блокировка сустава в определённых положениях и, как следствие, невозможность полностью открыть рот.
Помимо этого заболевание могут сопровождать головные боли и заложенность в ушах. Боль может быть постоянного ноющего характера, что будет говорить о развитии синдрома Костена, который характеризуется болями в околоушной области [2].
При клиническом обследовании в большинстве случаев у пациента обнаруживается нарушение прикуса вследствие движения зубов.
Перегрузка пародонта также часто сопутствует дисфункции сустава. Она проявляется болью при жевании в определённых участках. Причиной может быть нерациональное протезирование или завышенный пломбой прикус.
Патогенез дисфункции ВНЧС
На возникновение и развитие дисфункции височно-нижнечелюстного сустава влияет множество разных факторов. Одним из наиболее частых факторов развития патологии являются окклюзионные нарушения.
При этом происходит вынужденное перестроение суставных путей, вызывающее функциональную перегрузку в определённых участках пути. Дискоординацию движения суставных головок вызывают дегенеративные структурные изменения хрящевой ткани. Это проявляется дистрофией или острой травматизацией с последующим изменением рельефа суставной поверхности.
Шумовые симптомы (щёлканье в суставе) являются следствием резких движений суставной головки и уменьшением синовиальной жидкости. Изменение морфологии суставных поверхностей создаёт препятствия движению элементов сустава, преодоление которых рефлекторно вызывает такие шумовые явления.
Болевые ощущения обусловлены сдавлением сосудисто-нервного пучка биламинарной зоны (пространства между связками ВНЧС, в котором располагается пучок), растяжением связок и капсулы сустава, раздражением нервных сосудистых окончаний в окружающих сустав мышцах при их необычном тонусе.
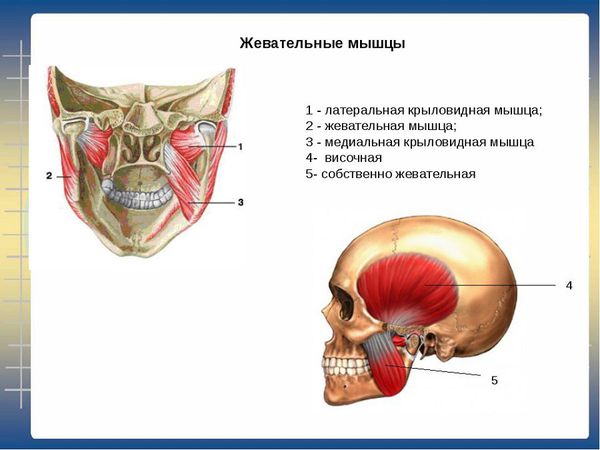
При исследовании взаимосвязи между наличием преждевременных окклюзионных контактов зубов (нежелательных контактов зубов, препятствующих их смыканию) и поражением жевательных мышц было установлено, что латеральные и медиальные крыловидные мышцы изменяют свой потенциал покоя и возбуждения на стороне преждевременных контактов, а височные и жевательные — на противоположной стороне [4].
Последствием психологического напряжения бывают головные боли, зачастую вызванные ночным скрежетанием зубами. Причинами бруксизма может быть как множество отдельных факторов, так и их совокупность, но патологический эффект всегда одинаковый — перегрузка периодонта зубов, гипертонус мышц и стираемость зубов как следствие. В основном пациенты узнают о скрежетании случайно, когда их сожители слышат звук трения зубов. Подверженность бруксизму можно узнать опросив пациента. Часто эти люди непроизвольно сжимают челюсти днём при психологическом возбуждении [15].
Таким образом перегрузка и травматизация хрящевых поверхностей сустава в сочетании со стираемостью, вызванной бруксизмом, приводит к патологической перестройке анатомии сустава.
Классификация и стадии развития дисфункции ВНЧС
Чёткой классификации дисфункций ВНЧС по видам изменений в анатомии и стадиям развития заболевания в данный момент не разработано. Но вне зависимости от причины патологии, изменения в суставе и окружающих тканях прогрессируют с течением времени. В клинической картине патологии выделяют два периода:
- Дисфункцию ВНЧС.
- Болезненный спазм жевательных мышц.
В первую стадию рентгенологически не выявляется серьёзных структурных изменений, больной может жаловаться только на щелчки при движении нижней челюстью.
Впоследствии без лечения происходит перестройка комплекса суставных хрящевых поверхностей и поверхностей суставного диска, скорость этих изменений зависит от многих факторов (пола, психической лабильности, протяжённости дефекта зубного ряда и т. д.). В тяжёлых случаях происходит отрыв, либо появление перфораций суставного диска. В зависимости от вынужденного положения нижней челюсти при движении и покое изменяется костная структура элементов ВНЧС.
Боль при дисфункции ВНЧС разделяют по происхождению:
- миогенная (мышечная): 20 % больных;
- артрогенная (суставная): 80 % больных [13].
Боль имеет одинаковый характер вне зависимости от причины её возникновения. Оценка боли всегда сложна и неоднозначна. Болезненные ощущения возникают из-за гипертонуса мышц и появления в них уплотнений — триггерных зон. У некоторых пациентов к этому добавляется боль от перерастяжения связок сустава. Сила болей может сильно отличаться от пациента к пациенту. Большое разнообразие симптомов создает трудности: пациенты не знают, к какому врачу обратиться.
Осложнения дисфункции ВНЧС
Без проведения лечебных мероприятий или применения их в неполном объёме болевые симптомы могут стать менее интенсивными и перейти в стадию хронической, скрытой боли, которая проявляется неожиданно при совершении неловкого движения нижней челюстью во время разговора или жевания.
С течением времени из-за функциональной перегрузки происходит дистрофия хрящевой и костной ткани с последующей их убылью, что приводит к артрозу и последующему остеоартрозу. Развитие этих заболеваний является самым нежелательным исходом, так как сустав частично или полностью утрачивает свои функции и в этом случае вероятность восстановления движения в нём очень низкая.
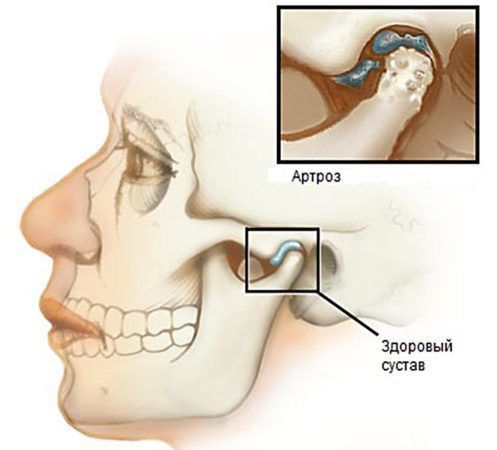
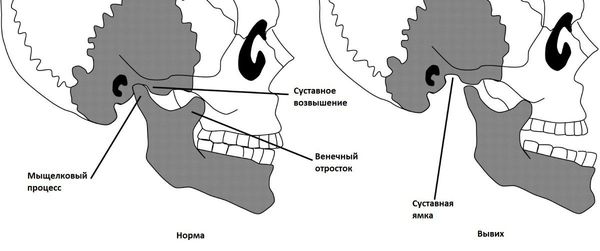
Растяжения связок и капсулы сустава приводит к привычному подвывиху и вывиху суставной головки [5], вследствие чего суставная поверхность выходит за пределы функционального расположения. В таких случаях происходит блокирование движения сустава и требуется квалифицированная помощь для вправления.
Бруксизм, возникающий как патологический рефлекторный ответ на появление препятствий движению нижней челюсти, имеет множество отрицательных последствий. Повышенная постоянная нагрузка на связочный аппарат зуба приводит к его хронической травматизации. Последствия длительного течения этого заболевания зачастую необратимы в связи с низкой способностью волокон периодонта к регенерации [14].
Диагностика дисфункции ВНЧС
Диагностика дисфункции ВНЧС начинается с детального анализа жалоб больного, уточнения анамнеза болезни и жизни, выяснения сопутствующих заболеваний, оценки общего состояния больного, особенностей телосложения, осанки, походки. Учитывается также аппетит в течение дня и психическая лабильность в целом.
Во время внешнего исследования головы и шеи обращается внимание на соотношение мозгового и лицевого отделов черепа, на взаимоотношение пропорций лица и его симметрию.

При осмотре полости рта в первую очередь определяют тип прикуса, величину резцового перекрытия, смотрят на отсутствие зубов в зубном ряду (на эти сегменты обращается особое внимание). Также оценивают количество и качество наложенных пломб, контакты пломб с зубами антагонистами, рациональность и качество изготовления зубных протезов, совпадение эстетических норм лица и зубных рядов.
При обследовании ВНЧС, необходимо определить:
- насколько подвижна нижняя челюсть (тугоподвижность, чрезмерная подвижность);
- в какой степени пациент может открыть рот (свободное открывание, ограниченное, затруднённое);
- имеются ли болевые ощущения при открывании рта;
- насколько плавные движения нижней челюсти;
- есть ли отёчность и западения в области суставных головок;
- чувствует ли пациент отражённые боли в суставе при нагрузке на ветвь челюсти в продольном направлении кверху.
При пальпации ВНЧС оценивают болезненность, положение и движения суставных головок при введении пальцев в наружные слуховые проходы. Аускультация является неотъемлемым методом обследования, так как в большинстве клинических случаев звуковые явления сопровождают дисфункцию височно-нижнечелюстного сустава [10].
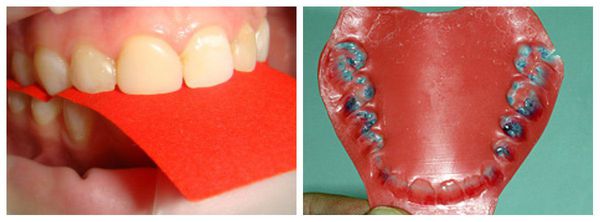
Если вышеперечисленные методы обследования дают основания полагать наличие дисфункции сустава, необходимо сделать диагностические модели, выполнить окклюдограммы (отображение на воске взаимоотношений верхнего и нижнего зубных рядов при их смыкании) для установления контактов зубов антагонистов, опережающих смыкание зубных дуг челюстей.
При подозрении на дисфункцию ВНЧС обследование, проведённое без специальных методов, считается неполным. В первую очередь следует применить методы измерения силы жевательных мышц (гнатодинамометрию). Они позволяют оценить силу сжатия мышц и дифференцировать дисфункцию от остеохондроза шейного отдела позвоночника: при развитии дисфункции височно-нижнечелюстного сустава усилие сжатия становится в два раза меньше по сравнению с нормой и составляет около 50 Н (Ньютонов).
Визуальный анализ деформации позволяет оценить тяжесть деформации костных и хрящевых элементов сустава.
Инструментальная диагностика
- Рентгенография в различных проекциях (прямая, боковая, аксиальная проекции), включая послойную, специальные укладки по Подерсу и по Шюллеру (косые проекции головы при рентгенографии).
- Томография или ортопантомография (с сомкнутыми зубными рядами и когда рот широко открыт) визуализируют костные элементы.
- Магнитно-резонансная томография, артротомография проводится для выявления смещения диска, определения характера и степени его деформации, диагностики нарушения целостности капсулы сустава [12].
- Контрастная артрография применяется при подозрении на отрыв внутрисуставного диска, а также помогает в планировании операций пластики хрящевых элементов [6].
В тяжёлых случаях, осложнённых сопутствующими патологиями (такими как синдром Костена, хронический вывих ВНЧС, сколиоз, защемление нервных пучков), обследование происходит комплексно, при участии врачей смежных с патологией специальностей — ревматолога, невролога и т. д.
Лечение дисфункции ВНЧС
Единого, универсального способа лечения дисфункций ВНЧС не существует. Лечению в полном объёме могут воспрепятствовать болевые ощущения, не позволяющие провести необходимые лечебные мероприятия.
Консервативная терапия позволяет снять острые проявления патологии, обеспечивает ослабление или полное исчезновение симптомов и восстановление функции нижней челюсти в полном объёме.
В снижении болевого синдрома эффективно помогает физиотерапия. Для уменьшения боли применяется флюктуоризация в области ВНЧС. Суть процедуры в применении переменного, частично или полностью выпрямленного электрического тока низкого напряжения с хаотически меняющейся частотой колебаний. Флюктуоризация помогает снизить болевой синдром после 2-3 сеансов. Если же миогенный характер боли обусловлен миозитом (воспалительным поражением скелетной мускулатуры) вследствие контактного вовлечения мышцы в воспалительный процесс, то лечение в первую очередь должно быть направлено на устранение причины воспаления.
Амплипульстерапия (терапия синусоидальными модулированными токами) показала эффективность при лечении миофасциального синдрома (хронического состояния, при котором в мышечной ткани формируются болевые точки), снижая тонус спастически сокращённых мышц.
Боли суставного генеза лечат назначением фонофореза с гидрокортизоном, что позволяет купировать боль в остром периоде и уменьшить явления воспаления.
Все виды лечения необходимо проводить под контролем электромиографии для оценки эффективности, уравнивания и приведения в норму электрических потенциалов мышц.
В ходе комплексного лечения сам больной должен выполнять миогимнастику после должного обучения технике проведения. Она включает в себя пассивные и активные упражнения на двигающие мышцы нижней челюсти и мышцы шеи. Пассивные упражнения проводятся без нагрузки, пациенту нужно выполнять разные движения нижней челюстью. Активные упражнения также включают различные движения нижней челюстью, но с нагрузкой (больной руками противодействует выполняемому движению) [3]. Упражнения необходимо делать 3 раза в день по 10-15 минут.
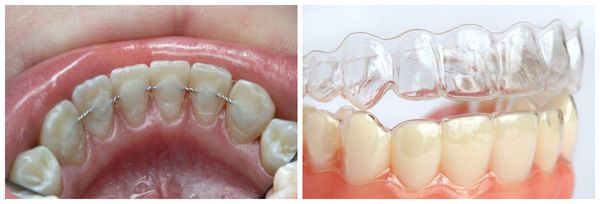
Для нормализации прикуса и окклюзионных нарушений используются специальные ортопедические лечебные методы — коррекция окклюзии и использование ортопедических конструкций (шины, каппы, накусочные пластинки, миостимуляция и т. д.).
Хирургические методы лечения применяются при серьёзных морфологических патологических изменениях в суставе. Основным показанием к хирургическому лечению является переднее смещение внутрисуставного диска.
Хирургическое лечение заключается в очаговой хондропластике диска или головки нижней челюсти с использованием аутохряща (чаще носового). Также возможно вправление диска и ушивание растянутых внутрисуставных связок и капсулы сустава. Эти методы являются агрессивными для сложной суставной системы и не всегда они дают хороший результат [11].
В сложном вопросе лечения дисфункции ВНЧС наиболее эффективной со временем показала себя схема с применением медикаментозной, мануальной терапии, физиотерапии и ортопедического лечения, направленного на восстановление зубного ряда и нормализацию прикуса.
Прогноз. Профилактика
В зависимости от степени патологических изменений костных, хрящевых функциональных элементов и связочного аппарата сустава, а также готовности пациента выполнять все необходимые назначения врача, прогноз может быть разным.
В начальных стадиях заболевания, когда нет видимых изменений структуры сустава, адекватная консервативная терапия показывает достаточно высокие результаты, формирующие благоприятный прогноз к излечению.
При высокой убыли хрящевых поверхностей, разрыве или перфорации внутрисуставного диска, а также костной деформации клинический исход остаётся открытым. Часто даже после оперативного вмешательства с целью замещения суставного диска, остеопластики и всех необходимых лечебных мероприятиях функции сустава могут быть восстановлены не в полном объёме.
Профилактические мероприятия многофакторны. Первичной профилактикой для предотвращения дисфункции височно-нижнечелюстного сустава является рациональное своевременное лечение дефектов зубного ряда и зубочелюстных аномалий. Также необходима своевременная коррекция вредных привычек (сжимание челюстей во время эмоционального напряжения, жевание ручек и карандашей, жевание на одной стороне челюсти и т. д.), способствующих возникновению патологии. Если рассматривать дисфункцию ВНЧС как психосоматическую патологию, необходимо включать в профилактику и лечение психологические методы (аутотренинги) [9].
Вторичная профилактика направлена на предотвращение ухудшения состояния больного, что включает в себя профилактику повторных мышечных спазмов и профилактику спаечного процесса [7].
Сложность физиологии ВНЧС обязывает чётко контролировать процесс лечения и оценивать его исход с целью устранения всех патологических факторов, приводящих к рецидиву.
