ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения г. Москвы
Бобров М.А.
ГБУЗ Московской области «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского»;
ГБУЗ города Москвы «Московский научно-практический центр дерматовенерологии и косметологии ДЗМ»

Артефакты долабораторного этапа, влияющие на качество гистологического исследования
Авторы:
Катунина О.Р., Бобров М.А.
Как цитировать:
Катунина О.Р., Бобров М.А. Артефакты долабораторного этапа, влияющие на качество гистологического исследования. Клиническая дерматология и венерология.
2022;21(2):220‑229.
Katunina OR, Bobrov MA. Pre-laboratory artifacts affecting the quality of histological examination. Klinicheskaya Dermatologiya i Venerologiya. 2022;21(2):220‑229. (In Russ., In Engl.)
https://doi.org/10.17116/klinderma202221021220

Немалая часть врачей убеждена в том,
что патологоанатом в микропрепарате
может и должен видеть и понять все,
что его, клинициста, интересует.
М.Ф. Глазунов, 1961
Исследование биопсийного и операционного материала — вид прижизненной патолого-анатомической диагностики заболеваний и новообразований кожи методом микроскопического анализа структурных изменений. Серьезную проблему представляют артефакты исследуемого материала, негативно влияющие на интерпретацию микроскопической картины, и формулирование патоморфологического заключения. Артефакты не только снижают качество микропрепаратов, но и могут служить причиной диагностических ошибок [1]. Обработка образцов ткани в патоморфологической лаборатории представляет собой серию этапов, направленных на удаление воды из биопсийного и операционного материала для обеспечения оптимального качества. К ним относятся фиксация, обезвоживание, просветление, пропитывание парафином и заливка в парафиновый блок. Предотвращение ошибок на этапе гистологической обработки является актуальной практической задачей, которую постоянно приходится решать в любой патоморфологической лаборатории.
Однако на качество исследуемого материала могут серьезно влиять и артефакты, возникающие на долабораторном этапе. Неправильное обращение с биопсийным и операционным материалом на этапах его получения, хранения и транспортировки значительно снижает информативность микроскопической картины, затрудняет оценку и интерпретацию патологических изменений [2].
Поскольку точность морфологического исследования зависит от таких факторов, как определение показаний к проведению гистологического исследования, выбор участка кожи для проведения биопсии, размер биоптата, наличие полной клинической информации, артефакты, возникающие на долабораторном этапе, условно можно классифицировать следующим образом:
— дефекты заполнения направления;
— дефекты, возникающие при выборе элемента сыпи;
— дефекты, возникающие при заборе материала;
— дефекты фиксации.
Данные артефакты следует знать врачам-дерматовенерологам и процедурным медицинским сестрам, а главное, не допускать их возникновения, так как на лабораторном этапе обработки биопсийного материала исправление подобных дефектов не представляется возможным.
Дефекты заполнения направления
Протокол прижизненного патолого-анатомического исследования биопсийного (операционного) материала (форма 014/у) является учетной медицинской документацией, утвержденной Приказом Минздрава России от 24.03.16 №179н [3]. Бланк протокола состоит из нескольких модулей, его лицевую сторону заполняет лечащий врач, где наряду с паспортными сведениями предусмотрен раздел для описания клинических данных. Подробные данные о длительности существования, характере и локализации элементов сыпи и новообразований кожи необходимы дерматопатологу и имеют огромное значение для качественного, эффективного и своевременного морфологического исследования. В клинической практике в большинстве случаев клинические данные в бланке протокола представлены скудно, написаны неразборчивым почерком либо вообще отсутствуют (рис. 1).

Рис. 1. Дефект заполнения направления — отсутствуют данные в разделах «Задача прижизненного исследования», «Дополнительные клинические сведения», «Результаты предыдущих гистологических исследований».
К сожалению, проблема коммуникации между дерматовенрологами и патологами, связанная с неполным или неточным предоставлением клинической информации в бланке направления на гистологическое исследование, характерна не только для нашей страны. Так, в ходе анкетирования 1103 членов Американского общества дерматопатологов (American Society of Dermatopathology) 42,7% респондентов оценили клинические данные в направлениях как недостаточные; 91% дерматопатологов (из 598) указали на то, что неточные клинические данные и их отсутствие значительно затрудняют их работу; 44% участников исследования отметили, что тратят более 30 мин (52% — менее 30 мин) в день на то, чтобы «добыть» недостающую клиническую информацию [4].
Дефекты, возникающие при выборе элемента сыпи
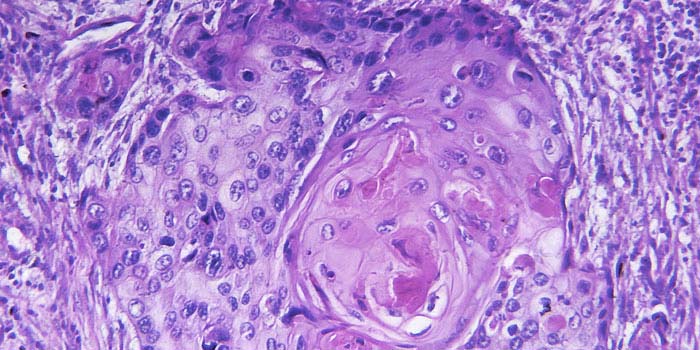
1. Выбран нетипичный элемент сыпи. Например, в случае локализации типичного очага поражения на лице (например, при дискоидной красной волчанке), а нетипичных очагов на коже туловища в большинстве случаев забор материала будет осуществлен с кожи туловища. Трудности в верификации диагноза могут возникнуть также при биопсии псориатических бляшек, локализованных в акральных областях, поскольку в них нередко отмечается более выраженная экссудация и отсутствие такого признака, как гипогранулез, что не позволяет четко дифференцировать псориаз от хронической экземы. У пожилых пациентов наряду с описанными признаками в дерме могут присутствовать гистологические признаки венозного застоя, что может имитировать картину застойного дерматита (рис. 2). При гистологической диагностике пузырных дерматозов следует биопсировать типичный полостной элемент, существующий не более 24 ч от момента появления. В противном случае при быстрой реэпителизации полостного элемента достоверно установить уровень его формирования при гистологическом исследовании невозможно (рис. 3). Другим примером выбора нетипичного элемента сыпи может служить биопсия вторичных элементов сыпи, имеющих схожие морфологические изменения при любых дерматозах (рис. 4).

Рис. 2. Для гистологического исследования у пациента с псориазом выбран нетипичный элемент сыпи, локализованный в области голеностопного сустава.
а — акантоз эпидермиса с неравномерным удлинением эпидермальных гребней (окраска гематоксилином и эозином (ГЭ), ув. 40); б — коагулированная плазма внутри рогового слоя (зеленая стрелка), дифференцированный зернистый слой (красная стрелка), наличие в дерме «клубков» сосудов с утолщенной стенкой имитирует картину хронической экземы в сочетании с признаками венозного застоя (желтая стрелка) (окраска ГЭ, ув. 100).

Рис. 3. У пациента с пузырным дерматозом биопсирован «старый» пузырный элемент.
а — в центре иссеченного фрагмента определяется полость (зеленая стрелка) (окраска ГЭ, ув. 40); б — покрышка пузыря представлена эпидермисом в состоянии некробиоза (красная стрелка), в краевых зонах отмечается реэпителизация (желтая стрелка). Определить уровень формирования пузыря, а также наличие или отсутствие признаков акантолиза по данному биоптату не представляется возможным (окраска ГЭ, ув. 100).

Рис. 4. Вторичный элемент сыпи.
а — элемент сыпи с участком экскориации (окраска ГЭ, ув. 40); б — целостность эпидермиса нарушена, что не позволяет оценить изменения в пределах эпидермального пласта (зеленая стрелка) (окраска ГЭ, ув. 100).
2. Выбран «незрелый» элемент сыпи. В ряде случаев в соответствии с закономерностями развития патологического процесса требуется некоторое время для формирования развернутой патоморфологической картины. В связи с этим в «свежих» элементах сыпи характерные патологические изменения не всегда сформированы полностью. Например, при необходимости морфологической верификации гранулематозных дерматозов для биопсии следует выбирать наиболее «старый» элемент сыпи. В противном случае патоморфологические изменения могут носить неспецифический характер (рис. 5).

Рис. 5. Отсутствие развернутой морфологической картины.
а — формирующаяся гранулема при кольцевидной гранулеме (окраска ГЭ, ув. 40); б — слабовыраженная инфильтрация между пучками коллагена в сетчатом слое дермы (зеленая стрелка) (окраска ГЭ, ув. 100).
3. Биопсирован элемент сыпи в состоянии лечебного патоморфоза. Лечебный патоморфоз развивается в довольно короткие сроки, особенно при лечении топическими кортикостероидными препаратами. Артефакты подобного рода обусловлены не только тем, что топические кортикостероиды доступны для самостоятельного использования пациентами, но и тем, что решение о проведении гистологического исследования принимается после назначения терапии. В такой ситуации проведение гистологического исследования становится бессмысленным, поскольку специфические морфологические изменения на фоне терапии разрешаются очень быстро, а морфологическая картина приобретает черты неспецифического дерматита (рис. 6). Во избежание подобной ситуации следует проводить забор биопсийного материала до начала лечения либо приостановить терапию не менее чем на 2 нед или осуществить забор материала при последующем обострении процесса.

Рис. 6. Морфологическая картина с чертами неспецифического дерматита.
а — лечебный патоморфоз в результате применения топических глюкокортикостероидных препаратов (окраска ГЭ, ув. 40); б — слабый акантоз эпидермиса (зеленая стрелка), скудная воспалительная инфильтрация (красная стрелка). Специфические признаки отсутствуют (окраска ГЭ, ув. 100).
Дефекты, возникающие в процессе забора материала
1. Биоптат взят на границе со здоровой кожей. По непонятным причинам у большинства дерматовенерологов сложилось стойкое мнение, что забор материала должен осуществляться «на границе со здоровой кожей» или «с захватом здоровой кожи». Вероятно, это убеждение перекочевало из области онкологии, где очень важно произвести иссечение опухоли в пределах здоровых тканей с гистологической оценкой краев резекции, поскольку в дальнейшем с учетом этого критерия осуществляется патогистологическое стадирование опухоли. При гистологической диагностике хронических дерматозов ситуация иная. Ввиду того, что материал, как правило, небольших размеров, патолог крайне заинтересован, чтобы в пределах доставленного на исследование материала присутствовало как можно больше патологических изменений. Однако при заборе материала на границе с непораженной кожей в большей части биоптата патологические изменения обычно отсутствуют (рис. 7). Более того, при осуществлении местной анестезии, особенно с применением препаратов, содержащих сосудосуживающие компоненты, в момент проведения процедуры биопсии определить границу между пораженной и непораженной кожей не всегда возможно. В связи с этим большая часть биоптата обычно представлена здоровой кожей, без признаков патологических изменений. Таким образом, чтобы избежать подобных ошибок, забор материала следует производить из центра очага поражения.

Рис. 7. Биоптат забран на границе со здоровой кожей.
а — большая часть биоптата представлена здоровой кожей, патологические изменения отсутствуют (зеленая стрелка) (окраска ГЭ, ув. 40); б — слабовыраженное воспаление в краевой зоне биоптата (красная стрелка) (окраска ГЭ, ув. 100).
2. Фрагмент кожи биопсирован поверхностно. При заборе материала следует учитывать перечень предполагаемых нозологических форм. Например, при верификации лихеноидных дерматозов вполне достаточно, чтобы биоптат был представлен эпидермисом и небольшим участком дермы. В случаях, когда необходимо верифицировать патологические изменения в глубоких отделах дермы или в подкожной жировой клетчатке, поверхностной биопсии будет недостаточно и полученный материал также окажется неинформативным (рис.  .
.

Рис. 8. Поверхностная биопсия.
а — поверхностно биопсированный, деформированный фрагмент кожи (окраска ГЭ, ув. 40); б — фрагмент кожи представлен эпидермисом и тонкой прослойкой дермы без подлежащих тканей (окраска ГЭ, ув. 100).
3. Забор биопсийного материала проведен электрокоагулятором (артефакты каутеризации). Иссечение материала при проведении процедуры биопсии следует осуществлять с использованием острых режущих инструментов (скальпеля, циркулярного ножа). Однако нередко в клинической практике дерматовенерологи проводят забор материала при помощи различной аппаратуры — электрокоагулятора, высокочастотного радиохирургического прибора и др. Вероятно, это обусловлено удобством получения материала и минимизацией кровотечения. Однако материал, полученный таким образом, становится совершенно непригодным для гистологического исследования ввиду выраженного повреждения, возникающего вследствие нанесения электротравмы (рис. 9). Это относится не только к дерматозам, но и к новообразованиям кожи, поскольку артифициальные изменения, возникшие вследствие нанесения электротравмы, не позволяют определить степень зрелости клеточных элементов опухоли, а также гистогенез новообразования, что, в свою очередь, делает невозможным строить прогноз в отношении жизни пациента.

Рис. 9. Забор материала проведен электрокоагулятором.
а — фрагмент кожи с выраженными артефактами каутеризации (окраска ГЭ, ув. 40); б — деформация клеток, возникшая в результате электротравмы (зеленая стрелка), не позволяет точно оценить характер патологического процесса (окраска ГЭ, ув. 100).
4. Артефакты механического повреждения возникают чаще всего при раздавливании биоптата браншами пинцета, что значительно затрудняет микроскопическую диагностику ввиду практически полной утраты микроскопической структуры (рис. 10).

Рис. 10. Артефакты механического повреждения.
а — биоптат сдавлен браншами пинцета в процессе забора материала (окраска ГЭ, ув. 40); б — деформация клеток в результате размозжения тканей (зеленая стрелка) не позволяет точно оценить клеточный состав воспалительного инфильтрата (окраска ГЭ, ув. 100).
5. Артефакты префиксационной дегидратации возникают при длительном хранении биоптата на воздухе (вне фиксирующей жидкости). Вследствие высыхания тканей и развития коагуляционного некроза морфологическая верификация заболевания при исследовании такого препарата невозможна (рис. 11).

Рис. 11. Артефакты префиксационной дегидратации.
а — биоптат помещен в фиксирующую жидкость после высыхания на воздухе (окраска ГЭ, ув. 40); б — деформация, разрывы и коагуляционный некроз коллагеновых пучков (зеленая стрелка), клеточный состав воспалительного инфильтрата оценить точно не представляется возможным (красная стрелка) (окраска ГЭ, ув. 100).
Дефекты, возникающие в процессе фиксации
Немедленно после проведения процедуры забора биопсийного материала иссеченный фрагмент следует поместить в контейнер с фиксирующей жидкостью. Целью фиксации является сохранение морфологических признаков в исследуемых образцах. На качество фиксации могут оказать влияние размеры образца, продолжительность фиксации, температура, при которой осуществляется фиксация, концентрация фиксирующего раствора. Традиционно в качестве фиксирующего раствора используют 10% раствор забуференного нейтрального формалина. Необходимо помнить, что для адекватной фиксации объем фиксатора должен как минимум в 10 раз превышать объем образца кожи. Поскольку проникновение фиксирующего раствора в ткани при комнатной температуре происходит со скоростью примерно 1 мм/ч, то при большом размере образца время фиксации должно быть увеличено либо материал должен быть подвергнут дополнительной фиксации после процедуры вырезки в патоморфологической лаборатории. Необходимо отметить, что скорость проникновения фиксирующей жидкости в ткани значительно замедляется при понижении температуры окружающей среды, например при помещении контейнеров с биопсийным и операционным материалом в холодильник, что чревато развитием так называемого холодового аутолиза. До момента передачи биопсийного и операционного материала в патолого-анатомическую лабораторию он должен храниться при комнатной температуре.
Другим фактором, который может негативно повлиять на фиксацию материала, является повышение или понижение концентрации фиксирующего раствора. В случае увеличения концентрации раствора развивается коагуляционный некроз ткани, при пониженной концентрации ткань будет подвергаться аутолизу (гниению) (рис. 12).

Рис. 12. Дефекты фиксации.
а — операционный материал помещен в контейнер, не соответствующий его размеру, фиксация проводилась в холодильнике при температуре 4°C в недостаточном объеме фиксирующего раствора; б — аутолиз операционного материала.
Необходимо напомнить еще об одном варианте артефактов, возникающих в процессе фиксации, а именно о так называемой фиксационной деформации биопсийного материала, которая возникает в связи с тем, что кожа, будучи мягкой тканью, деформируется при помещении в фиксирующую жидкость. Впоследствии это препятствует правильной ориентации образца в парафиновом блоке и негативно влияет на процесс микроскопического исследования (рис. 13). Подобной деформации не происходит при заборе материала циркулярным ножом (пробойником). Избежать фиксационной деформации при иссечении скальпелем возможно путем растягивания иссеченного образца кожи на кусочке картона или плотной бумаги перед помещением его в фиксирующую жидкость (рис. 14).

Рис. 13. Фиксационная деформация биоптата кожи.

Рис. 14. Правильный забор материала.
а — иссечение биоптата кожи скальпелем; б — растягивание иссеченного биоптата на кусочке картона с целью предотвращения фиксационной деформации.
Таким образом, медицинский персонал, осуществляющий забор и хранение биоптатов кожи, должен отчетливо понимать, что ряд факторов долабораторного этапа, в том числе неправильные выбор элемента сыпи и техника получения биопсийного материала, неблагоприятные внешние воздействия на тканевые образцы, неадекватная фиксация и другое, способны существенно ухудшить качество гистологического исследования и, более того, сделать невозможной морфологическую верификацию диагноза. Следовательно, до момента проведения процедуры следует сформулировать показания к проведению биопсии и ответить на вопрос: какой биоптат будет оптимальным для получения всеобъемлющей информации? Залогом успешного проведения гистологического исследования на долабораторном этапе служат тщательный подход к выбору биопсируемого элемента сыпи, правильно выполненная процедура биопсии кожи, адекватная фиксация полученного материала.
Авторы заявляют об отсутствии конфликта интересов.
Не всегда результат диагностического исследования в рамках проводимой биопсии оказывается точным, бывают ошибочные. Тому виной служит как человеческий фактор, так и другие причины, например, ошибка аппаратуры.
Ошибки в гистологии
В рамках малоинвазивной хирургии образцы тканей для последующего гистологического анализа могут быть получены различными методами.
Пункционный вид биопсии предполагает забор биоматериала при помощи трубки и иглы. Не всегда необходимый для точного анализа объем биопата попадает в шприц, что сказывается на достоверности результата. В этом случае не исключен повторный забор материала.
Если нет возможности удалить опухоль полностью, производится иссечение ее части. Результат диагностики и в этом случае может быть ошибочный, так как образец, попавший на анализ, может отличаться от основной массы и объема опухоли.
Полное удаление новообразование в данном случае – это точный метод диагностики.
Ошибки в биопсии и основные причины
Основными причинами ошибки в диагностике служат следующие факторы:
● место, где производится прокол, выбрано неправильно, что приводит к поверхностному забору биопата, который не сможет продемонстрировать клиническую картину течения заболевания;
● в связи с особенностью роста новообразования, из его очага невозможно забрать необходимое для точного исследования количества материала;
● несоблюдение правил, этапов приготовления, неправильная технология исследования забранного биоматериала;
● забор произведен с нарушениями, материал в дальнейшем хранился неправильно;
● неквалифицированный специалист, производивший забор биопата.
Не меньшую роль играет квалификация медика, который в дальнейшем анализирует собранный материал и интерпретирует полученные результаты лабораторных исследований.
Что еще влияет?
Если накануне забора материала пациент принимал определенные медикаменты, это также способно повлиять на конечный результат исследования.
Конечно, ошибки при исследовании биоптата на гистологию возникают не так часто. Это случаи исключительные, с минимальным процентом риска возникновения. То же можно сказать об ошибочной трактовке результатов исследования. Такой вариант не может влиять на итог всей диагностики заболевания.
28.09.2022
Пересмотр стекол
Москва,
Духовской переулок, 22Б
350015,
Краснодар,
Северная ул, 315
198035,
Санкт-Петербург,
Межевой канал, д.4, лит.А
603155,
Нижний Новгород,
Большая Печёрская ул., д.26
Обновлено: 06 июля 2022
62802
При онкологических заболеваниях материал опухоли берут для гистологического или цитологического исследования. Это необходимо для подтверждения диагноза и определения тактики дальнейшего ведения пациента.
Пересмотр гистологических стекол: опухолевая ткань
Полученный во время операции или на биопсии образец ткани (или клеточный материал) специальным образом фиксируют и окрашивают, чтобы изучить под микроскопом и иммуногистохимическими методами. Последние позволяют даже определить органопринадлежность опухоли. [1]
Что такое блоки и стекла?
Эти термины обозначают ткань, полученную во время биопсии и подготовленную особым образом. В первую очередь образцы заливают раствором формалина и проводят специальную обработку. Это нужно для того, чтобы зафиксировать материал, чтобы клетки не разрушились. Затем ткани необходимо придать нужную степень плотности. Для этого ее помещают в парафин – так получаются гистологические блоки.

Гистологические блоки, образец ткани помещен в парафин
Но и такие образцы пока еще не готовы к исследованию. Ткань в блоке нельзя рассмотреть под микроскопом, потому что она не пропускает свет, а слои клеток накладываются друг на друга. Чтобы ткань стала прозрачной и доступной для изучения, блок нужно нарезать на очень тонкие слои с помощью специального инструмента – микротома. Эти тоненькие слои помещают на стекла и фиксируют – получаются гистологические стёкла. [2,3]

Гистологические стекла
Если у пациента обнаружен рак, то лаборатория обязана хранить гистологические блоки пожизненно, а если патологии не выявлено – в течение пяти лет. Гистологические стекла при диагностированном онкологическом заболевании тоже хранятся пожизненно. Если нужно выполнить пересмотр, то можно обратиться в лабораторию, где проводилось исследование, и получить оба этих вида материала. [4]
Когда и почему необходим пересмотр стекол?
Если морфологическое заключение не соответствует клинической картине опухоли, а также снимкам МРТ или КТ, то стекла отправляют на пересмотр в другое лечебное учреждение. Обычно пересмотром стекол занимаются специалисты с многолетним стажем работы и уникальным опытом диагностики редких опухолей. Дополнительный ручной пересмотр исключает возможность ошибки, связанной с использованием автоматических анализаторов.

Почему могут возникать ошибки при первичном просматривании стекол?
- неправильный забор материала, например, захвачен не весь слой эпителия, и невозможно судить о глубине поражения;
- проведена биопсия участка здоровой ткани;
- некачественная обработка материала в лаборатории;
- малое количество изученных срезов;
- недостаточная квалификация патоморфолога. [5]
Качественное микроскопическое и иммуногистохимическое исследование позволяет начать оправданное и своевременное лечение опухоли, а значит, увеличивает шансы на излечение и выживаемость пациента при онкологических заболеваниях. Оптимально, если морфологический диагноз будет подтвержден двумя специалистами.
Список литературы:
- Tatyana S. Gurina; Lary Simms. Histology, Staining. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- В. А. Корьяк, Л. А. Николаева. Основы гистологической техники. Учебное пособие.
- Гистологическое изучение микропрепаратов тканей и органов. Гистология, эмбриология, цитология. Под ред. д.м.н., доц. Н. Ю. Матвеевой. Владивосток, Медицина ДВ, 2015.
- Приказ МЗ РФ № 179н от 24.03.2016 г. «О правилах проведения патолого-анатомических исследований».
- P. Morelli, E. Porazzi, M. Ruspini, U. Restelli, and G. Banfi. Analysis of errors in histology by root cause analysis: a pilot study. J Prev Med Hyg. 2013 Jun; 54(2): 90–96.
Случай №28:

 Материалы 14-летнего пациента с подозрением на злокачественную опухоль яичка поступили в лабораторию ЮНИМ в Технопарке Сколково. Были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы с помощью системы Digital Pathology© с пятью российскими и зарубежными патологами. По результатам консилиума, специалисты пришли к мнению, что у пациента наблюдается пролиферация мезотелия без признаков злокачественности (аденоматоидная опухоль или реактивная пролиферация мезотелия) — лечение и прогноз будут кардинально изменены.
Материалы 14-летнего пациента с подозрением на злокачественную опухоль яичка поступили в лабораторию ЮНИМ в Технопарке Сколково. Были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы с помощью системы Digital Pathology© с пятью российскими и зарубежными патологами. По результатам консилиума, специалисты пришли к мнению, что у пациента наблюдается пролиферация мезотелия без признаков злокачественности (аденоматоидная опухоль или реактивная пролиферация мезотелия) — лечение и прогноз будут кардинально изменены.
Случай №27:

 Материалы 32-летней пациентки с подозрением на злокачественное новообразование нижней доли левого легкого были доставлены в новую лабораторию ЮНИМ в Технопарке Сколково. За 3 дня были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы тремя патологами, которые коллегиально установили, что у пациентки — склерозирующая пневмоцитома, редко встречающаяся доброкачественная опухоль.
Материалы 32-летней пациентки с подозрением на злокачественное новообразование нижней доли левого легкого были доставлены в новую лабораторию ЮНИМ в Технопарке Сколково. За 3 дня были проведены все необходимые гистологические и иммуногистохимические исследования, материалы были проконсультированы тремя патологами, которые коллегиально установили, что у пациентки — склерозирующая пневмоцитома, редко встречающаяся доброкачественная опухоль.
Случай №26:
 Важным аргументом для проведения иммуногистохимических исследований является возможность предположения первичного очага опухоли в случае наличия метастазов из невыясненного очага. В данном случае поступил материал пациента с описанием «низкодифференцированная аденокарцинома без убедительных органоспецифических признаков». Иммуногистохимические исследования позволили предположить наиболее вероятный первичный очаг — молочную железу.
Важным аргументом для проведения иммуногистохимических исследований является возможность предположения первичного очага опухоли в случае наличия метастазов из невыясненного очага. В данном случае поступил материал пациента с описанием «низкодифференцированная аденокарцинома без убедительных органоспецифических признаков». Иммуногистохимические исследования позволили предположить наиболее вероятный первичный очаг — молочную железу.
Случай №25:
 В сложных случаях диагностики даже опытный врач может испытывать затруднения с постановкой точного диагноза. Тогда патологи обращаются к коллегам, специализирующимся на определенных видах опухоли, например, к дерматопатологам, как в случае этого пациента. Раньше материал было необходимо физически доставить на стол к другому врачу. Сейчас эта проблема решается быстро и просто — консультации с другими патологами можно провести через систему Digital Pathology. У пациента было подозрение на злокачественный процесс кожи. По итогам консультирования предположение о злокачественном процессе не подтвердилось.
В сложных случаях диагностики даже опытный врач может испытывать затруднения с постановкой точного диагноза. Тогда патологи обращаются к коллегам, специализирующимся на определенных видах опухоли, например, к дерматопатологам, как в случае этого пациента. Раньше материал было необходимо физически доставить на стол к другому врачу. Сейчас эта проблема решается быстро и просто — консультации с другими патологами можно провести через систему Digital Pathology. У пациента было подозрение на злокачественный процесс кожи. По итогам консультирования предположение о злокачественном процессе не подтвердилось.
Случай №24:
 С помощью иммуногистохимии становится возможным отличить очень близкие по виду состояния, злокачественные и доброкачественные. Качество исследования в таких случаях играет не последнюю роль. К нам обратился врач для уточнения результатов иммуногистохимического исследования. По результатам иммуногистохимии у врача были подозрения на 2 диагноза: фолликулярная лимфома (злокачественный процесс) или хронический лимфаденит с фолликулярной гиперплазией (доброкачественный процесс). Нашими специалистами были проведены дополнительные окраски, которые позволили поставить точный диагноз. У пациента была определена реактивная фолликулярная гиперплазия лимфатического узла, это доброкачественный процесс.
С помощью иммуногистохимии становится возможным отличить очень близкие по виду состояния, злокачественные и доброкачественные. Качество исследования в таких случаях играет не последнюю роль. К нам обратился врач для уточнения результатов иммуногистохимического исследования. По результатам иммуногистохимии у врача были подозрения на 2 диагноза: фолликулярная лимфома (злокачественный процесс) или хронический лимфаденит с фолликулярной гиперплазией (доброкачественный процесс). Нашими специалистами были проведены дополнительные окраски, которые позволили поставить точный диагноз. У пациента была определена реактивная фолликулярная гиперплазия лимфатического узла, это доброкачественный процесс.
 Случай №23:
Случай №23:
При подозрении на лимфопролиферативное заболевание гистологическое исследование должно дополняться иммуногистохимическим. Довольно часто диагноз, предполагаемый по результатам гистологического исследования, корректируется по итогам иммуногистохимии! Этот случай не стал исключением. К нам поступил материал с входящим диагнозом ангиоиммунобластная лимфома. Проведенные иммуногистохимические исследования привели к корректировке диагноза на доброкачественный — у пациента диагностирована болезнь Кастлемана.
 Случай №22:
Случай №22:
Материал следующего пациента пришел к нам на исследование из Казахстана. Входящий диагноз — неходжкинская лимфома (нодальная B-клеточная лимфома маргинальной зоны). Для качественной постановки диагноза при подозрении на лимфопролиферативное заболевание требуется иммуногистохимическое исследование! Данный случай показателен, так как по результатам иммуногистохимии онкологический диагноз не подтвердился. Пациенту был поставлен диагноз — реактивная фолликулярная гиперплазия лимфоидной ткани.
 Случай №21:
Случай №21:
Входящий гистологический диагноз — эпителиоидно-клеточная малопигментная меланома без изъязвления. После проведения пересмотра гистологии диагноз был изменен на эпителиоидноклеточный невус Шпитц. Этот тип доброкачественных образований часто вызывает сложности при дифференцировании его с меланомой ранней стадии, поэтому очень важно в этом случае проводить пересмотр гистологических стекол у патоморфолога, специализирующегося в данной области. Так как это доброкачественное образование, удаленное радикально, то пациенту не потребуется дополнительное лечение.
Случай №20:
Этот случай иллюстрирует необходимость проведения пересмотров гистологических стекол при первоначальной постановке злокачественного диагноза. К нам на исследование поступили материалы девушки 1987 г.р. с диагнозом рак яичника. По результатам пересмотра материалов нашими специалистами было вынесено другое заключение — серозная пограничная опухоль. Пациентке потребуется иное лечение, чем в случае злокачественной опухоли.
Случай №19:
Еще один случай из практики, наглядно показывающий необходимость проведения иммуногистохимических исследований для постановки точного диагноза. Материал поступил к нам со входящим диагнозом — фибромиксоидная саркома (злокачественное новообразование). Для постановки диагноза были проведены иммуногистохимические исследования. По результатам этих исследований был поставлен другой диагноз — плеоморфная фиброма (это доброкачественное образование).
Случай №18:
Этот случай иллюстрирует важность своевременного получения «второго мнения» высококвалифицированных специалистов.  Пациентке на месте были проведены гистологическое и иммуногистохимические исследования и поставлен диагноз — рак молочной железы. С этим диагнозом материалы поступили к нам. Был проведен пересмотр стекол и выполнены повторные иммуногистохимические исследования. По результатам исследований не было получено данных за неопластический (злокачественный) процесс. У пациентки фиброзно-кистозная мастопатия пролиферативной формы с фокусами склерозирующего аденоза — это не рак.
Пациентке на месте были проведены гистологическое и иммуногистохимические исследования и поставлен диагноз — рак молочной железы. С этим диагнозом материалы поступили к нам. Был проведен пересмотр стекол и выполнены повторные иммуногистохимические исследования. По результатам исследований не было получено данных за неопластический (злокачественный) процесс. У пациентки фиброзно-кистозная мастопатия пролиферативной формы с фокусами склерозирующего аденоза — это не рак.
Случай №17:
Этот случай — еще одно подтверждение необходимости проведения иммуногистохимических  исследований. К нам поступил гистологический материал с подозрением на лимфопролиферативное заболевание. Были проведены гистохимическое и иммуногистохимическое исследования — данных за неоплазию получено не было. У пациента выявлена гипоплазия гемопоэтической ткани, это доброкачественный процесс.
исследований. К нам поступил гистологический материал с подозрением на лимфопролиферативное заболевание. Были проведены гистохимическое и иммуногистохимическое исследования — данных за неоплазию получено не было. У пациента выявлена гипоплазия гемопоэтической ткани, это доброкачественный процесс.
Случай №16:
Опухоли центральной нервной системы часто представляют диагностическую сложность. Этот случай не стал исключением. Входящий диагноз — анапластическая астроцистома. В результате пересмотра гистологических стекол диагноз был скорректирован на пилоцитарную астроцистому. Этот диагноз также является злокачественным, однако стратегия лечения пациента будет существенно изменена.
Этот случай не стал исключением. Входящий диагноз — анапластическая астроцистома. В результате пересмотра гистологических стекол диагноз был скорректирован на пилоцитарную астроцистому. Этот диагноз также является злокачественным, однако стратегия лечения пациента будет существенно изменена.
Случай №15:
 Еще один случай, подтверждающий принципиальную необходимость проведения иммуногистохимических исследований при постановке онкологических диагнозов. Входящий гистологический диагноз — злокачественная фиброзная гистиоцистома большеберцовой кости. Для уточнения диагноза были проведены иммуногистохимические окраски. В результате диагноз был изменен на диффузную B-клеточную крупноклеточную лимфому. Как и в случаях, приведенных выше, гистологического исследования для точной диагностики оказалось недостаточно.
Еще один случай, подтверждающий принципиальную необходимость проведения иммуногистохимических исследований при постановке онкологических диагнозов. Входящий гистологический диагноз — злокачественная фиброзная гистиоцистома большеберцовой кости. Для уточнения диагноза были проведены иммуногистохимические окраски. В результате диагноз был изменен на диффузную B-клеточную крупноклеточную лимфому. Как и в случаях, приведенных выше, гистологического исследования для точной диагностики оказалось недостаточно.
Случай №14:
Клинический диагноз, с которым поступил материал 52-летней женщины, — B-клеточная лимфосаркома с поражением лимфоузла правой аксилярной области. Это онкологический диагноз, он требует соответствующего тяжелого лечения. Были проведены иммуногистохимические исследования, которые показали, что онкологии нет — у пациентки неспецифическая паракортикальная гиперплазия ткани лимфоузла. Этот случай в очередной раз доказывает критическую необходимость проведения иммуногистохимических исследований, в особенности для лимфопролиферативных заболеваний.
с поражением лимфоузла правой аксилярной области. Это онкологический диагноз, он требует соответствующего тяжелого лечения. Были проведены иммуногистохимические исследования, которые показали, что онкологии нет — у пациентки неспецифическая паракортикальная гиперплазия ткани лимфоузла. Этот случай в очередной раз доказывает критическую необходимость проведения иммуногистохимических исследований, в особенности для лимфопролиферативных заболеваний.
Случай №13:
Поступил материал с входящим клиническим диагнозом — нейробластома. Проведены иммуногистохимические окрашивания материала. По результатам этих исследований диагноз был изменен на B-лимфобластную лимфому, и, в соответствии с этим, пациенту потребуется кардинально другое лечение. Лимфопролиферативные заболевания часто становятся источником неверных диагнозов, так как весьма сложны в диагностике и вызывают большие затруднения при дифференцировании от других патологических процессов.
иммуногистохимические окрашивания материала. По результатам этих исследований диагноз был изменен на B-лимфобластную лимфому, и, в соответствии с этим, пациенту потребуется кардинально другое лечение. Лимфопролиферативные заболевания часто становятся источником неверных диагнозов, так как весьма сложны в диагностике и вызывают большие затруднения при дифференцировании от других патологических процессов.
Случай №12:
Входящий гистологический диагноз — анапластическая ганглиоглиома (GIII). По результатам проведенных дополнительных иммуногистохимических исследований диагноз был скорректирован на анапластическую астроцистому. Опухоли центральной нервной системы часто представляют особую сложность для точной диагностики. И несмотря на то, что оба диагноза, входящий и поставленный, означают злокачественные процессы, процедура пересмотра очень важна — пациенту скорректируют стратегию лечения на более подходящую и эффективную.
проведенных дополнительных иммуногистохимических исследований диагноз был скорректирован на анапластическую астроцистому. Опухоли центральной нервной системы часто представляют особую сложность для точной диагностики. И несмотря на то, что оба диагноза, входящий и поставленный, означают злокачественные процессы, процедура пересмотра очень важна — пациенту скорректируют стратегию лечения на более подходящую и эффективную.
Случай №11:
Поступили материалы пациента 9 лет из Новокузнецка с подозрением на миксоидную липосаркому (злокачественное новообразование). Были проведены иммуногистохимические исследования, позволившие отвергнуть онкологический диагноз. У пациента — доброкачественное образование — нейрофиброма. Случай примечателен тем, что обычно миксоидные липосаркомы развиваются из нейрофибромы, и это обуславливает сложность дифференциальной диагностики между этими двумя новообразованиями.
липосаркому (злокачественное новообразование). Были проведены иммуногистохимические исследования, позволившие отвергнуть онкологический диагноз. У пациента — доброкачественное образование — нейрофиброма. Случай примечателен тем, что обычно миксоидные липосаркомы развиваются из нейрофибромы, и это обуславливает сложность дифференциальной диагностики между этими двумя новообразованиями.
Случай №10:
Входящий клинический диагноз — рак предстательной железы. Пациент обратился за  проведением иммуногистохимического исследования, которое было осуществлено нашими специалистами в двухдневный срок. По результатам исследования онкологический диагноз был отменен, у пациента доброкачественное образование — железистая гиперплазия предстательной железы. Ошибки в гистологии для этой нозологии — не редкость.
проведением иммуногистохимического исследования, которое было осуществлено нашими специалистами в двухдневный срок. По результатам исследования онкологический диагноз был отменен, у пациента доброкачественное образование — железистая гиперплазия предстательной железы. Ошибки в гистологии для этой нозологии — не редкость.
 Случай №9:
Случай №9:
Мужчина 65 лет, Улан Удэ, входящий диагноз рак простаты, после простого пересмотра стекол нашими специалистами поставлен диагноз гиперплазия (не рак). Интересно в этом случае то, что это самый часто встречающийся вид рака у мужчин после 50.

Случай №8:
Входящий диагноз пациентки 25 лет из Иркутска — рак печени. Проведены иммуногистохимические исследования, материал оказался очень сложным в диагностике и был проконсультирован через систему Digital Pathology с профессором из Германии Дитером Хармсом, причем консультация заняла менее суток. Онкологический диагноз был изменен на доброкачественный — у пациентки аденома печени.
 Случай №7:
Случай №7:
Поступил материал с подозрением на периферический рак нижней доли правого легкого. Исследованная ткань внутрилегочного лимфатического узла содержала признаки фолликулярной гиперплазии и антракоза. По итогам консультирования опухолевое поражение не было выявлено.
Случай №6:

Материалы поступили с подозрением на мелкоклеточную лимфому. По результатам проведенных гистологических и иммуногистохимических исследований установлено отсутствие опухолевого материала. Онкологический входящий диагноз был изменен на доброкачественную гиперплазию лимфоузла, вероятно вирусного генеза. Доброкачественная гиперплазия лимфоузлов часто требует для дифференцировки с лимфомами мнения патоморфолога, специализирующегося на данном типе онкологических заболеваний.
Случай №5:
Входящий клинический диагноз — системное заболевание лимфатических узлов шеи,  подозрение на парагранулему Ходжкина. После проведенного гистологического и иммуногистохимического исследований определена реактивная фолликулярная гиперплазия ткани лимфатического узла. Лимфопролиферативные заболевания часто вызывают затруднения при диагностике, консультирование подобных случаев не редкость.
подозрение на парагранулему Ходжкина. После проведенного гистологического и иммуногистохимического исследований определена реактивная фолликулярная гиперплазия ткани лимфатического узла. Лимфопролиферативные заболевания часто вызывают затруднения при диагностике, консультирование подобных случаев не редкость.
Пересмотр стекол
115191,Москва,
Духовской переулок, 22Б
350015,
Краснодар,
Северная ул, 315
198035,
Санкт-Петербург,
Межевой канал, д.4, лит.А
603155,
Нижний Новгород,
Большая Печёрская ул., д.26
Обновлено: 06 июля 2022
51548
При онкологических заболеваниях материал опухоли берут для гистологического или цитологического исследования. Это необходимо для подтверждения диагноза и определения тактики дальнейшего ведения пациента.

Пересмотр гистологических стекол: опухолевая ткань
Полученный во время операции или на биопсии образец ткани (или клеточный материал) специальным образом фиксируют и окрашивают, чтобы изучить под микроскопом и иммуногистохимическими методами. Последние позволяют даже определить органопринадлежность опухоли. [1]
Что такое блоки и стекла?
Эти термины обозначают ткань, полученную во время биопсии и подготовленную особым образом. В первую очередь образцы заливают раствором формалина и проводят специальную обработку. Это нужно для того, чтобы зафиксировать материал, чтобы клетки не разрушились. Затем ткани необходимо придать нужную степень плотности. Для этого ее помещают в парафин – так получаются гистологические блоки.

Гистологические блоки, образец ткани помещен в парафин
Но и такие образцы пока еще не готовы к исследованию. Ткань в блоке нельзя рассмотреть под микроскопом, потому что она не пропускает свет, а слои клеток накладываются друг на друга. Чтобы ткань стала прозрачной и доступной для изучения, блок нужно нарезать на очень тонкие слои с помощью специального инструмента – микротома. Эти тоненькие слои помещают на стекла и фиксируют – получаются гистологические стёкла. [2,3]

Гистологические стекла
Если у пациента обнаружен рак, то лаборатория обязана хранить гистологические блоки пожизненно, а если патологии не выявлено – в течение пяти лет. Гистологические стекла при диагностированном онкологическом заболевании тоже хранятся пожизненно. Если нужно выполнить пересмотр, то можно обратиться в лабораторию, где проводилось исследование, и получить оба этих вида материала. [4]
Когда и почему необходим пересмотр стекол?
Если морфологическое заключение не соответствует клинической картине опухоли, а также снимкам МРТ или КТ, то стекла отправляют на пересмотр в другое лечебное учреждение. Обычно пересмотром стекол занимаются специалисты с многолетним стажем работы и уникальным опытом диагностики редких опухолей. Дополнительный ручной пересмотр исключает возможность ошибки, связанной с использованием автоматических анализаторов.

Почему могут возникать ошибки при первичном просматривании стекол?
- неправильный забор материала, например, захвачен не весь слой эпителия, и невозможно судить о глубине поражения;
- проведена биопсия участка здоровой ткани;
- некачественная обработка материала в лаборатории;
- малое количество изученных срезов;
- недостаточная квалификация патоморфолога. [5]
Качественное микроскопическое и иммуногистохимическое исследование позволяет начать оправданное и своевременное лечение опухоли, а значит, увеличивает шансы на излечение и выживаемость пациента при онкологических заболеваниях. Оптимально, если морфологический диагноз будет подтвержден двумя специалистами.
Список литературы:
- Tatyana S. Gurina; Lary Simms. Histology, Staining. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- В. А. Корьяк, Л. А. Николаева. Основы гистологической техники. Учебное пособие.
- Гистологическое изучение микропрепаратов тканей и органов. Гистология, эмбриология, цитология. Под ред. д.м.н., доц. Н. Ю. Матвеевой. Владивосток, Медицина ДВ, 2015.
- Приказ МЗ РФ № 179н от 24.03.2016 г. «О правилах проведения патолого-анатомических исследований».
- P. Morelli, E. Porazzi, M. Ruspini, U. Restelli, and G. Banfi. Analysis of errors in histology by root cause analysis: a pilot study. J Prev Med Hyg. 2013 Jun; 54(2): 90–96.
Не всегда результат диагностического исследования в рамках проводимой биопсии оказывается точным, бывают ошибочные. Тому виной служит как человеческий фактор, так и другие причины, например, ошибка аппаратуры.
Ошибки в гистологии
В рамках малоинвазивной хирургии образцы тканей для последующего гистологического анализа могут быть получены различными методами.
Пункционный вид биопсии предполагает забор биоматериала при помощи трубки и иглы. Не всегда необходимый для точного анализа объем биопата попадает в шприц, что сказывается на достоверности результата. В этом случае не исключен повторный забор материала.
Если нет возможности удалить опухоль полностью, производится иссечение ее части. Результат диагностики и в этом случае может быть ошибочный, так как образец, попавший на анализ, может отличаться от основной массы и объема опухоли.
Полное удаление новообразование в данном случае – это точный метод диагностики.
Ошибки в биопсии и основные причины
Основными причинами ошибки в диагностике служат следующие факторы:
● место, где производится прокол, выбрано неправильно, что приводит к поверхностному забору биопата, который не сможет продемонстрировать клиническую картину течения заболевания;
● в связи с особенностью роста новообразования, из его очага невозможно забрать необходимое для точного исследования количества материала;
● несоблюдение правил, этапов приготовления, неправильная технология исследования забранного биоматериала;
● забор произведен с нарушениями, материал в дальнейшем хранился неправильно;
● неквалифицированный специалист, производивший забор биопата.
Не меньшую роль играет квалификация медика, который в дальнейшем анализирует собранный материал и интерпретирует полученные результаты лабораторных исследований.
Что еще влияет?
Если накануне забора материала пациент принимал определенные медикаменты, это также способно повлиять на конечный результат исследования.
Конечно, ошибки при исследовании биоптата на гистологию возникают не так часто. Это случаи исключительные, с минимальным процентом риска возникновения. То же можно сказать об ошибочной трактовке результатов исследования. Такой вариант не может влиять на итог всей диагностики заболевания.
28.09.2022
8800 просмотров
9 ноября 2021
Здравствуйте!) Прочитала у Синельникова про ошибки гистологов и впала в панику. Ситуация такая. В феврале 20 года была у онколога, с одной маленькой и темной родинкой на туловище. Он ее рассмотрел и сказал, что ему не нравится цвет. После этого прошло удаление сургитроном и отправлен материал на гистологию. Сам врач написал (исключить дисплазию). Результат гистологии указал на кератому. Врач сам удивился, мол как у молодой она может быть и сказал, что видно иммунитет у меня страдает. Рубец образовался и не беспокоит меня. Теперь у меня страх, что перепутали результат гистологии и я имею страшный диагноз. Стекла, к сожалению они сказали не могут мне отдать ещё тогда. Есть ли смысл бить панику и вскрывать данный рубец?
К слову ещё о враче. У него был мой муж с образованиями и он сказал из удалять, т.к. он не может понять что это и похоже на моллюск. Потом мы были у других онко дерматологов и они ответили, что это такой вид родинок. И врач меня напугала тем, что странно раз он не мог различить кератому от родинки. Поэтому у меня в голове, что опять гистология ошиблась.
Заранее спасибо!!!!
На сервисе СпросиВрача доступна бесплатная консультация онколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Акушер, Гинеколог, Детский гинеколог
Здравствуйте. Гистология это очень точный метод исследования. Возможно, вам стоит в следующий раз обратиться к другому дерматологу

Акушер, Гинеколог, Детский гинеколог
Здравствуйте.
Ошибки гистологии — это довольно редкие случаи,
Если все проводилось в хорошем мед. учреждении, где все поставлено на поток, то вряд ли есть ошибка.
Сейчас если ничего не беспокоит, внешне нет никаких изменений, то просто наблюдать.
Паника ни к чему)
Ольга, 9 ноября 2021
Клиент
Юлия, спасибо. KDL лаборатории не могли же ошибиться? Просто пугает несоответствие диагнозов.
Хотя и в свое время врачи не могли поставить мне диагноз, думали лимфоузел под ухом большой. Этот же онколог брал у меня цитологию и KDL указал вообще на доброкачественную опухоль. В чем они и были 100% правы, т.к. гистология в областной больнице подтвердила их вердикт насчёт опухоли.

Акушер, Гинеколог, Детский гинеколог
Всегда самый достоверный диагноз ставят именно по гистологии, все остальное — это лишь предположения ( осмотры, УЗИ и т. П методы диагностики).
Не думайте о плохом, если внешне все нормально, все хорошо заживало, то все сделано правильно было, в том числе и гистология верная.

Акушер, Гинеколог
Здравствуйте, кератома нередко встречается , не паникуйте, ошибки в гистологичечком исследовании — очень редкий случай и чаще такое может быть в сложных случаях, когда картина неоднозначна.

Хирург
Здравствуйте ! Гистология точный анализ, ошибки крайне редки. В случае если гистология ошиблась и у вас дисплазия , то заживление как правило не прошло благополучно или вообще его не было бы после операции, а вашем случае все хорошо и прошло уже довольно много времени, рубец отличные, без рецидива за это время — это очень хорошо! Думаю повода для паники нет.
Стекла по заявлению можно получить, и направить к другому гистологу для пересмотра, если вам так хочется!
Ольга, 9 ноября 2021
Клиент
Елена, спасибо большое.
Все равно пугает, т.к. он писал 1 а кл. группа
Но после гистологии вздохнул и отправил на все четыре стороны, это и пугает(

Онколог
Здравствуйте
Конкчно ошибки диагностики бывают тк ваш осмотр, осмотр удаленного препарата делает человек. Его опыт, качество препаратов, их хранения итд влияют на результат. Вв имеете полное право забрать ВАШ материал на пересмотр в др.учреждение, которому вы доверяете. Они не имеют права вам отказать. Пишите письменный запрос. Берите с них ответ о причине отказа и пишите жалобу в минздрав.
Ольга, 9 ноября 2021
Клиент
Светлана, спасибо… Попробую забрать материал. Разве более года он может хранится?
Просто переживаю, что больше года гуляю с меланомой. Хотя недавно был осмотр родинок у другого онкодерматолога и все в норме.

Онколог
Сразу думать о меланоме не надо, но 5сли есть сомнения в компетентности врача, учреждения вы должны понимать, что вы как пациент имеете праао обратиться к др.врачу и в др.учреждение. Да, препарат должен еще храниться, посмотрите на вмякий случай не описаны ли сроки хранения в договоре оказания услуги морфолога.

Онколог
Сразу думать о меланоме не надо, но 5сли есть сомнения в компетентности врача, учреждения вы должны понимать, что вы как пациент имеете праао обратиться к др.врачу и в др.учреждение. Да, препарат должен еще храниться, посмотрите на вмякий случай не описаны ли сроки хранения в договоре оказания услуги морфолога.
Ольга, 9 ноября 2021
Клиент
Светлана, спасибо!
Проблема в том, что мой материал платная клиника отправляла в KDL в Москву. Сама же клиника в Краснодаре. Наверное в этом и большая проблема + время (
Попробую написать запрос в KDL и ещё раз связаться с той клиникой. Но я всё равно склоняюсь в правильности результата потаморфологов, потому что сам онколог не мог понять что у меня и у мужа за образования. Но тревога даёт о себе знать, хотя столько времени прошло и рубец спит спокойно.
Ольга, 12 ноября 2021
Клиент
Светлана, здравствуйте ещё раз!!!!
Пересдала материал на осмотр. Заведующий решил сделать новые стекла, т.к. говорит что в тех стеклах скудное количество для просмотра и видна только чисто кератома. После осмотра он мне сообщил, что понял почему тогда онколог насторожился. Большое количество меланина и из-за этого она казалась подозрительной. Теперь я ещё в большем сомнении, ведь первая гистология была ошибочно, так как они взяли только маленький и верхний срез. Подскажите, пожалуйста, есть ли смысл делать третью гистологию в другом центре? Заранее спасибо! Файл загрузила.

Онколог
Центр надо выбирать по специалистам. Нужен специалист по образованиям кожи. Можно сдать на пересмотр в впш онкодиспансер, онкоцентр города. Я не знаю какие люди работают в том учреждении и можно ли им доверять.

Онколог
Центр надо выбирать по специалистам. Нужен специалист по образованиям кожи. Можно сдать на пересмотр в впш онкодиспансер, онкоцентр города. Я не знаю какие люди работают в том учреждении и можно ли им доверять.
Ольга, 12 ноября 2021
Клиент
Светлана, спасибо. Буду сегодня пересдавать в местный онкодиспансер. Страшно, что вдруг там страшный диагноз в материале. Надеюсь, что и третья гистология покажет доброкачественный процесс.
Спасибо вам ещё раз.

Онколог
Бояться не надо, все таки это не так часто бывает. Но лучше пересмотреть, чтобы не было сомнений.

Маммолог, Онколог, Врач УЗД
Здраствуйте. Гистология это точный метод исследования именно по ней ставится диагноз. Если бы что то напутали то заживление было бы плохое. В вашем случае только наблюдение.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Для назначения эффективного лечения пациенту с онкологическим заболеванием необходимо, чтобы ему был поставлен точный диагноз. Любое отклонение от реального диагноза будет приводить к тому, что назначенные препараты не будут работать для этого случая. Ошибки при первичном анализе гистологических стекол могут приводить к несоответствию диагноза. У этих ошибок может быть несколько причин.
 Чтобы точно установить вид и тип новообразования, необходимо провести морфологические исследования – гистологические и иммуногистохимические. Для того, чтобы провести эти исследования, у пациента берут образец ткани опухоли и прилежащих к ней здоровых тканей – эта процедура называется биопсированием, а взятые образцы — биоптатами. Уже на этом этапе возможны ошибки, связанные с забором тканей опухоли на анализ – например, выбор неинформативного участка ткани. Затем полученные образцы доставляют в патоморфологическую лабораторию, где изготавливают гистологические стекла. Материал, до того как попадет на стол к врачу-патоморфологу, проходит через ряд операций для сохранения клеточных и тканевых структур, а также окрашивание для повышения контрастности. На этом пути также могут быть совершены ошибки пробоподготовки, которые сделают невозможным постановку точного диагноза по приготовленным гистологическим стеклам из-за искажений. В этом случае при пересмотре гистологических стекол эта проблема будет устранена изготовлением новых гистологических стекол.
Чтобы точно установить вид и тип новообразования, необходимо провести морфологические исследования – гистологические и иммуногистохимические. Для того, чтобы провести эти исследования, у пациента берут образец ткани опухоли и прилежащих к ней здоровых тканей – эта процедура называется биопсированием, а взятые образцы — биоптатами. Уже на этом этапе возможны ошибки, связанные с забором тканей опухоли на анализ – например, выбор неинформативного участка ткани. Затем полученные образцы доставляют в патоморфологическую лабораторию, где изготавливают гистологические стекла. Материал, до того как попадет на стол к врачу-патоморфологу, проходит через ряд операций для сохранения клеточных и тканевых структур, а также окрашивание для повышения контрастности. На этом пути также могут быть совершены ошибки пробоподготовки, которые сделают невозможным постановку точного диагноза по приготовленным гистологическим стеклам из-за искажений. В этом случае при пересмотре гистологических стекол эта проблема будет устранена изготовлением новых гистологических стекол.
На заключительном этапе исследования гистологические стекла попадают на стол к врачу-патоморфологу. Это наиболее сложный этап анализа, врачу предстоит по той картине, которую он увидит в микроскоп, а также на основании клинических данных поставить диагноз. Видов опухолей – сотни, и не всегда специалисту хватает опыта для постановки диагноза в конкретном случае. Точность гистологии в таком случае можно повысить с помощью консультаций с другими патоморфологами, специализирующимися на данном виде опухолей. Такие консультации сегодня можно провести с помощью специального программного обеспечения Digital Pathology. Проведение пересмотра гистологических стекол глобально снижает риск постановки неверного диагноза и обеспечивает назначение наиболее эффективного лечения для каждого конкретного пациента.
Стоимость и срок исследования
| Наименование | Срок | Стоимость, руб. | Примечание |
|---|---|---|---|
| Пересмотр стекол | от 3 дней | 12500 | До 12 препаратов. Пересмотр каждого последующего препарата – 500 руб. (код 131.2) |
По всем возникшим вопросам Вы можете проконсультироваться у нашего медицинского администратора по телефону: 8-800-555-92-67 или написать нам в WhatsApp: +7 925 740 05 87
Взятие биологического материала и его тщательный гистологический анализ очень значимы во многих отраслях медицины. С целью выявления патологии может назначаться, например, гистология родинки, шейки матки, органов пищеварительного тракта, эндокринной системы и так далее. На наши вопросы о гистологии ответил врач — онколог-маммолог «Клиники Эксперт» Воронеж Сергей Викторович Ежов.
— Сергей Викторович, расскажите, что это за анализ — гистология? В чём его суть?
— Гистологический анализ — это высокоточный метод исследования, позволяющий определить патологическое отклонение в строении ткани. Данный метод используется во многих областях медицины, но его основная суть заключается в том, что с помощью этого метода можно диагностировать наличие злокачественных образований, определить их структуру, а также стадию патологического процесса.
— Что может являться биоматериалом для гистологического исследования?
— Биоматериалом может служить та или иная подозрительная ткань (кожа, слизистая оболочка, мышца, кость), взятая при помощи биопсии, либо препарат, полученный в результате хирургического вмешательства.
— Когда назначается гистология?
— Как я уже говорил, гистологическое исследование может применяться во многих направлениях медицины, но особенная его ценность заключается в определении природы и характера изменений в ткани при малейшем подозрении на онкологический процесс. Также это исследование проводят перед назначением противоопухолевой терапии для разработки плана лечения и во время лечения с целью контроля его эффективности.
— Что показывает гистология?
— Гистологический анализ даёт возможность обнаружить воспалительные процессы в ткани, установить природу того или иного новообразования (т. е. доброкачественное оно или злокачественное), определить уровень злокачественности, а также выявить локализацию первичного опухолевого очага. Надо понимать, что расшифровкой результатов гистологического исследования должен заниматься только специалист. Я бы не рекомендовал пациентам делать это самостоятельно.
Биопсия
— Как сдать анализ на гистологию? Нужна ли специальная подготовка?
— Перед тем, как провести гистологическое исследование, необходимо выполнить биопсию и отправить полученный при этом материал (биоптат) на анализ. Как таковой подготовки биопсия не требует, существует лишь ряд ограничений и рекомендаций, которых нужно придерживаться пациенту накануне и во время забора биоптата. Важно поставить врача в известность обо всех принимаемых препаратах. Накануне исследования необходимо отказаться от лекарственных средств, влияющих на свёртываемость крови (по согласованию с доктором, назначившим их), а также сообщить врачу, который будет выполнять биопсию, о наличии аллергии. Нежелательно проведение данной манипуляции у женщин в дни менструации. Противопоказано употребление алкоголя.
— Как проводится гистология?
— Полученный при биопсии материал помещается в формалин и направляется на гистологическое исследование в патоморфологический центр. Там материал заливается парафином (чаще всего). После остывания, отвердевания делаются тонкие срезы, на которые наносятся различные реактивы для детального изучения ткани под микроскопом врачом-патоморфологом.
— Сколько делается гистологический анализ?
— Если результат очевидный и не вызывает сомнений, выдача заключения производится в среднем через 7-10 дней. При возникающих сомнениях, подозрениях в точности поставленного диагноза препарат могут изучать дольше.
— Бывают ли ошибки в результатах гистологии?
— К сожалению, особенно в небольших населённых пунктах, могут возникать проблемы с качеством проведения гистологического анализа. Это связано с разными причинами (отсутствие врачей, оборудования, расходных материалов). Но в случае появления сомнений в правильности гистологического заключения обычно назначается пересмотр готовых препаратов в другом патоморфологическом центре.
Хотите больше узнать о других видах анализов? Читайте статьи в нашей рубрике
Записаться на приём к онкологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Предрак: бояться или не обращать внимания?
У страха глаза велики. Так ли опасна миома?
Рак груди — не приговор!
Для справки:
Ежов Сергей Викторович
В 2007 году окончил лечебный факультет Курского государственного медицинского университета.
2007 — 2009 гг. — клиническая ординатура по специальности «Онкология» в Медицинском радиологическом научном центре РАМН г. Обнинск (сегодня — МРНЦ им. А.Ф. Цыба — филиал ФГБУ «НМИЦ радиологии» Минздрава России).
В настоящее время — врач — онколог-маммолог в «Клинике Эксперт» Воронеж.
Приём ведёт по адресу: ул. Пушкинская, 11.
Выскабливание матки – хирургическая процедура, которая проводится в диагностических или лечебных целях. Ее назначают для изучения эндометрия, а также выполнения гистологического исследования. Последующая гистология позволяет определить функционирование слизистой оболочки матки.

- Особенности гистологических исследований
- Показания к выскабливанию матки с последующей гистологией
- Подготовка к выскабливанию
- Проведение гистологии
- Результаты
- Возможные осложнения
Особенности гистологических исследований
Гистология – один из наиболее эффективных методов диагностики гинекологических заболеваний. С помощью такой процедуры можно выявить онкологические процессы на ранних стадиях, а также предраковые состояния.
Материал для гистологического исследования получают путем раздельного выскабливания полости матки и стенок шеечного канала, иногда – путем выполнения аспирационной биопсии.
Раздельное выскабливание матки представляет собой процедуру соскабливания внутреннего поверхностного эпителия органа и цервикального канала. Полученный материал направляют на гистологию.
Раздельное выскабливание проводят не только в диагностических целях: при его проведении можно удалить полип или остановить кровотечение.

Показания к выскабливанию матки с последующей гистологией
Процедура проводится при наличии таких показаний:
- полипы и другие новообразования на слизистой оболочке матки;
- чрезмерное утолщение эндометрия;
- маточные кровотечения, в том числе – слишком продолжительные менструации с обильными выделениями;
- невозможность зачать ребенка;
- угроза развития злокачественных новообразований (например, при плохом семейном анамнезе);
- злокачественные новообразования матки или шейки матки (либо подозрение на них);
- частое наступление внематочных беременностей.
Гистология после выскабливания может быть назначена для уточнения информации, полученной при проведении УЗИ, а также перед плановыми операциями на органах репродуктивной системы. Также ее проводят перед началом лечения злокачественных новообразований матки или шейки матки.

Подготовка к выскабливанию
Пациенткам, которым назначают диагностическое выскабливание для получения гистологического материала, назначают несколько исследований. Это:
- общий осмотр и консультация гинеколога;
- общий анализ крови;
- оценка свертывающей способности крови;
- анализы на вирус гепатита В и С, сифилис и ВИЧ;
- ЭКГ;
- мазок из влагалища.
За 2 недели до назначенной процедуры нужно прекратить прием любых лекарственных препаратов (предварительно необходимо проконсультироваться с врачом.
За 2–3 дня до назначенной процедуры нужно:
- отказаться от половых контактов;
- прекратить выполнение спринцеваний;
- отказаться от использования гигиенических тампонов;
- осуществлять интимную гигиену без использования мыла, геля и других средств;
- прекратить использование вагинальных свечей.
За 8–12 часов до начала процедуры нужно отказаться от приема пищи.

Проведение гистологии
Для получения достоверного результата гистологию материала из матки проводят в несколько этапов, строго соблюдая порядок действий. Процедура состоит из таких частей:
- Фиксация полученного материала. Соскобленные частицы погружают в химический раствор, чтобы не допустить разрушения тканей.
- Промывка материала от избыточного количества раствора.
- Обезвоживание. Полученную ткань постепенно проводят через растворы спирта, повышая концентрацию.
- Заливка. Полученные ткани перемещают в смесь, состоящую из смеси воска с парафином. Далее нужно дождаться полного затвердевания смеси.
- Подготовка срезов. Специальным острым ножом блоки затвердевшего парафина разрезают на отдельные срезы, толщина которых не превышает нескольких микрометров.
- Окрашивание. С частиц удаляют остатки парафина и окрашивают реактивами и красками, подобранными специально для каждого вида ткани.
На завершающем этапе окрашенные срезы снова промывают, обезвоживают и просветляют. После этого на предметное стекло со срезом кладут специальный препарат, накрывают предметным стеклом и передают на исследование гистологу.
На основе изучения представленного материала делают его макро- и микроскопическое описание и составляют заключение.
Описанная методика является плановой и выполняется в течение 5–11 дней. Если ответ нужно получить быстрее, исследуемый материал замораживают, затем делают срезы и изучают их под микроскопом. В этом случае гистологическое исследование занимает 45 минут.
Результаты
По результатам проведенной гистологии определяют доброкачественные и злокачественные новообразования матки.
К доброкачественным относятся:
- Миомы и фибромиомы. Они редко озлокачествляются, но могут достигать больших размеров и провоцировать обширные кровотечения.
- Полипы. Наросты на матке часто вызывают боли и кровотечения. Если они расположены на участках выхода маточных труб, то могут стать причиной бесплодия.
- Кисты эндометрия. Новообразования не склонны к перерождению в рак, но, в случае множественного образования, способны стать причиной бесплодия.
- Диффузная гиперплазия. Такое явление характеризуется утолщением эндометрия по всей площади и может стать причиной кровотечений.
- Аденоматозные полипы. Чаще всего такие новообразования формируются у женщин в период климакса. Они склонны к перерождению в раковую опухоль.
- Очаговая гиперплазия. Эндометрий уплотнен на некоторых участках, а не по всей площади, как при диффузной форме. Внешне такое образование напоминает опухоль. Есть высокий риск перерождения в рак.
Также по результатам процедуры могут быть выявлены признаки злокачественных новообразований. Это:
- Аденокарцинома. Это самая распространенная раковая опухоль матки. При такой опухоли клетки могут в большей или меньшей степени отличаться от здоровых. От степени дифференциации зависит выживаемость.
- Светлоклеточный рак. Такое новообразование чаще диагностируют в пожилом возрасте. В случае раннего обнаружения прогноз благоприятный. В остальных случаях выживаемость снижается из-за частых рецидивов.
- Саркомы матки. Опухоли имеют крайне неблагоприятный прогноз. Они быстро дают метастазы в легкие и брюшную полость.

Возможные осложнения
В случае ошибок, допущенных при проведении выскабливания матки для получения материала на гистологию, могут возникнуть такие осложнения, как:
- перфорация матки;
- надрыв шейки матки;
- скопление крови в полости матки;
- повреждение слизистой оболочки (при избыточном выскабливании).
Чтобы снизить риск осложнений, нужно на протяжении двух недель после выскабливания не заниматься сексом, проводить тепловые процедуры (посещение бани и сауны, прием горячей ванны), заниматься спортом и подвергаться повышенным физическим нагрузкам.
В онкологии любая врачебная ошибка грозит серьёзными последствиями: некорректно назначенная токсичная химиотерапия может убить пациента так же, как и отсутствие лечения, если у пациента есть рак, но диагноза нет.
Число онкологических диагнозов в России, как и во всём мире, растёт: в прошлом году отечественные врачи выявили 617,2 тысячи новых случаев злокачественных заболеваний – это на 20 тысяч больше, чем в 2017-м. Между тем, по мнению экспертов, как минимум 30% такихдиагнозов требуют корректировки: в уточнении могут нуждаться как вид ибиологические характеристикиопухоли или распространённость процесса, так и самый важный вопрос: злокачественная опухоль или доброкачественная.
Никто не застрахован от ошибок
Диагноз «рак» ставит врач-онколог, опираясь на результаты морфологических исследований. Основное из них – гистологическое, во время которого фрагмент опухоли исследуется под микроскопом: оно позволяет увидеть структурные изменения тканей, понять, идёт ли речь о раке или о доброкачественном новообразовании. Для его выполнения образец ткани, полученный при биопсии или, например, во время операции, направляется в патоморфологическую лабораторию, где его обрабатывают и делают из него парафиновые блоки, а блоки нарезают на гистологические стёкла, которые изучает врач-патоморфолог.
Для уточнения диагноза проводится углублённый иммуногистохимический анализ: его применяют, если первичный очаг заболевания неизвестен или обнаруженные клетки трудно отнести к определённому виду рака. Это исследование основано на использовании антител, которые вступают в реакции с антигенами опухоли. Набор характерных антител существует практически для каждого вида онкологических заболеваний, поэтому при помощи такого исследования можно подтвердить или опровергнуть диагноз, а также получить уточняющую информацию о заболевании. Но иногда и его недостаточно: часть случаев требует дополнительного молекулярно-генетического исследования для того, чтобы предсказать развитие болезни и подобрать эффективную схему лечения.
На всех этапах диагностики рака возможны ошибки: стёкла с образцами могут перепутать, при биопсии могут взять кусочек ткани не с того участка, сам врач, проводящий исследование, может ошибиться. Результаты исследований гистологических стёкол всегда зависят от квалификации врача, который смотрит в микроскоп, и случаев, с которыми ему уже доводилось сталкиваться на практике, ведь ни один патолог не может знать абсолютно все виды рака. Знания и опыт требуются как для выявления изменений, так и для верной трактовки результата. Цена ошибки в этом случае очень высока: если неопытный врач принял особенности строения тканей, характерные для некоторых доброкачественных состояний, за рак, пациента направят на операцию и сложное лечение, которого можно было бы избежать при выполнении исследования высококвалифицированным специалистом. При этом врач, который поставил диагноз, может и не подозревать, что ошибся.
Семь раз проверь
Чтобы избежать неправильного диагноза и, как следствие, некорректного лечения, необходимо показать гистологические блоки второму специалисту, желательно – специализирующемуся на конкретной локализации рака. В 2016 году на базе Лаборатории «Гемотест» – федеральной медицинской сети, которая охватывает 280 городов России, – был создан Независимый экспертный совет в рамках проекта «Онкологическая экспертиза». В совет вошли 30 ведущих специалистов национальных медицинских исследовательских центров, которые проводят пересмотр гистологических и цитологических препаратов, полученных в любых медицинских учреждениях, частных и государственных.
Для получения экспертного заключения достаточно отнести препараты – стёкла или блоки – в любое лабораторное отделение «Гемотест». В большинстве случаев при пересмотре диагноза выявляется клинически значимое расхождение – такое, которое способно существенно повлиять на тактику лечения. «Одно из самых сложных направлений в онкоморфологии – опухоли кроветворной и лимфоидной тканей, опухоли мягких тканей и костей, в которых частота расхождений высокая. В некоторых выборках расхождения могут достигать 50%, то есть из двух входящих случаев в одном диагноз меняется. Иногда процент расхождения выше», – говорит заведующий отделением клинической молекулярной морфологии Северо-Западного государственного медицинского университета имени И. И. Мечникова, консультант Экспертного совета «Гемостест», руководитель направления «Телепатология» Юрий Криволапов.
«Патологоанатом ориентируется на собственный опыт, квалификацию, существующие стандарты диагностики и критерии патологии. Естественно, если доктор не обладает должной практикой диагностики определённой патологии, то он может ошибиться, особенно в переходных моментах. Именно с этим и связано такое количество расхождений, – объясняет руководитель отдела гистологии лаборатории «Гемостест» Сергей Кижаев. – И часто, пересматривая биоматериал пациента, направленный из региональной лаборатории, мы даём заключение, отличное от первоначального. В своей практике мы используем несколько пар глаз, чтобы сойтись в одном мнении».
Опыт лаборатории «Гемотест»: результаты пересмотра диагнозов в рамках проекта «Второе мнение» (3 года, 2500 случаев)
Гистологическое исследование – самый точный метод диагностики рака и ряда других заболеваний. Если во время изучения ткани патологического образования под микроскопом обнаружены злокачественные клетки, то диагноз не вызывает сомнений. Тем не менее, даже тут возможны ошибки и неточности. Это приводит к тому, что назначенное лечение работает недостаточно хорошо или вовсе неэффективно, ухудшается прогноз для пациента.
Избежать ошибок и уточнить диагноз помогает такая услуга, как пересмотр гистологических стекол. Для этого не нужно проводить повторную биопсию – снова получать образец патологически измененной ткани. Можно использовать гистопрепараты, которые уже были приготовлены ранее и хранятся в лаборатории.
В Международной клинике Медика24 пересмотр гистологических стекол и блоков проводят ведущие патоморфологи с применением новейшего оборудования. Это позволяет провести максимально точную диагностику и выбрать оптимальную схему лечения.
В каких случаях требуется пересмотр гистопрепаратов?
Даже если диагноз не вызывает сомнений, повторная патоморфологическая верификация зачастую не будет лишней. Пересмотр гистопрепаратов не нужен, если исследование было проведено в крупной современной лаборатории, где применяется новейшее оборудование, работают опытные специалисты, и в заключении указаны все необходимые данные в соответствии с актуальными стандартами диагностики онкологических заболеваний. Во всех остальных случаях результат не помешает перепроверить. Такое решение нужно принимать индивидуально вместе с лечащим врачом.
Вы можете обратиться за консультацией к одному из ведущих онкологов в Международной клинике Медика24. Врач изучит результаты обследования, оценит вашу ситуацию и расскажет, какие дополнительные методы диагностики требуются в вашем случае, нужно ли пересмотреть гистопрепараты. Наши доктора действуют исключительно в интересах пациентов и назначают исследования строго по показаниям, только те, которые на самом деле необходимы в конкретном случае.
Почему результаты гистологического исследования бывают ошибочными?
Патоморфологические исследования – очень трудоемкий и сложный процесс. Здесь важна каждая мелочь. Стоит упустить небольшой нюанс – и диагноз окажется недостаточно точным, что приведет к снижению эффективности лечения.
Основные причины неточностей и ошибок во время патоморфологических исследований:
- Нарушение правил забора материала во время биопсии. Врач может получить ткань не из того места, или опухолевых клеток в образце может оказаться очень мало, чтобы сделать правильные выводы.
- Нарушение правил транспортировки материала из клиники в лабораторию.
- Нарушение правил подготовки гистологических препаратов в лаборатории.
- Неправильная фиксация и окрашивание материала.
- Недостаточный опыт, уровень квалификации сотрудника лаборатории, который проводит исследование.
Как видно, в зависимости от причин, в одних случаях можно использовать материал, который уже был получен ранее и хранится в лаборатории, а в других случаях биопсию приходится проводить повторно – например, потому что в первый раз врач неправильно осуществил забор образца ткани, или материал был поврежден во время транспортировки. Врачи в Международной клинике Медика24 разберутся в вашей ситуации и найдут правильное решение. Если потребуется повторная биопсия – ее можно провести в нашей клинике. Благодаря высокой квалификации наших докторов и применению современного оборудования, ошибки во время забора материала практически исключены.
Что оценивают во время пересмотра гистологических стекол?
Во время гистологического исследования специалист может оценить следующие показатели:
- Внешний вид клеток. Это помогает разобраться, являются ли они атипичными, злокачественными, отнести их к определенному гистологическому типу и подтипу (всего существует более 500 подтипов злокачественных опухолей).
- Глубина инвазии – насколько злокачественные клетки вторглись в окружающие ткани.
- Край резекции – оценивается после хирургического удаления злокачественных опухолей. Если рядом с линией разреза обнаруживаются опухолевые клетки (позитивный край резекции), то это означает, что они могли остаться и в организме пациента, и это грозит рецидивом. Если раковых клеток возле края разреза нет (негативный край резекции), значит, злокачественная опухоль, скорее всего, была удалена полностью.
- Степень злокачественности показывает агрессивность злокачественной опухоли, это влияет на то, как быстро будет прогрессировать онкологическое заболевание, насколько оно склонно к рецидивированию.
- Опухолевые очаги в лимфатических узлах и различных органах (отдаленные метастазы) помогаю уточнить стадию заболевания.
При необходимости могут быть выполнены дополнительные исследования, которые помогут уточнить подтип злокачественной опухоли, ее чувствительность к различным противоопухолевым препаратам:
- Иммуногистохимический анализ (иммуногистохимия) – обнаружение определенных белков при помощи меченых антител.
- Полимеразная цепная реакция – генетическое исследование, во время которого многократно копируют определенный участок ДНК, после чего его можно изучить.
- Флуоресцентная гибридизация in situ (FISH) – метод выявления «неправильных» генов с помощью ДНК-зондов.
- Секвенирование нового поколения (NGS) – наиболее инновационная методика генетического тестирования, которая позволяет «прочитать» генетический код и выявить наиболее распространенные мутации, связанные с онкологическими заболеваниями. Ее применяют у пациентов, у которых перестали работать все противоопухолевые препараты из стандартных протоколов лечения. NGS помогает подобрать персонализированную терапию, которая будет эффективна у конкретного пациента, с учетом молекулярно-генетического профиля злокачественной опухоли.
При некоторых онкологических заболеваниях методы молекулярно-генетической диагностики необходимы всегда, без них невозможно подобрать оптимальное лечение. Например, злокачественные опухоли молочной железы всегда нужно проверять на наличие рецепторов к женским половым гормонам, белка-рецептора HER2. В Международной клинике Медика24 доступны все эти виды диагностики.
Какой материал можно отправить на пересмотр?
Чтобы образец ткани можно было изучать под микроскопом, его нужно соответствующим образом подготовить. Сначала материал заливают специальным фиксирующим раствором, чтобы предотвратить разрушение клеток ферментами. Затем его помещают в парафин, чтобы придать плотность – получаются парафиновые блоки. На пересмотр можно отправить такой целый блок – дальнейшие этапы подготовки будут проведены уже на месте.
Парафиновые блоки нужно нарезать на очень тонкие слои – менее 8 микрометров. Это делают с помощью инструмента, который называется микротомом. После окраски препараты помещают на стекла, и их можно изучать под микроскопом. Готовые гистологические стекла, которые хранятся в лаборатории, тоже можно отправить на пересмотр.
Иногда для исследования получают образцы, в которых содержатся только отдельные клетки, например, мокроту, выделяющуюся во время кашля, жидкость, которая находится в брюшной, плевральной полости. Если биопсию проводят с помощью тонкой иглы (тонкоигольная биопсия), то полноценный образец ткани получить тоже не удается. В таких случаях выполняют цитологическое исследование. И его результаты тоже могут быть пересмотрены.
Чем это поможет пациенту?
Результаты пересмотра гистопрепаратов помогают:
- уточнить диагноз и стадию опухоли;
- подобрать оптимальное лечение;
- правильно оценить прогноз и улучшить его;
- сохранить время, которое могло бы быть потеряно на неэффективное лечение – в такой сфере медицины, как онкология, это особенно важно.
Как получить гистопрепараты из лаборатории и воспользоваться услугой их пересмотра?
В соответствии с п.30 Приказа №179н от 24.03.2016 г. Минздрава России, все образцы тканей при опухолевых и опухолеподобных процессах должны храниться в патолого-анатомическом отделении в 10% растворе формалина не менее одного года с момента оформления протокола исследования. Парафиновые блоки и гистологические стекла хранятся в течение нескольких лет – в зависимости от того, как долго хранится медицинская документация пациента.
Гистологические стекла, блоки, направления и протоколы, в соответствии с п.31 того же закона, могут быть выданы на руки пациенту или его законным представителям – в том числе для пересмотра и дополнительных исследований в других медицинских учреждениях.
Чтобы получить на руки гистопрепараты, нужно обратиться в медучреждение, где проводилось исследование, и написать заявление.
Преимущества пересмотра гистологических стекол и блоков в Международной клинике Медика24
- Исследование материала выполняют специалисты экспертного уровня, в лаборатории, оснащенной новейшим оборудованием.
- Доступны все виды молекулярно-генетической диагностики, которые помогают уточнить диагноз и подобрать оптимальное лечение.
- Генетические анализы методом секвенирования нового поколения (NGS) и подбор персонализированной терапии.
- По результатам пересмотра можно получить консультацию у одного из наших ведущих онкологов.
- После уточнения патоморфологического диагноза можно сразу приступить к дальнейшему обследованию и лечению в нашей клинике. Мы работаем в соответствии с современными международными протоколами, применяем противоопухолевые препараты новейших поколений.
- Всегда действуем в интересах пациента.
Гистологическое исследование (ГИ) — это изучение при помощи микроскопа образцов тканей человека, полученных после операции или биопсии. После любой манипуляции, в ходе которой из организма человека забирают органы или кусочки ткани, проводить ГИ обязательно, даже если нет подозрений на злокачественный процесс.

Почему важно проводить гистологическое исследование?
ГИ — основная и самая важная часть диагностики злокачественных заболеваний. Без гистологического подтверждения онколог не имеет права выставить диагноз «рак».
В первую очередь ГИ позволяет отличить доброкачественные заболевания от злокачественных. После этого врач-патологоанатом определяет характеристики опухолевых клеток. Их внешний вид, образованные ими структуры, взаимоотношения с нормальными тканями и другие параметры позволяют распознать конкретную разновидность опухоли. Это важно, поскольку в одном и том же органе могут развиваться разные типы образований. Например, разные виды рака конкретного органа, а также отдаленные очаги опухолей из других органов (метастазы). Об этом важно знать, так как именно в легкое часто метастазируют опухоли желудочно-кишечного тракта, молочной железы, органов малого таза. Часто врач-патологоанатом по гистологии может определить, из какого органа появился метастаз.
Иногда ГИ может быть недостаточно для точного определения типа опухоли. В таком случае проводят дополнительные исследования и ищут специфические признаки.
Как результат гистологического исследования влияет на прогноз?
Рак легкого — это группа заболеваний с разным прогнозом и подходами к лечению. Существует две основные формы рака легкого (РЛ): мелкоклеточный и немелкоклеточный.
У мелкоклеточного РЛ прогноз хуже, протекает он более агрессивно. Среди пациентов с ранней стадией заболевания половина живет менее 20 месяцев с момента установки диагноза. Лишь 13 пациентов из 100 живы спустя 5 лет после постановки диагноза. Если появились отдаленные метастазы, половина пациентов живет менее 13 месяцев, а 1-2 пациента из 100 — более 5 лет.
Для немелкоклеточного РЛ прогноз несколько лучше. Более пяти лет живут до 90 человек из 100 при ранних стадиях и до 5 человек из 100 при наличии отдаленных метастазов.
Группу немелкоклеточного РЛ в свою очередь принято делить на две большие подгруппы: неплоскоклеточный (чаще всего речь идет об аденокарциноме) и плоскоклеточный РЛ. Также отдельно выделяют более редкие формы, такие как крупноклеточный РЛ, карциноиды, смешанные опухоли и др.
В настоящее время нет однозначных данных о разнице прогноза между неплоскоклеточным и плоскоклеточным РЛ. Важными факторами являются стадия болезни, степень дифференцировки, лимфоваскулярная инвазия, наличие микрометастазов в лимфоузлах, лимфоцитарная инфильтрация опухоли. Эти показатели также оценивает патологоанатомом при ГИ.
Как результат гистологического исследования влияет на лечение?
Мелкоклеточный и немелкоклеточный РЛ лечат также по-разному. Из-за разницы в биологии опухоли, скорости роста, агрессивности и ответах на разные виды лечения в большинстве профессиональных сообществ эти заболевания рассматривают как отдельные и описывают в различных протоколах.
В случае мелкоклеточного РЛ меньшую роль играет хирургическое лечение. Допустимо проводить профилактическое облучение головного мозга. На сегодняшний день в лечении не применяют таргетные препараты, однако существуют эффективные химиопрепараты.
Немелкоклеточный РЛ в контексте лечения также делят на неплоскоклеточный (аденокарцинома) и плоскоклеточный. Например, пеметрексед более эффективен у пациентов с неплоскоклеточным РЛ. Таргетные препараты, препятствующие росту сосудов в опухоли (бевацизумаб/рамуцирумаб), пациентам с плоскоклеточным РЛ назначать не рекомендуют.
Очень важны для подбора лечения результаты молекулярно-генетических исследований (обычно парафиновые блоки отправляют на эти исследования после проведения ГИ). Например, для плоскоклеточного РЛ нехарактерны так называемые «таргетируемые мутации» (то есть такие, для которых можно подобрать специальный таргетный препарат). В то же время вероятность позитивного статуса PD-1/PD-L1 для таких опухолей выше, а значит, выше вероятность хорошего ответа на иммунотерапию.
Что еще почитать?
- Протоколы RUSSCO для мелкоклеточного и немелкоклеточного РЛ.
- NCCN для пациентов: немелкоклеточный РЛ ранние и поздние стадии, мелкоклеточный РЛ.
Онколог, химиотерапевт, выпускник Высшей школы онкологии
24 июня 2022
